Механизм развития (патогенез) холестаза
Холестаз — это патологическое состояние, вызванное нарушением образования и оттока желчи и приводящее к накоплению желчных пигментов в паренхиме печени. Причиной холестаза может быть внутрипеченочная или внепеченочная обструкция желчных путей либо нарушение выведения желчи гепатоцитами.
Холестаз может проявляться желтухой, зудом, кожными ксантомами (локальными скоплениями холестерина) или симптомами, связанными с нарушением всасывания в тонкой кишке, включая дефицит питательных веществ и жирорастворимых витаминов А, D или К. Типичным лабораторным признаком холестаза является повышение концентрации сывороточной щелочной фосфатазы и у-глутамилтранспептидазы — ферментов, расположенных на апикальной мембране гепатоцитов и эпителиоцитов желчных протоков.
Морфология. Морфологические признаки холестаза зависят от причины заболевания, продолжительности и тяжести. Общим для обструктивного и необструктивного холестаза является накопление в паренхиме печени желчных пигментов. В просвете желчных канальцев видны вытянутые зеленовато-коричневые желчные пробки.
При разрыве канальца из его просвета выходит желчь, которую быстро фагоцитируют клетки Купфера. Желчный пигмент также накапливается в гепатоцитах в виде капелек (мелкокапельная дегенерация гепатоцитов).
Обструкция желчевыводящих путей, как внепеченочная, так и внутрипеченочная, приводит к растяжению вышележащих протоков и проточков желчью. В результате застоя желчи и повышения давления в протоковой системе происходят пролиферация эпителия желчных протоков и образование петель и дупликатур протоков и проточков в портальных трактах. Проточки реабсорбируют выделяемые желчные кислоты, предохраняя нижележащие желчные пути от токсического детергентного воздействия.
Другими гистологическими признаками холестаза являются отек портальных трактов и инфильтрация нейтрофилами ткани печени вокруг желчных протоков. Длительный обструктивный холестаз приводит не только к мелкокапельной дегенерации гепатоцитов, но и к очаговому их разрушению детергентами. В результате образуются «озера желчи», заполненные клеточным детритом и желчными пигментами. Неразрешающаяся обструкция желчных путей ведет к фиброзу портальных трактов и в конце концов к билиарному циррозу печени.
Если внепеченочную обструкцию желчевыводящих путей часто устраняют хирургически, то холестаз, связанный с патологией внутрипеченочных желчных протоков или неспособностью гепатоцитов выводить желчь (обозначают собирательным термином «внутрипеченочный холестаз»), не поддается хирургической коррекции (за исключением трансплантации печени). Более того, операция может ухудшить состояние пациента. Это и обусловливает важность быстрой и правильной диагностики с установлением причины желтухи и холестаза.
Прогрессирующий семейный внутрипеченочный холестаз. Гетерогенную группу аутосомно-рецессивных наследственных заболеваний, проявляющихся холестазом, называют прогрессирующим семейным внутрипеченочным холестазом (ПСВХ). ПСВХ 1-го типа(ПСВХ-1) (болезнь Байлера), 2-го типа(ПСВХ-2) и 3-го типа (ПСВХ-3) вызваны мутациями трех разных генов. Фенотипически ПСВХ-1 и ПСВХ-2 сходны, что проявляется нормальной или незначительно измененной активностью у-глутамилтранспептидазы и отсутствием пролиферации желчных канальцев в портальных трактах.
ПСВХ-1 характеризуется развивающимися у грудных детей холестазом и сильным зудом, связанным с высокой концентрацией желчных кислот в плазме. Заболевание неуклонно прогрессирует и приводит к печеночной недостаточности до наступления совершеннолетия. Генетическим дефектом обычно является мутация гена АТР8В1 на хромосоме 18q21, что приводит к нарушению выделения желчи (механизм неизвестей). При умеренном ПСВХ-1, называемом доброкачественным рецидивирующим внутрипеченочным холестазом, в течение всей жизни пациента наблюдаются перемежающиеся приступы холестаза, не прогрессирующие в хроническое заболевание печени.
ПСВХ-2 вызывают мутации гепатоцитарной канальцевой помпы солей желчных кислот (синтез которой кодирует ген АВСВ11) — представителя семейства АТФ-связывающих кассетных транспортных белков (АВС-транспортеров). Мутации гена АВСВ11 обусловливают выраженное нарушение секреции солей желчных кислот в желчь. Клинически заболевание проявляется сильным зудом и задержкой роста и в течение первых 10 лет жизни прогрессирует до цирроза печени. Также у пациентов повышен риск развития холангиокарциномы.
К ПСВХ-3 приводят мутации гена АВСВ4, а само заболевание проявляется холестазом с высокой концентрацией у-глутамилтранспептидазы в плазме. Белок MDR3, кодируемый геном АВСВ4, — это специфический для печени канальцевый транспортный белок. У лиц, страдающих ПСВХ-3, фосфатидилхолин в желчь не выделяется и отсутствует на апикальной поверхности эпителиальных клеток желчных протоков, что приводит к потере устойчивости клеток к детергентному воздействию желчных кислот и к последующему разрушению. у-Глутамилтранспептидаза из разрушенных клеток поступает в кровь.
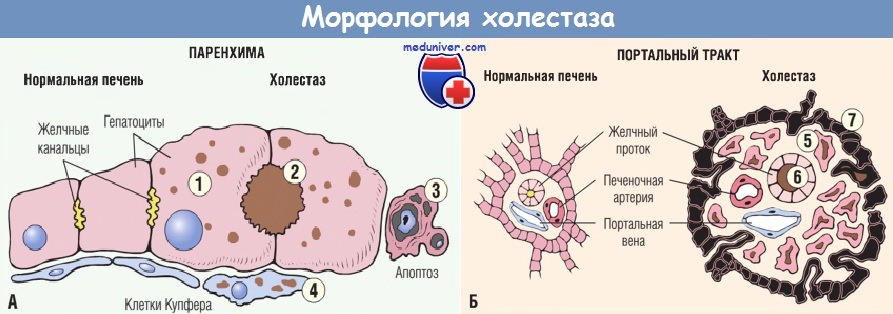
(А) При холестазе гепатоциты увеличены в размерах (1), а просвет желчных канальцев расширен (2).
Могут наблюдаться апоптоз гепатоцитов (3), а также клетки Купфера (4), часто содержащие желчные пигменты.
(Б) В портальных трактах выше зоны обструкции отмечаются пролиферация желчных протоков (5), отек, задержка желчи (6) и воспалительная инфильтрация нейтрофилами (не показана).
Близлежащие гепатоциты (7) набухают и подвергаются дегенеративным изменениям.
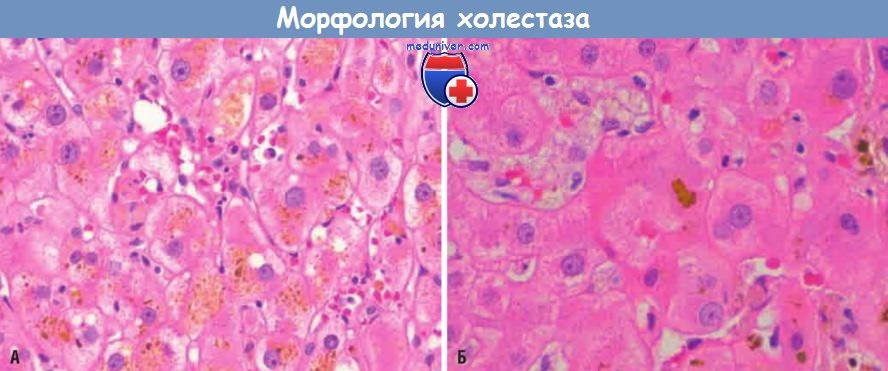
(А) Внутриклеточный холестаз: наличие желчных пигментов в цитоплазме гепатоцитов.
(Б) Желчная пробка в просвете расширенного желчного канальца.
Видео этиология, патогенез желтухи (повышения билирубина)
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) вирусного гепатита А"
Оглавление темы "Патогенез болезней печени":- Механизм развития (патогенез) желтухи
- Механизм развития (патогенез) холестаза
- Механизм развития (патогенез) вирусного гепатита А
- Механизм развития (патогенез) вирусного гепатита В
- Механизм развития (патогенез) вирусного гепатита С
- Механизм развития (патогенез) вирусного гепатита D
- Механизм развития (патогенез) вирусного гепатита Е
- Механизм развития (патогенез) вирусного гепатита G
- Клинико-патологические синдромы вирусных гепатитов
- Морфология острого вирусного гепатита

