Патогенез туберкулеза и его эпидемиология
Бактерии рода Mycobacterium — тонкие аэробные палочки, которые растут в виде прямых или ветвящихся цепей. Микобактерии имеют уникальную восковую клеточную стенку, состоящую из миколовой кислоты, которая обеспечивает их кислотоустойчивость, т.е. окрашивание сохраняется даже при воздействии смесями из кислоты и алкоголя. Микобактерии слабо грамположительны.
М. tuberculosis — причина большинства заболеваний туберкулезом. Источник инфекции — больные с активными формами туберкулеза. Туберкулез ротоглотки и кишечника, развивающийся после употребления молока, контаминированного М. bovis, редко регистрируют в странах, где проводят пастеризацию молока, но он все еще возникает там, где употребляют непастеризованное молоко от инфицированных туберкулезом коров.
Эпидемиология. По оценкам эпидемиологов, туберкулезом заражены 1,7 млн человек по всему миру, ежегодно диагностируют 8-10 млн новых случаев и регистрируют 1,6 млн летальных исходов, что сравнимо только со смертностью от ВИЧ. ВИЧ-инфекция делает людей восприимчивыми к быстропрогрессирующему туберкулезу; более 10 млн человек имеют две эти инфекции одновременно.
С 1985 по 1992 г. число больных туберкулезом в США выросло на 20% в результате увеличения количества ВИЧ-инфицированных, эмигрантов, тюремных заключенных и бездомных. Благодаря усилиям общественного здравоохранения этот показатель снизился к 1993 г. На данный момент в США зарегистрировано около 14 тыс. новых случаев активного туберкулеза, из которых примерно 50% — у выходцев из других стран.
Туберкулез процветает везде, где есть бедность, перенаселенность и тяжелые хронические заболевания. В США туберкулез является болезнью главным образом пожилых и бедных, а также больных СПИДом.
Риск заболевания туберкулезом также увеличивают определенные болезни: сахарный диабет, лимфома Ходжкина, хронические заболевания легких (особенно силикоз), хроническая почечная недостаточность, недоедание, хронический алкоголизм и иммуносупрессия.
Важно не отождествлять инфицирование М. tuberculosis с заболеванием. Инфицирование — наличие микобактерии в организме-хозяине без развития заболевания. Большинство инфекций М. tuberculosis ассоциируется с передачей возбудителя от человека к человеку воздушно-капельным путем (от пациента с активным туберкулезом к восприимчивым людям).
Первичный туберкулез у большинства людей не имеет симптомов, хотя может вызвать лихорадку и плевральный выпот. Единственным признаком размножения возбудителя является крошечный фиброзный кальцифицированный узелок в месте бывшего очага инфекции. В таких очагах жизнеспособные микроорганизмы могут оставаться в состоянии покоя в течение многих десятилетий. Когда иммунная защита снижается, возбудитель может реактивироваться и вызвать опасную для жизни болезнь.
Инфекция, как правило, приводит к реакции гиперчувствительности замедленного типа на антигены М. tuberculosis, которые можно обнаружить с помощью кожной туберкулиновой пробы (реакции Манту). Через 2-4 нед после внутрикожной инъекции очищенного белкового деривата М. tuberculosis появляется индурация тканей в месте пробы, достигающая максимума через 48-72 час. Положительный результат туберкулиновой пробы означает наличие Т-клеточного иммунитета к микобактериальному антигену.
Однако этот тест не позволяет отличить инфицирование М. tuberculosis от заболевания. При определенных вирусных инфекциях, саркоидозе, недоедании, лимфоме Ходжкина, иммуносупрессии и неизлечимой активной туберкулезной болезни (!) возможны ложноотрицательные реакции. Ложноположительные реакции могут быть следствием атипичных микобактериальных инфекций или предшествующей прививки бациллы Кальметта-Герена (ослабленного штамма М. bovis, который используют для приготовления вакцины в некоторых странах).
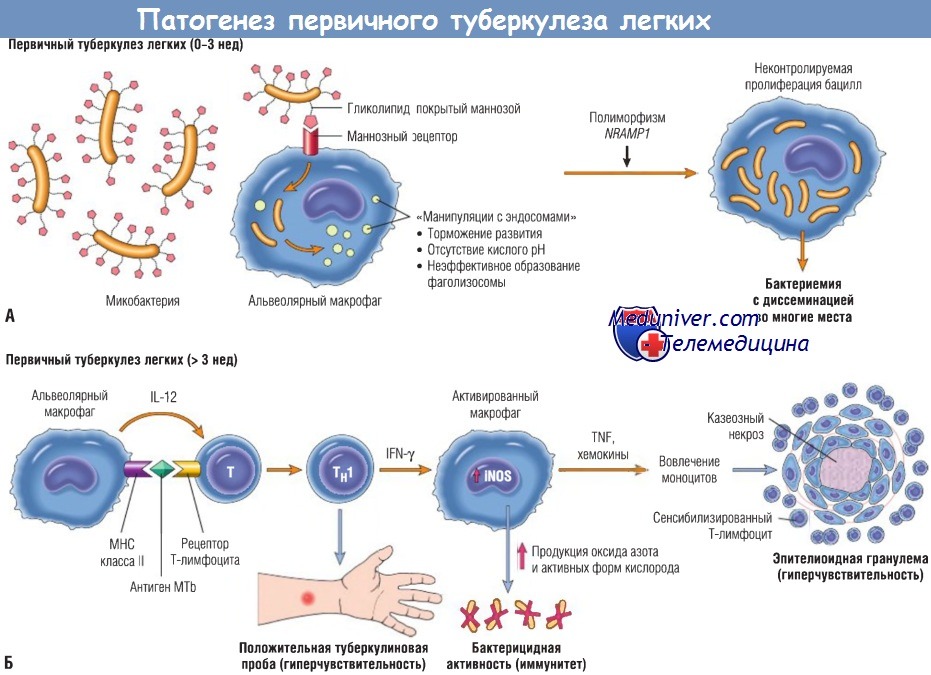
(А) События, происходящие в первые 3 нед после заражения.
(Б) Развитие резистентности к микроорганизму сопровождается появлением положительной туберкулиновой пробы.
IL — интерлейкин; iNOS — индуцибельная синтаза оксида азота; IFN — интерферон;
МНС — главный комплекс гистосовместимости; NRAMP1 — макрофагальный белок, ассоциированный с естественной резистентностью;
ТН1 — хелперная Т-клетка 1-го типа; TNF — фактор некроза опухоли.
Патогенез. Патогенез туберкулеза в ранее неинфицированном, иммунокомпетентном организме зависит от развития антимикобактериального клеточного иммунитета, который обеспечивает устойчивость организма к бактериям и отвечает за реакцию гиперчувствительности на микобактериальные антигены. Патологические проявления туберкулеза, такие как казеозная гранулема и каверны (пустоты), являются результатом реакции гиперчувствительности, которая появляется вместе с защитным иммунным ответом организма.
Поскольку эффекторные клетки, опосредующие иммунную защиту, определяют гиперчувствительность и тканевую деструкцию, реакция гиперчувствительности также свидетельствует о появлении иммунитета к микроорганизму. Краткая информация о патогенезе туберкулеза представлена на рисунке ниже.
Макрофаги первыми подвергаются инфицированию М. tuberculosis. На ранних этапах развития инфекции туберкулезные бациллы реплицируются совершенно бесконтрольно, позднее клеточный иммунный ответ начинает стимулировать макрофаги, сдерживающие размножение бактерий:
- М. tuberculosis проникают в макрофаги эндоцитозом, опосредованным несколькими рецепторами: маннозным рецептором макрофагов, связывающим липоарабиноманнан, гликолипидом в клеточной стенке бактерий и рецептором системы комплемента, связывающим опсонизированную микобактерию;
- в макрофаге М. tuberculosis реплицируются внутри фагосомы, препятствуя ее слиянию с лизосомой. М. tuberculosis не дает формироваться фаголизосоме, ингибируя кальциевые сигналы и эффекты и блокируя белки, опосредующие слияние фагосомы с лизосомой. Таким образом, на ранних стадиях первичного туберкулеза (менее 3 нед) в несенсибилизированных организмах бактерии пролиферируют в альвеолярных макрофагах и воздушных пространствах, что приводит к бактериемии и распространению возбудителя в другие органы и системы. Несмотря на бактериемию, у большинства людей эта стадия протекает бессимптомно или в виде умеренной гриппоподобной болезни;
- на течение заболевания может повлиять генетическое состояние организма. У некоторых лиц с полиморфизмом гена NRAMP1 туберкулез может прогрессировать из-за отсутствия эффективного иммунного ответа. NRAMP1 — трансмембранный белок, выкачивающий двухвалентные катионы (например, Fe2+) из лизосом, — обнаружен в эндосомах и лизосомах. NRAMP1 может ингибировать рост бактерий, ограничивая доступность необходимых им ионов;
- через примерно 3 нед после инфицирования формируется ответ Тh1-клеток, что активирует макрофаги, и они становятся способными убивать бактерии. Ответ инициируется микобактериальными антигенами, которые поступают в лимфоузлы и презентируются Т-клеткам.
Дифференцировка Тh1-клеток зависит от IL-12, продуцируемых антигенпрезентирующими клетками, которые встретились с микобактериями. М. tuberculosis синтезирует несколько молекул, которые являются лигандами для TLR2; стимуляция TLR2 приводит к продукции IL-12 дендритными клетками;
- зрелые Thl-клетки и в лимфатических узлах, и в легких продуцируют IFN-y. IFN-y — основной медиатор, позволяющий макрофагам предотвращать распространение М. tuberculosis. IFN-y стимулирует формирование фаголизосом в инфицированных макрофагах, подвергая их воздействию кислой среды. IFN-y также стимулирует экспрессию iNOS, которая продуцирует NO, способный разрушить несколько элементов микобактерий — от клеточной оболочки до ДНК;
- помимо активации макрофагов для элиминации микобактерии ответ Тh1-клеток стимулирует формирование гранулем и казеозного некроза. Макрофаги, активированные IFN-y дифференцируются в эпителиоидные гистиоциты, что характеризует гранулематозный ответ. Эпителиоидные клетки могут сливаться с образованием многоядерных гигантских клеток. У многих людей этот ответ останавливает развитие инфекции до начала значительного разрушения тканей или прогрессирования болезни.
У других людей инфекция прогрессирует из-за пожилого возраста или иммуносупрессии, в результате продолжающийся иммунный ответ приводит к деструкции ткани в виде казеозного некроза и каверн. Активированные макрофаги также секретируют TNF, который привлекает в очаг воспаления еще большее количество моноцитов. Важная роль TNF подтверждается тем фактом, что пациенты с ревматоидным артритом, получающие лечение антагонистами TNF, имеют повышенный риск реактивации туберкулеза;
- в дополнение к ответу Тh1 -клеток NK-T-клетки, которые распознают липидный антиген микобактерий и связываются с CD1 на антигенпре-зентирующих клетках, и Т-лимфоциты, экспрессирующие рецептор γδ-Т-клеток, также вырабатывают IFN-y. Однако Тh1 -клетки играют в этом процессе центральную роль, что подтверждается отсутствием противотуберкулезной резистентности и прогрессирования заболевания при дефектах любого из этапов ответа Тh1-клеток.
Итак, иммунитет к М. tuberculosis первично опосредуется Тh1-клетками, которые стимулируют макрофаги на элиминацию микобактерий. В то же время эффективный иммунный ответ приводит к развитию гиперчувствительности, что сопровождается тканевой деструкцией. Реактивация инфекции или повторное проникновение бацилл в сенсибилизированный организм приводит к быстрой защитной реакции, но также увеличивает некроз тканей.
Поскольку существует корреляция между реакцией гиперчувствительности и резистентностью к бактериям, утрата гиперчувствительности (выявляемая по отрицательной туберкулиновой пробе у ранее туберкулин-положительных лиц) является тревожным признаком утраты организмом резистентности.
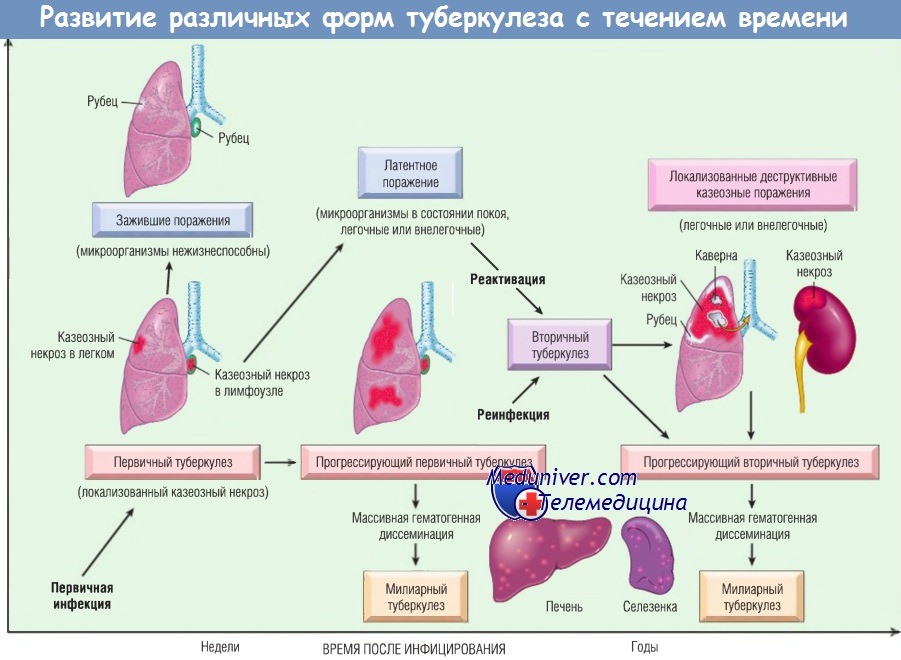
Авторы данной статьи приводят собственную точку зрения (объединяют гематогенно-диссеминированный и вторичный туберкулез), которая во многом не совпадает с общепринятой классификацией туберкулеза.
- Вернуться в оглавление раздела "Патофизиология"
Оглавление темы "Патогенез болезней":- Патогенез и морфология листериоза
- Патогенез и морфология сибирской язвы
- Патогенез и морфология нокардиоза
- Патогенез инфекций вызванной нейссериями (Neisseria spp.)
- Патогенез и морфология коклюша
- Патогенез и морфология инфекции синегнойной палочки
- Патогенез и морфология чумы
- Патогенез и морфология мягкого шанкра (шанкроида)
- Патогенез и морфология венерической гранулемы (донованоза)
- Патогенез туберкулеза и его эпидемиология

