Диагностика микоплазменной пневмонии. Лечение детской микоплазменной пневмонии
Диагноз можно заподозрить по клинической картине, особенно если больному от 5 до 40 лет. Задача упрощается, если сходные симптомы имеются у членов семьи или сослуживцев больного либо у других контактировавших с ним лиц, а также если на первой-второй неделе заболевания обнаружены холодовые антитела. Посев доступен тольков специализированных лабораториях, а его результатов приходится ждать от 2 до 6 нед. Диагноз подтверждают при четырехкратном повышении титра комплементсвязывающих антител к возбудителю в парных сыворотках, однако это исследование занимает 2—3 нед, поэтому, как и посев, имеет в основном ретроспективное значение. Появились готовые наборы для выявления IgM-антител к Mycoplasma pneumoniae.
Эти антитела появляются в течение 7 сут от начала заболевания, поэтому позволяют поставить диагноз при однократном исследовании сыворотки; результаты этого исследования хорошо коррелируют с нарастанием титра в парных сыворотках. Несколькими научно-исследовательскими лабораториями разработаны методы выявления Муcoplasma pneumoniae с помощью ПЦР, позволяющие обнаружить малое количество возбудителя в мокроте и других биологических жидкостях. Этот метод помогает полнее изучить роль Mycoplasma pneumoniae в инфекциях вне дыхательной системы.
Однако известно, что носительство Mycoplasma pneumoniae может сохраняться неделями после болезни, поэтому значение положительного результата ПЦР, не подтвержденного исследованием антител, не известно. Таким образом, на практике диагноз чаще всего ставится по клиническим и эпидемиологическим данным и подкрепляется ответом на эмпирическое лечение. Диагностика тяжелых или атипичных случаев порой очень трудна.
Без лечения инфекция обычно проходит через 1—3 нед, иногда кашель и недомогание сохраняются по нескольку недель. При правильном лечении острые симптомы заболевания быстро стихают: лихорадка обычно проходит в течение первых суток. Контролируемые испытания показали, что антибиотики существенно облегчают течение заболевания (сокращается длительность госпитализации, быстрее проходят изменения в легких). Иногда инфекция распространяется на среднее ухо (чаще у детей младшего возраста) и придаточные пазухи носа (в основном у взрослых).
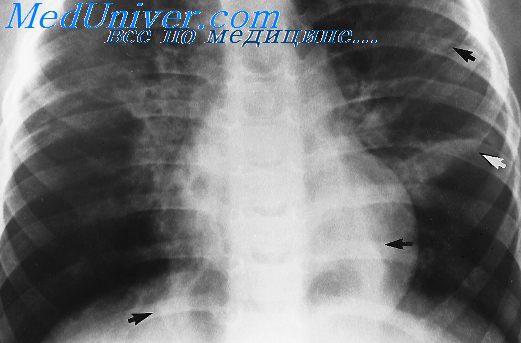
Изредка развиваются нарушения перфузии или некардиогенный отек легких, массивный плевральный выпот, абсцесс легкого. Кроме того, встречаются разнообразные осложнения со стороны других органов. Их частоту трудно оценить, поскольку сведения касаются в основном госпитализированных больных, да и точность, с которой ставят этиологический диагноз, различается. Среди осложнений — сыпь различного характера (вплоть до синдрома Стивенса—Джонсона), серозный олиго- или полиартрит, миозит, миокардит, окклюзия сосудов, микроэмболии, гемолитическая анемия, различные неврологические осложнения, включая менингоэнцефалит, инсульт, радикулопатии, психозы.
Посев на Mycoplasma pneumoniae из очагов вне дыхательной системы редко бывает удачным, однако роль этого возбудителя в этиологии различных инфекций подтверждается выявлением его в СМЖ и крови с помощью ПЦР.
Лечение детской микоплазменной пневмонии
У детей при подозрении на инфекцию, вызванную Mycoplasma pneumoniae, предпочтителен эритромицин, поскольку он малотоксичен (что особенно важно для детей до 8 лет) и весьма активен в отношении Мycoplasma pneumoniae in vitro. Для детей, не достигших подросткового возраста, доза составляет 30—40 мг/кг/сут внутрь в 4 приема. Чтобы предотвратить рецидивы, лечение продолжают 10—14 сут. У детей старше 7 лет можно использовать тетрациклин. Подросткам с весом тела более 60 кг назначают взрослую дозу эритромицина или тетрациклина (1-2 г/сут внутрь). Тяжелобольным можно назначать эритромицина латобионат в/в. Кларитромицин и азитромицин не уступают эритромицину по активности in vitro, к тому же эффективность кларитромицина у детей (15 мг/кг/сут внутрь в 2 приема) была доказана в клиническом испытании.
О клинически значимой устойчивости Mycoplasma pneumoniae к эритромицину пока не сообщалось, однако устойчивые штаммы встречаются у выздоравливающих больных, а также быстро возникают при культивировании возбудителя с антибиотиками in vitro. У взрослых с атипичной пневмонией, а также in vitro в отношении Mycoplasma pneumoniae активны ципрофлоксацин, офлоксацин и спарфлоксацин, однако у детей, не достигших подросткового возраста, эти препараты не применяют. Пенициллины на микоплазм не действуют, а активность аминогликозидов и хлорамфеникола непостоянна.
Иммунитет после перенесенной инфекции нестойкий: у детей младшего возраста отмечены повторные заболевания через 13 мес, а у детей старшего возраста описаны случаи повторной пневмонии с интервалом в 4—10 лет.
- Читать далее "Детские инфекции Mycoplasma hominis. Мягкий шанкр у детей"
Оглавление темы "Микоплазменная и пневмококковая инфекция. Риккетсиозы":1. Диагностика микоплазменной пневмонии. Лечение детской микоплазменной пневмонии
2. Детские инфекции Mycoplasma hominis. Мягкий шанкр у детей
3. Клиника мягкого шанкра. Диагностика и лечение мягкого шанкра у детей
4. Пастереллез. Распространенность и клиника детского пастереллеза
5. Диагностика и лечение детского пастереллеза. Пневмококковая инфекция
6. Распространенность пневмококковой инфекции. Эпидепмиология пневмококковой инфекции у детей
7. Клиника пневмококковой инфекции. Лечение и профилактика пневмококковой инфекции у детей
8. Риккетсиозы детей. Распространенность риккетсиозов у детей
9. Пятнистая лихорадка Скалистых гор. Клиника пятнистой лихорадки Скалистых гор
10. Диагностика пятнистой лихорадки Скалистых гор. Лечение и профилактика пятнистой лихорадки у детей

