Дуоденэктомия с сохранением поджелудочной железы: показания, противопоказания, этапы
Дуоденэктомия с сохранением поджелудочной железы (ПСД) применяется при предраковых заболеваниях двенадцатиперстной кишки и ее большого сосочка, когда местное иссечение не выполнимо вследствие размеров или множественности очагов. ПСД предполагает полное или почти полное удаление двенадцатиперстной кишки с полным сохранением поджелудочной железы. Несмотря на то, что двенадцатиперстная кишка и поджелудочная железа имеют общее кровоснабжение, кишку можно резецировать без нарушения жизнеспособности поджелудочной железы, при этом, однако в «неодуоденум» должны быть введены желчный и панкреатический протоки.
а) Показания для дуоденэктомии с сохранением поджелудочной железы:
- Множественные предраковые очаги в слизистой двенадцатиперстной кишки или ее большого сосочка (например, синдром семейного аденоматозного полипоза)
- Ограниченные доброкачественные или предраковые опухоли двенадцатиперстной кишки
б) Противопоказания:
- Злокачественное заболевание
- Предыдущие хирургические операции на двенадцатиперстной кишке, желудке или головке поджелудочной железы
в) Предоперационные исследования:
- ЭГДС с биопсией
- Эндоскопическая ультрасонография
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) [или магнитно-резонансная холангиопанкреатография (МРХПГ)] для оценки анатомии и морфологии протока
г) Операция:
1. Экспозиция двенадцатиперстной кишки. Брюшная полость вскрывается поперечным или верхним срединным разрезом. Желчный пузырь удаляется, что позднее позволит провести зонд для локализации ампулы. Печеночный изгиб двенадцатиперстной кишки мобилизуется в нижнем направлении, и полость малого сальника широко открывается. Выполняется широкий маневр Кохера далеко влево от средней линии, обнажая с первой по третью порцию двенадцатиперстной кишки.
2. Подготовка и резекция двенадцатиперстной кишки. Рассекается связка Трейтца. Затем проксимальный отдел тощей кишки пересекается аппаратом GIA, после чего брыжейку проксимального отдела тощей кишки и четвертой порции двенадцатиперстной кишки пересекают и лигируют возле кишечной стенки. Освобожденная проксимальная часть тощей кишки проводится позади корня брыжейки в правый верхний отдел брюшной полости.
Третья и четвертая порция двенадцатиперстной кишки отделяется от поджелудочной железы путем тщательной диссекции с лигированием небольших и хрупких брыжеечных сосудов. Диссекция производится проксимально кверху до уровня папиллы.
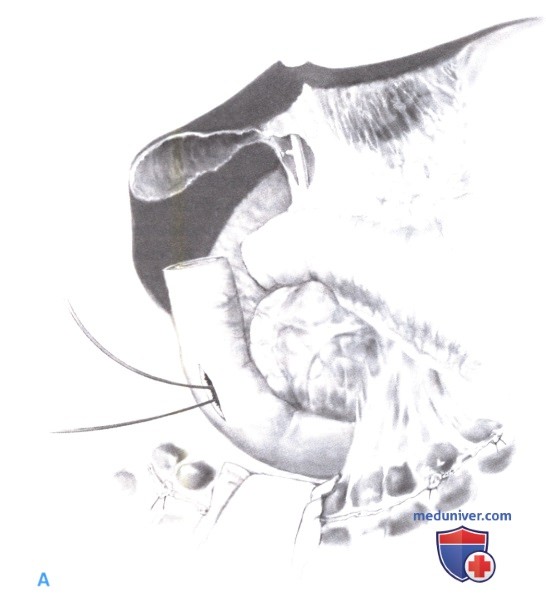
Для облегчения диссекции периампулярной области необходима точная локализация папиллы. Это достигается путем введения зонда из общего желчного протока в двенадцатиперстную кишку либо через культю пузырного протока (после холецистэктомии), либо через холедохотомию. Ретроградная канюляция желчного протока зондом через латеральную дуоденотомию также поможет обнаружить папиллу. В области большого сосочка двенадцатиперстная кишка аккуратно отделяется от поджелудочной железы с обнажением устья общего желчного и главного панкреатического протока (А).
Затем экстрадуоденальные части желчного и панкреатического протока пересекаются близко к кишке. Этот этап показан на рисунке Б. Если имеется общий длинный канал (панкреатического и желчного протока) и заболевание двенадцатиперстной кишки не распространяется за ампулярную область, этот канал можно рассечь, оставив только одну «протоковую структуру» для реимплантации во вновь созданную двенадцатиперстную кишку. Панкреатический и желчный проток интубируются раздельно, двумя катетерами (В).
Проксимальнее папиллы поджелудочная железа плотно сращена с двенадцатиперстной кишкой. Можно выполнить диссекцию, в результате которой сформируется субсерозная плоскость, идущая снаружи от мышечного слоя медиальной стенки двенадцатиперстной кишки и достигающая сверху дистальной части первой порции кишки, где и появится «брыжейка двенадцатиперстной кишки». В качестве альтернативы диссекцию можно начать проксимально и продолжить вниз до папиллы. Мелкие сосуды перевязываются. Необходимо тщательно искать отдельный малый панкреатический проток; если он найден, мы рекомендуем перевязать его. Часто проток не обнаруживается, тогда все сосуды и «фиброзные» сращения с двенадцатиперстной кишкой должны быть лигированы.
Двенадцатиперстная кишка пересекается либо на 1-2 см дистальнее привратника, если в этой зоне нет патологических изменений, либо непосредственно за привратником. Резецированный образец необходимо послать для срочного гистологического исследования, чтобы исключить наличие инвазивного роста при злокачественном заболевании.

3. Реконструкция. Проксимальный отдел тощей кишки, которая теперь выполняет функцию двенадцатиперстной кишки, проводится либо позади верхних брыжеечных сосудов, либо позадиободочно через мезоколон.
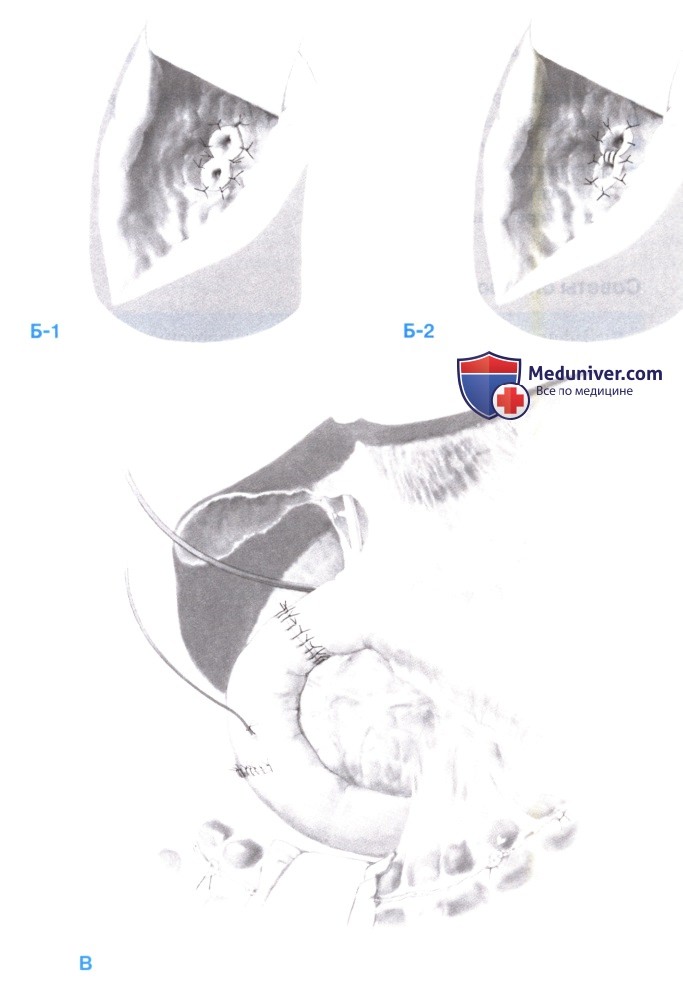
Желчный и панкреатический проток анастомозируются на том же расстоянии от привратника, что и естественная папилла. Проток имплантируется в новую двенадцатиперстную кишку через 2-см энтеротомию, выполненную напротив места предполагаемой реимплантации. Анастомоз выполняется отдельными полнослойными тонкими (6-0 или 7 0) монофиламентными рассасывающимися швами (А). Хирург должен владеть несколькими методиками реимплантации протоков. Если сохранен общий канал, достаточно одного анастомоза. Напротив, если заболевание распространяется на дистальные протоки и/или ампулу, после пересечения протоков обычно остается два конца, соединенных межпротоковой перегородкой.
В такой ситуации можно наложить один анастомоз, аккуратно включив в него оба протока (Б-1). Если в результате пересечения остается два отдельных протока, без межпротоковой перегородки (необычная ситуация), прилегающие стенки протоков лучше всего сшить вместе с помощью рассасывающихся нитей 6-0 или 7-0, а затем реимп-лантировать соединенные протоковые структуры как один анастомоз (Б-2).
Панкреатический стент устанавливается из просвета двенадцатиперстной кишки через канюлю с формированием длинного подслизистого тоннеля, другой конец стенда проводится через брюшную стенку на кожу. Энтеротомия закрывается поперечно; панкреатический стент удаляется через 4-6 недель после операции.
Непрерывность желудочно-кишечного тракта восстанавливается с помощью анастомоза неодуоденум либо с проксимальной частью двенадцатиперстной кишки, либо с привратником «конец в конец» однорядными узловыми швами. В общий желчный проток вводится Т-образный дренаж. Позади вновь созданной двенадцатиперстной кишки устанавливаются мягкие дренажи. Полная реконструкция показана на рисунке В.
д) Стандартные послеоперационные исследования:
- Т-образная трубка и дренаж панкреатического протока оставляются на месте до 6 недель после операции
- Перед удалением Т-образной трубки через нее выполняется холангиография
е) Послеоперационные осложнения:
- Смещение дренажа панкреатического протока или Т-образного дренажа
- Панкреатический и/или желчный свищ
- Несостоятельность анастомоза
- Панкреатит
- Холангит
- Стриктуры анастомозов
ж) Советы опытного хирурга:
- Зафиксируйте дренаж панкреатического протока рассасывающимся швом-держалкой возле «неопапиллы».
- Решающее значение имеет наложение анастомозов без натяжения; иногда необходимо применить выключенную вставку из тощей кишки.
- Рекомендуем следующую статью "Терминология анатомии и резекций печени: терминология Брисбен 2000"
Редактор: Искандер Милевски. Дата публикации: 6.2.2020

