Трансректальное ультразвуковое исследование предстательной железы (ТРУЗИ простаты)
ТРУЗИ, впервые описанное Ватанабэ и соавт. в 1960-х гг., представляет собой важный метод диагностики рака предстательной железы, а также способ наведения и контроля для вмешательств на предстательной железе. К 1970-м гг. ТРУЗИ получило широко распространение в клинической практике. Чаще всего метод используют для наведения биопсии с целью диагностики рака предстательной железы. Впервые биопсия под ТРУЗИ-контролем описана Ходж в 1989 г., когда он рекомендовал систематическую биопсию. Такие методы лечения рака предстательной железы, как брахитерапия, криотерапия и терапия HIFU, также основаны на ТРУЗИ.
Кроме того, ТРУЗИ дает важную информацию для наблюдения и лечения ДГПЖ и занимает свое место в обследовании пациентов с идиопатическим бесплодием. В данной главе обсуждаются показания и техника ТРУЗИ, протокол, анатомия предстательной железы и новые технологии. Биопсия предстательной железы под ТРУЗИ-контролем описана в следующей статье на сайте - просим пользоваться формой поиска выше.
а) Показания. Список возможных показаний к ТРУЗИ достаточно широкий, но их можно разделить на следующие категории: диагностика и лечение рака предстательной железы, лечение и наблюдение ДГПЖ, оценка бесплодия и неонкологические вмешательства, например дренирование абсцесса предстательной железы или аспирация кист предстательной железы и семявыбрасывающих протоков.
Обследование пациента с повышенным уровнем простатоспецифического антигена (ПСА) часто включает ТРУЗИ с трансректальной биопсией. Для качественного исследования предстательной железы на ТРУЗИ уролог должен иметь опыт в распознавании нормальной и патологической анатомии. Необходимо определять гипоэхогенные очаги в предстательной железе и выполнять в них биопсию, поскольку там выше вероятность выявления рака. Отсутствие гипоэхогенных очагов не исключает проведение биопсии, а их клиническое значение в настоящее время оспаривается.
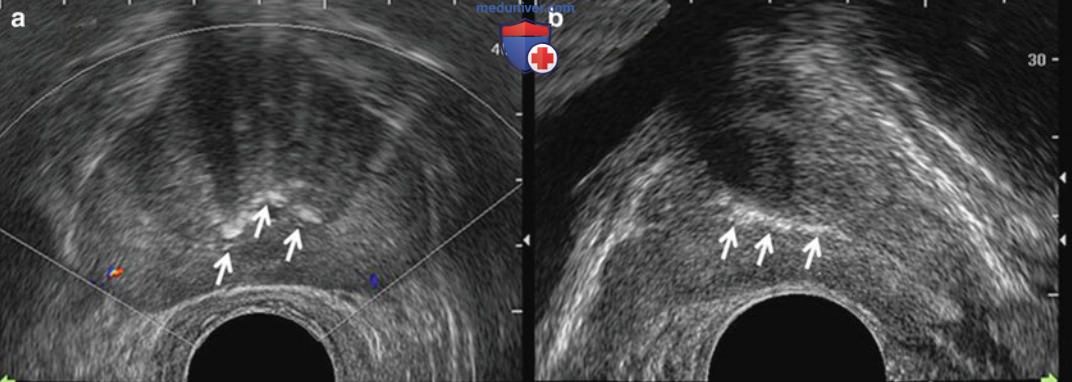
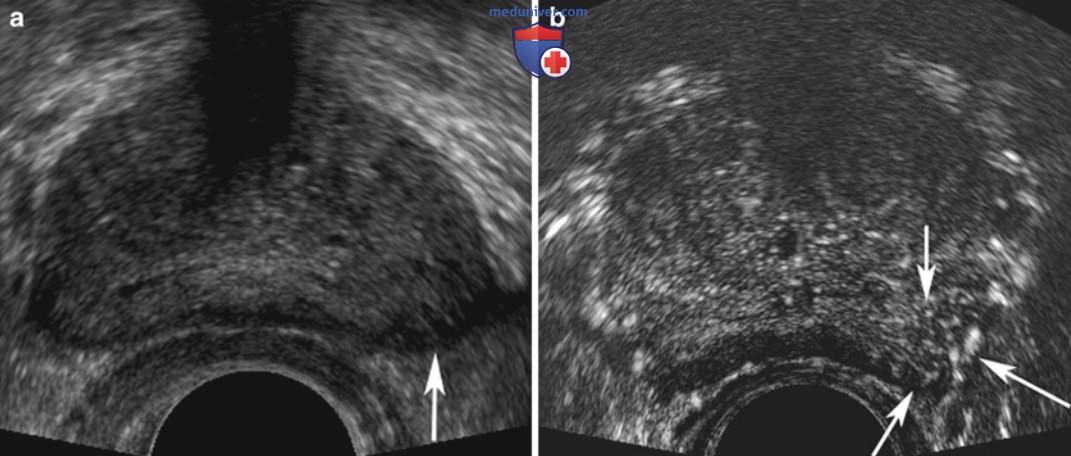
В частности, в крупном исследовании, включавшем около 4000 пациентов из Университета Wayne State, показано, что частота выявления рака предстательной железы при таргетной биопсии гипоэхогенных очагов была схожей с биопсией изоэхогенных зон. Другие изменения на ТРУЗИ, характерные для рака предстательной железы, включают долевую асимметрию, нечеткость границ капсулы, смещение границы переходной и периферической зоны и области усиленного кровотока (рис. 1). Перед выполнением биопсии необходимо провести систематический осмотр всей железы с определением объема и оценкой семенных пузырьков и окружающих структур.
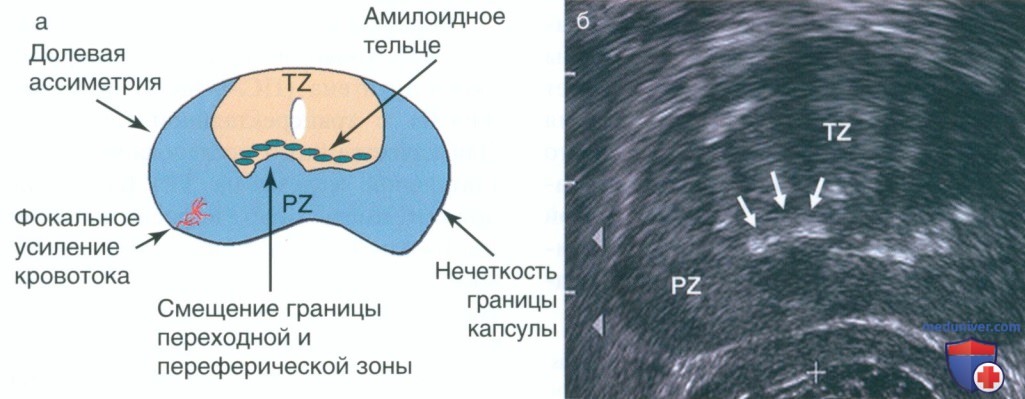
ТРУЗИ проводят для оценки анатомии и определения объема предстательной железы при симптоматической ДГПЖ перед хирургическим или малоинвазивным лечением. Размер и анатомия предстательной железы позволяют рекомендовать или исключить некоторые из малоинвазивных методов. Определенные ограничения по объему используют для отбора пациентов на трансуретральную резекцию, малоинвазивное лечение, например трансуретральную микроволновую терапию, радиочастотную абляцию и открытую простатэктомию. Кроме определения объема предстательной железы, наличие или отсутствие средней доли по данным ТРУЗИ может влиять на выбор метода лечения ДГПЖ.
Помимо этого, малоинвазивные методы лечения рака предстательной железы основаны на точном ТРУЗИ-контроле, планировании и наведении во время вмешательства. ТРУЗИ позволяет оценить анатомию предстательной железы, в том числе точно определить объем. В некоторых случаях результаты ТРУЗИ входят в критерии исключения определенных методов лечения рака. Иногда больным может потребоваться гормональная терапия для уменьшения объема железы. Во время криотерапии для установки игл и контроля над зоной замораживания используют ТРУЗИ в режиме реального времени. При брахитерапии ТРУЗИ необходимо для определения объема железы и планирования имплантации зерен.
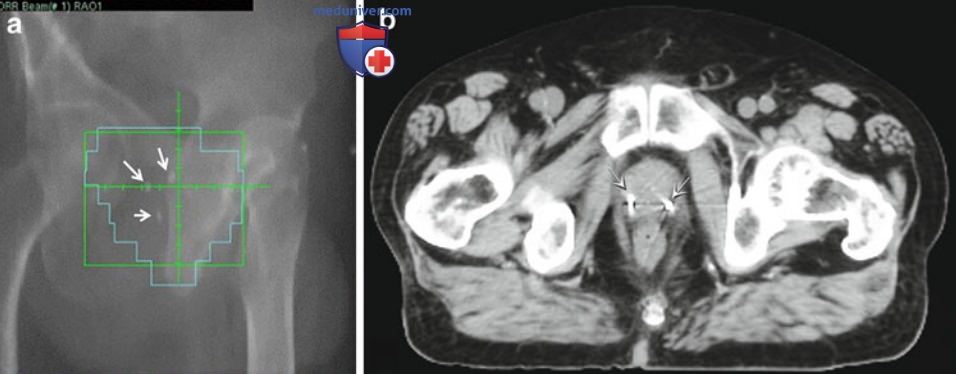
Непрерывный ТРУЗИ-контроль также используется во время HIFU-терапии рака предстательной железы, популярного метода лечения в Европе, который в настоящее время изучается в рамках клинических исследований в США. Как часть лучевой терапии под контролем изображения, ТРУЗИ применяется для установки маркеров в предстательную железу, например фидуциальных маркеров, для ежедневного контроля над положением предстательной железы и точного планирования облучения, как показано на рис. 2.
У пациентов с азооспермией или эякуляторной дисфункцией ТРУЗИ позволяет диагностировать кисты семенных пузырьков или семявыбрасывающих протоков, а также обструкцию семявыносящих протоков. Точная диагностика этих редких заболеваний может изменить тактику лечения мужчин с бесплодием. Другое редкая, но важная область применения ТРУЗИ — диагностика абсцесса предстательной железы на фоне простатита или эпидидимита. Во время трансуретральных или трансректальных вмешательств можно пунктировать или декапсулировать абсцесс (см. рис. 10).
Недавно была показана корреляция РИ сосудов предстательной железы, определенного на ТРУЗИ, с инфравезикальной обструкцией у пациентов с ДГПЖ. У мужчин с симптомами нарушения мочеиспускания и инфравезикальной обструкцией на фоне ДГПЖ РИ был статистически значимо выше, чем у пациентов с нормальной простатой.
б) Техника. Полное трансректальное исследование включает осмотр предстательной железы в сагиттальной и поперечной плоскости с расчетом объема. Центральную и периферическую зоны осматривают на предмет гипоэхогенных очагов и дефектов контура.
Во время ТРУЗИ также визуализируют семенные пузырьки и семявыносящие протоки. Следует фиксировать любые изменения, так же как и эктазию. Кроме того, осматривают стенку прямой кишки на наличие утолщений или образований, поскольку в редких случаях при биопсии предстательной железы можно встретить опухоли прямой кишки или перипростатические опухоли (рис. 3).
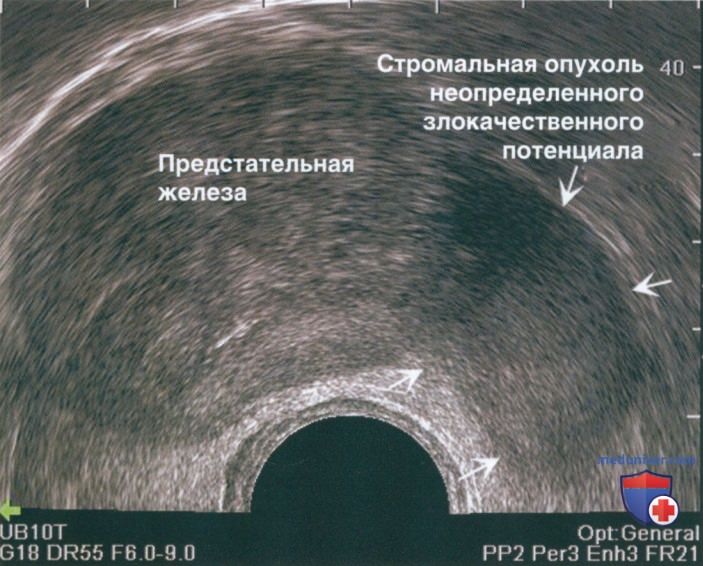
Перед ТРУЗИ пациенту необходимо дома сделать очистительную клизму. Она позволяет уменьшить каловое содержимое в прямой кишке, что улучшает визуализацию. Хотя клизма не обязательна, после нее можно получить оптимальные изображения.
При визуализации в режиме реального времени во время криотерапии, брахитерапии или HIFU очистительная клизма до или во время вмешательства обязательна для адекватной визуализации и наведения. При планировании инвазивных вмешательств не менее чем за 1 нед для снижения риска кровотечения необходимо прекратить прием антитромбоцитарных препаратов и антикоагулянтов, включая ацетилсалициловую кислоту, нестероидные противовоспалительные средства, клопидогрел, варфарин, витамин Е и рыбий жир из печени трески (Рыбий жир*). Антибиотики перед вмешательством позволяют уменьшить риск бактериемии и сепсиса.
Пациента укладывают в положение на левом боку или дорзальное литотомическое положение. Большинство врачей предпочитают положение на боку, особенно для стандартного ТРУЗИ. В этом положении рука обычно располагается параллельно столу, а между коленей укладывается подушка для сохранения положения. Ягодицы должны располагаться на краю стола, чтобы не ограничивать движения датчика. Перед введением датчика проводится пальцевое ректальное исследование. При обнаружении стеноза прямой кишки или кровоточивости необходимо отложить выполнение ТРУЗИ до определения причины и рекомендаций уролога.
Кроме того, при пальпации дефектов контура предстательной железы необходимо фиксировать в протоколе их характер и положение в предстательной железе.
При проведении брахитерапии или криотерапии пациент находится в дорзальном литотомическом положении. Хотя ТРУЗИ чаще проводят в положении на левом боку, литотомическое положение предпочтительно в тех случаях, когда планируется использовать цветовую или энергетическую допплерографию. Поскольку на кровоток в предстательной железе может влиять как положение, так и сила тяжести, литотомическое положение позволяет более точно определить зоны неоваскуляризации и усиленного кровотока для таргетной биопсии.
ТРУЗИ в серошкальном режиме — наиболее часто применяемый метод визуализации предстательной железы. Хотя для диагностики рака рекомендуется использовать режим цветовой, энергетической допплерографии и гармонической визуализации, их роль в других методах лечения, включая криотерапию или брахитерапию, по-прежнему изучается. Эти методы подробно описаны в отдельном разделе данной главы.
Существует два типа датчиков для ТРУЗИ: боковой и концевой. Каждый из них имеет средний уровень частоты от 6 до 10 МГц. Новые модели с технологией бипланового датчика позволяют одновременно получить изображение в сагиттальной и поперечной плоскости. Увеличение частоты позволяет улучшить аксиальное разрешение. Поскольку частота датчика увеличивается, глубина проникновения в ткани уменьшается, и часть изображения с достаточной амплитудой возвратного сигнала располагается ближе к датчику. Улучшение разрешения необходимо у пациентов с раком периферической зоны, который на ТРУЗИ может выглядеть как гипоэхогенный очаг.
При этом ухудшается визуализация наиболее удаленных передних отделов предстательной железы из-за ослабления сигнала. При меньшей частоте датчика, например 4 МГц, глубина проникновения выше (от 2 до 8 см), но он дает более низкое разрешение. Датчики с более низкой частотой позволяют визуализировать передние отделы крупной железы с хорошей глубиной проникновения, более точным определением объема, но низким разрешением.
Между датчиком и поверхностью прямой кишки наносится ультразвуковой гель или лубрикант. Это необходимо, поскольку ультразвуковые волны плохо проходят через воздух и полностью отражаются на границе между тканями или материалами с большой разницей в акустическом сопротивлении. На большинство датчиков также надевают защитный презерватив. Гель наносят между датчиком и презервативом, а также между презервативом и слизистой оболочкой прямой кишки.
Любой протокол при ТРУЗИ должен включать предстательную железу. Исследование необходимо проводить в поперечной и сагиттальной плоскости. Проводя датчик вглубь прямой кишки, можно визуализировать основание предстательной железы, семенные пузырьки и шейку мочевого пузыря. При каудальном движении датчика в направлении анального сфинктера определяются верхушка предстательной железы и проксимальный отдел уретры.
При использовании концевого, бокового и некоторых биплановых датчиков поперечное изображение получают за счет поворота датчика вправо или влево, используя анальный сфинктер как точку опоры. При движении датчика к мошонке получают более цефалические изображения, а при движении к крестцу — более каудальные.
Существует два метода движения датчиком в сагиттальной плоскости. Первый заключается во вращении датчика по или против часовой стрелки. При вращении по часовой стрелке визуализируется левая сторона предстательной железы, а при движении против часовой стрелки — правая. Сагиттальные изображения также можно получить при изгибе датчика вверх или вниз, используя анальный сфинктер как точку опоры. Если пациент находится в положении на левом боку, при ориентации датчика вниз или к полу визуализируется левая доля предстательной железы, а при изгибе вверх или к потолку — правая доля.
В любом случае вначале необходимо выполнить осмотр предстательной железы от основания до верхушки, а также оценить боковые зоны предстательной железы, семенные пузырьки и мочевой пузырь. Полученную при первичном сканировании кинопетлю можно приложить к цифровым изображениям, сохраненным на протяжении остального исследования. Сохранение видеопротокола позволяет урологу в последующем оценить всю железу перед проведением биопсии или лечения.
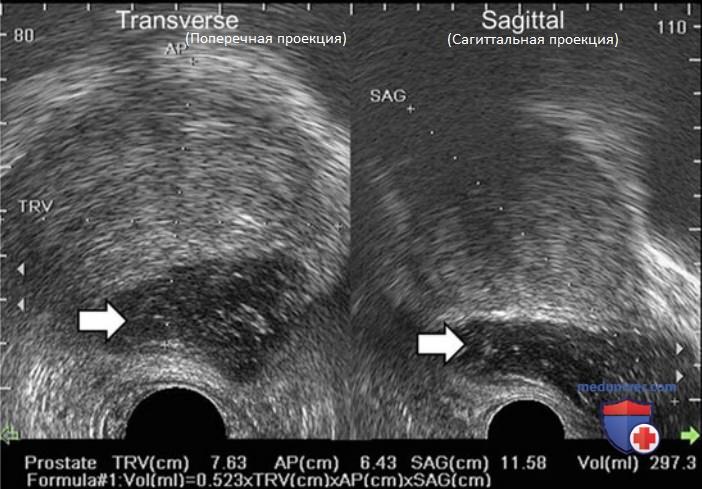
После завершения первичного осмотра предстательной железы обычно рассчитывают объем, для которого необходимо определить размеры в трех плоскостях (рис. 4).
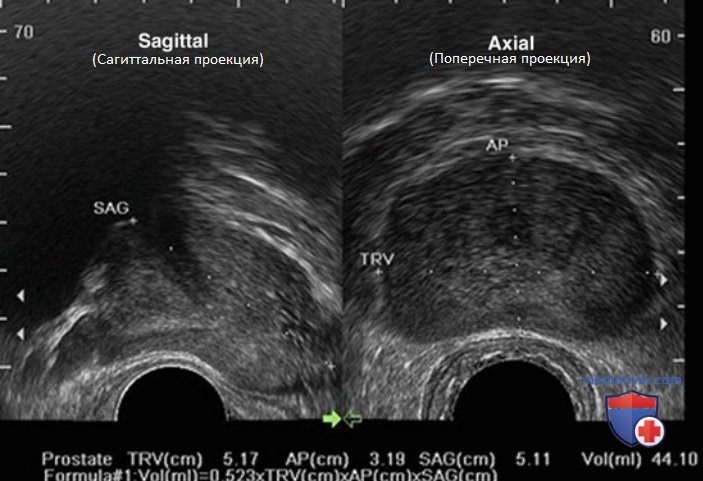
Поперечный и передне-задний размер определяют в точке наибольшего диаметра в поперечной плоскости, а продольный — в сагиттальной плоскости по средней линии, поскольку иногда шейка мочевого пузыря может скрывать цефалический рост предстательной железы. Большинство формул для расчета объема предстательной железы основаны на идеальной геометрической форме железы. Она может быть эллипсоидной (π/6 х поперечный размер х передне-задний размер х продольный размер), сферической (π/6 х поперечный размер3) и сферической вытянутой (π/6 х поперечный размер2 х передне-задний размер).
Несмотря на возможные погрешности из-за неправильной геометрической формы, эти формулы позволяют достаточно точно определить объем и массу железы с корреляцией более 0,90 по сравнению с массой препарата после радикальной простатэктомии (при расчете, что масса 1 см3 ткани 1 г). При расчете объема предстательной железы можно также определить плотность ПСА, равную соотношению уровня ПСА к объему. Плотность ПСА позволяет улучшить показатели выявления рака предстательной железы, и она выше у пациентов с раком, диагностированным на первичной или повторной биопсии.
Перед проведением брахитерапии необходимо более точное определение объема предстательной железы.
Оно достигается при использовании техники планиметрии. В литотомическом положении датчик закрепляют в специальную руку и с периодическим интервалом получают изображения в поперечной плоскости на всем протяжении железы. При этом проводят определение объема ткани в поперечной плоскости для каждого шага путем измерения окружности на 5-миллиметровом срезе. При сложении объемов каждого среза получают объем всей железы.
ТРУЗИ считается относительно безопасным методом диагностики. Кроме дискомфорта, связанного с введением датчика в прямую кишку, осложнения ТРУЗИ минимальны. Тем не менее они могут развиваться при сочетании ТРУЗИ с пункцией через стенку прямой кишки (например, при установке фидуциальных маркеров). Осложнения включают гематурию, гематоспермию, ректальное кровотечение и острую задержку мочи. После биопсии предстательной железы гематурия развивается примерно у 47% пациентов, и она обычно разрешается через 5—7 дней. Гематоспермия наблюдается в 36% случаев, и небольшие следы крови могут сохраняться в эякуляте в течение нескольких месяцев.
Ректальное кровотечение обычно незначительное и его удается контролировать пальцевым давлением или прижатием датчиком. Частота его составляет от 1 до 5%. Кровотечения, требующие переливания крови, бактериемия, при которой необходимо назначать парентеральные антибиотики, и другие серьезные осложнения встречаются редко, но при этом все чаще выявляются резистентные микроорганизмы, которые поднимают вопрос о препаратах для антибактериальной профилактики. Тем не менее в большинстве случаев осложнения имеют легкую степень и обычно купируются самостоятельно.
в) Протокол. Для описания ТРУЗИ необходимо соблюдать стандартный протокол. Он должен включать показания к исследованию, технику и положение пациента. Также следует указывать тип аппарата и датчика. Необходимо оценивать и фиксировать в протоколе анатомию окружающих структур, таких как семенные пузырьки, семявыносящие протоки и околопрямокишечное пространство. Кроме того, отмечаются размеры предстательной железы, включая высоту, ширину и длину, и рассчитанный объем. Следует указывать любые выявленные изменения. Протокол должен быть подписан урологом. Образец протокола ТРУЗИ приводится на рис. 5.
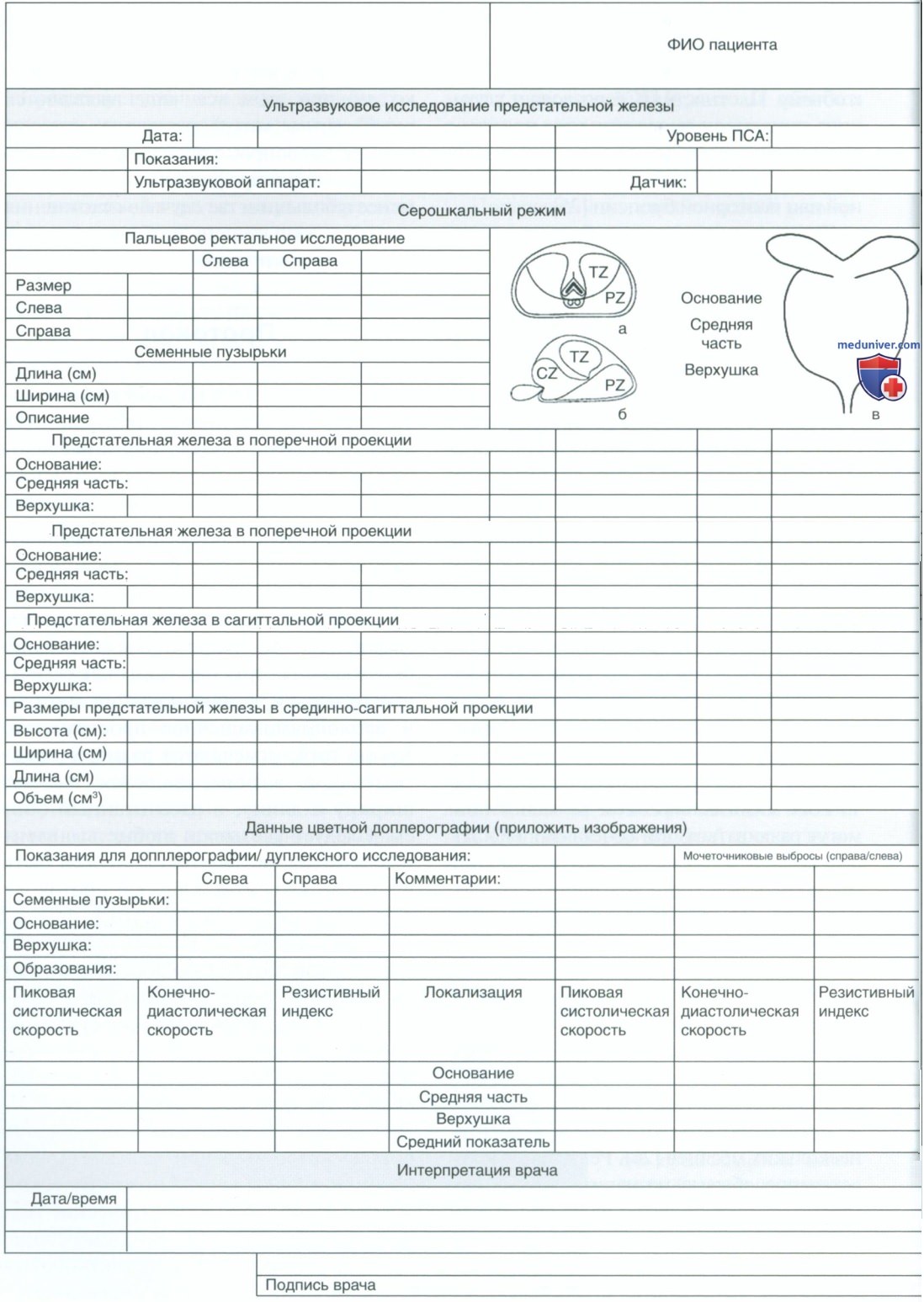
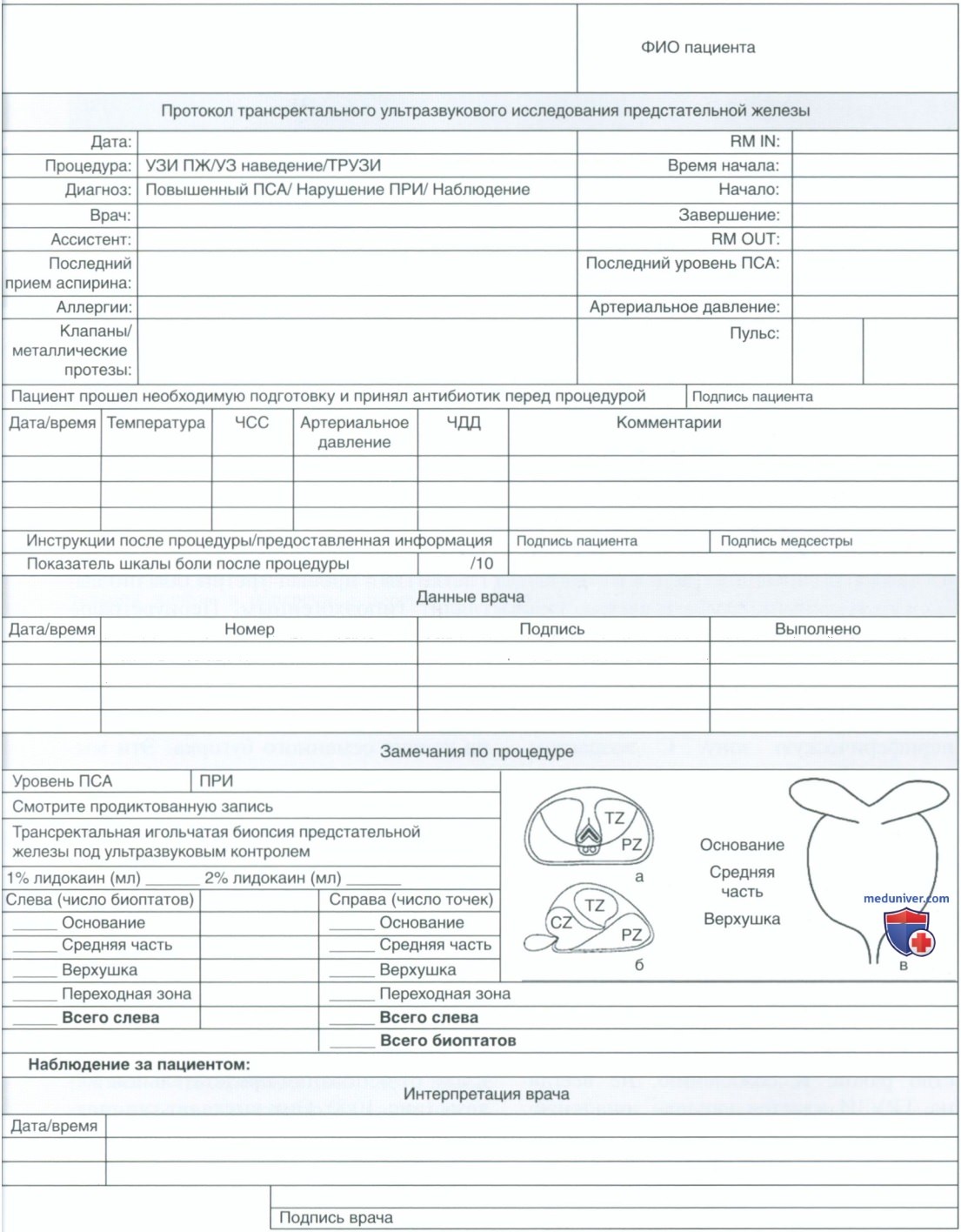
Изображения предстательной железы необходимо сохранять в электронном виде или печатать и прилагать к протоколу. Они включают изображение предстательной железы в поперечной и сагиттальной плоскости на уровне верхушки, средней части и основания. Также следует фиксировать определение объема предстательной железы. Другие изображения включают простатический отдел уретры и перипростатические ткани и, по показаниям, семявыносящие протоки. Необходимо сохранять любые изображения, на которых определяются изменения, например гипоэхогенные, гиперэхогенные очаги, усиление регионарного кровотока на допплерографии, с указанием размеров.
г) Нормальная УЗИ анатомия простаты. Предстательная железа лежит в идеальном положении для визуализации при ТРУЗИ — позади лонной кости между шейкой мочевого пузыря и мочеполовой диафрагмой, кпереди от прямой кишки. Классически строение предстательной железы описывают по гистологической/ анатомической зональной структуре (рис. 6).
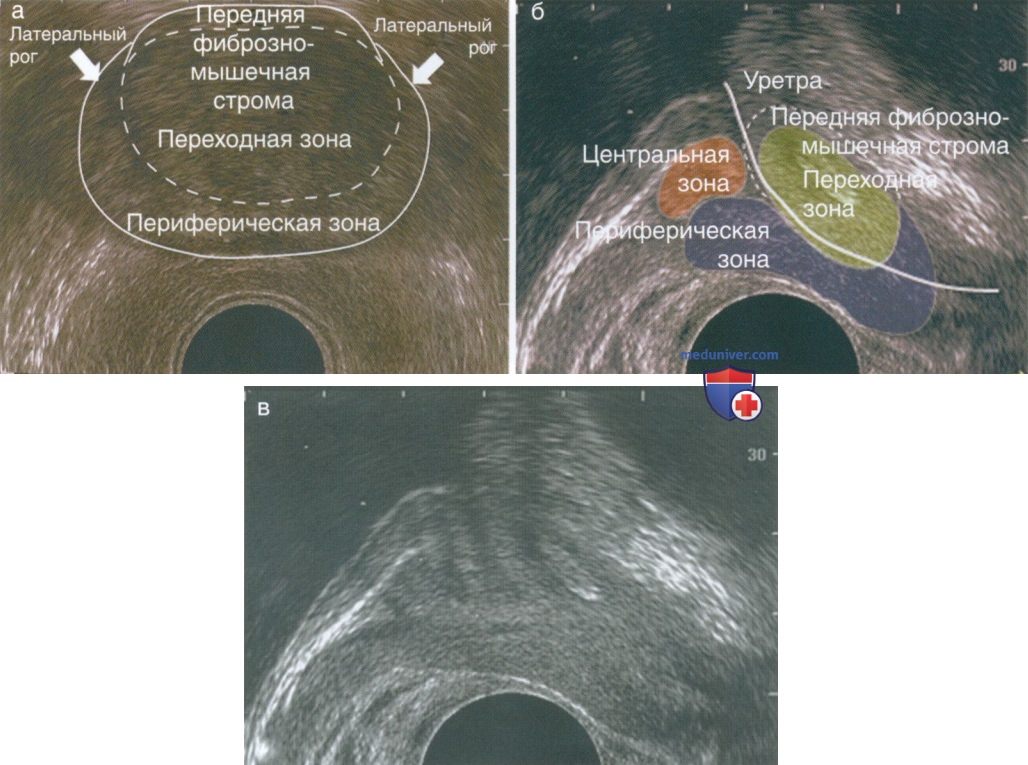
Она включает переднюю фиброзномышечную строму, в которой отсутствует железистая ткань, переходную, центральную и периферическую зоны. На ТРУЗИ обычно предстательную железу разделяют на внутреннюю часть, состоящую из фиброзно-мышечной стромы, переходной зоны и периуретральной ткани, и наружную часть, включающую периферическую зону. С возрастом переходная зона увеличивается и зачастую вызывает обструктивную симптоматику, связанную с ДГПЖ. Примерно в 20% случаев рак предстательной железы развивается из переходной зоны (см. рис. 4). Центральная зона окружает семявыносящие протоки, и из нее развивается меньшая часть опухолей.
Наконец, периферическая зона составляет до 75% объема предстательной железы, и в ней образуется большинство раков. К сожалению, не всегда на ТРУЗИ удается увидеть зональную анатомию.
Внутренняя часть железы имеет более неоднородную структуру по сравнению с наружной частью. Ориентиром границы между наружной и внутренней частями железы часто служат скопления гиалина, известные как амилоидные тельца (рис. 7). Они представляют собой небольшие множественные диффузно расположенные скопления гиалина, считаются вариантом нормы и случайно выявляются на УЗИ. Амилоидные тельца относятся скорее к нормальным, чем патологическим изменениям. В результате воспаления в предстательной железе возможно образование крупных камней, которые могут проявляться клинически. В некоторых случаях необходимо провести углубленную диагностику и лечение.
Простатический отдел уретры пересекает железу по средней линии, и его необходимо визуализировать в сагиттальной плоскости на всем протяжении. Растянутый просвет уретры обычно выглядит гипоэхогенным. Периуретральные кальцификаты могут создавать тонкий эхогенный контур. Гладкие мышцы внутреннего сфинктера идут от шейки мочевого пузыря, окружая уретру на уровне семенного бугорка. Эти мышечные волокна определяются на УЗИ как гипоэхогенное кольцо вокруг верхней части простатической уретры, создающее проксимальнее воронкообразную структуру. Уретра делает изгиб кпереди и выходит через верхушку предстательной железы. Этот угол дает простатической уретре изогнутый вид при визуализации в сагиттальной плоскости на всем протяжении.
Семенные пузырьки расположены кзади от основания предстательной железы (рис. 8). Они выглядят как гладкая мешотчатая структура и должны быть симметричными. Нормальный размер семенных пузырьков в длину составляет 4,5—5,5 см, в ширину — 2,2 см. Солидные образования в семенных пузырьках подозрительны на злокачественные, а кистозные образования обычно имеют доброкачественный характер. Солидные опухоли должны вызывать еще большее подозрение у пациентов с наличием в анамнезе рака любой локализации. В эндемичных областях по шистосоматозу необходимо исключать инфекционную этиологию солидных образований семенных пузырьков.
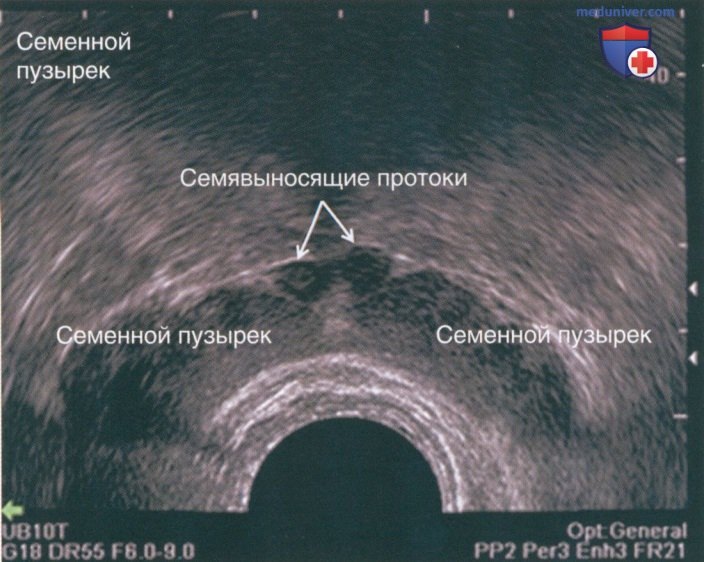
Семявыносящие протоки визуализируются в поперечной плоскости выше семенных пузырьков до их каудального отклонения к предстательной железе возле средней линии. Каждый семявыносящий проток лежит немного медиальнее суживающегося семенного пузырька перед их слиянием в семявыбрасывающий проток. Последний входит в предстательную железу сзади и впадает в уретру на уровне семенного бугорка. Эти протоки иногда можно увидеть на ТРУЗИ как гипоэхогенные структуры. Они идут параллельно простатической уретре, проксимальнее семенного бугорка.
д) Патологическая анатомия. Наиболее часто выявляемые изменения на ТРУЗИ представляют собой различные кистозные образования. Кисты предстательной железы могут быть приобретенными или врожденными и редко имеют клиническое значение. Врожденные кисты предстательной железы могут развиваться из мюллерова или вольфова протока. Кисты из структур мюллерова протока включают увеличенную маточку (определяется как срединная анэхогенная структура, идущая от задней уретры на уровне семенного бугорка) (рис. 9) и кисту мюллерова протока (также определяется как срединная анэхогенная структура), которые развиваются из-за неправильного слияния мюллерова протока с уретрой.
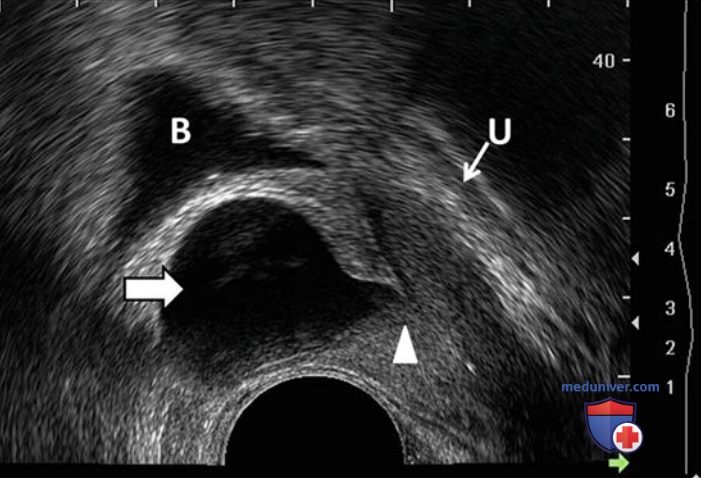
Из структур вольфова протока развиваются кисты семенных пузырьков и семявыносящего протока. Кисты семенных пузырьков в двух третях случаев связаны с агенезией почки.
Абсцессы предстательной железы на ТРУЗИ выглядят как гипоэхогенные зоны с неоднородным содержимым и наличием внутренних перегородок. Такая картина в сочетании с признаками и симптомами, включающими лихорадку, боль и персистирующую инфекцию, позволяет диагностировать абсцесс предстательной железы. В качестве лечения обычно проводится дренирование абсцесса под ТРУЗИ-контролем (рис. 10).
Эхоструктура предстательной железы после наружной лучевой терапии, брахитерапии и гормональной терапии отличается от нормальной. После облучения предстательная железа может быть диффузно гипоэхогенная, и обычно не удается определить зональную анатомию. После брахитерапии зерна, имплантированные по всей железе, определяются как гиперэхогенные структуры с акустической тенью. На фоне гормональной терапии у пациентов с раком предстательной железы объем предстательной железы в среднем уменьшается на 30%.
е) Методы усиления изображения. Несмотря на систематический и скрупулезный подход к ТРУЗИ, чувствительность биопсии предстательной железы остается крайне низкой, с частотой ложноотрицательных результатов 25% и выше. Для улучшения чувствительности биопсии под УЗ-контролем применяются методы усиления изображения с целью выявления зон, содержащих рак предстательной железы.
Опухолевая ткань предстательной железы гистологически отличается от нормальной ткани потерей железистой структуры, увеличением клеточной плотности и развитием микроциркуляторного русла. Нарушение железистой структуры уменьшает количество отражающих поверхностей, в связи с чем на ТРУЗИ опухоль выглядит гипоэхогенной. Увеличение клеточной плотности изменяет нормальную эластичность ткани, которую можно определить на эластографии. Допплерография с или без контрастного усиления и другие методы позволяют определить повышение кровотока и ангиогенез, связанный с опухолью.
ж) Допплерография. Цветовая и энергетическая допплерография используется для улучшения частоты выявления рака предстательной железы на биопсии под ТРУЗИ-контролем. На цветовой допплерографии определяют изменение частоты ультразвуковых волн как функцию скорости и направления кровотока. Усиление кровотока в результате неоваскуляризации в опухолевой ткани стало теоретическим основанием для использования цветовой и энергетической допплерографии. Усиленный характер кровотока в зоне опухоли, в которой больше кровеносных сосудов по числу и размеру, рассматривается как признак рака предстательной железы на ТРУЗИ в режиме допплерографии (рис. 11).
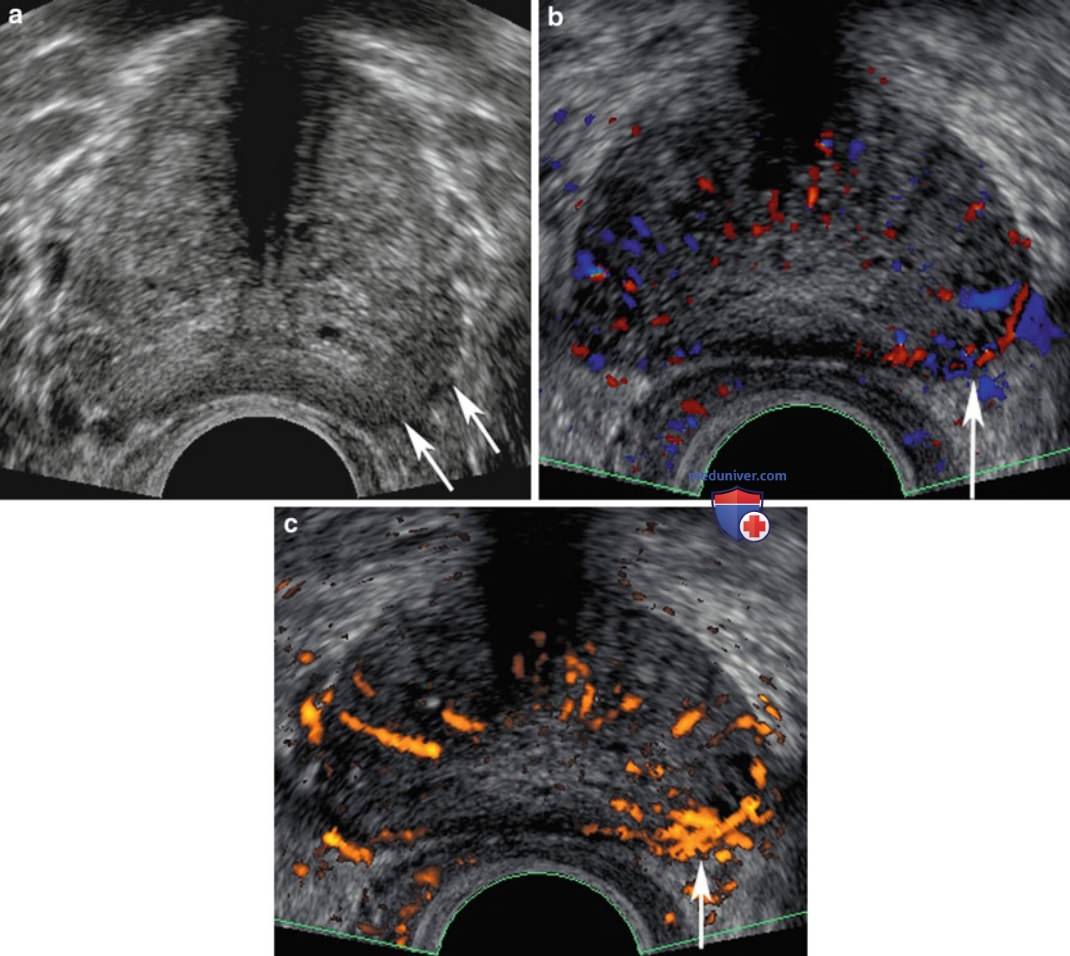
После исследования можно выполнить прицельную биопсию из зон повышенного кровотока. Режим энергетической допплерографии отражает интегрированную амплитуду, или силу допплеровского сигнала. Он обладает более высокой чувствительностью к кровотоку с низкой скоростью, чем режим цветовой допплерографии, поскольку дает информацию о количестве крови, движущейся с определенной скоростью, а не относительное изменение частоты, вызванное этой скоростью. В ряде исследований показано повышение чувствительности ТРУЗИ в режиме энергетической допплерографии при выявлении рака предстательной железы. К сожалению, при взгляде на общую картину использование цветовой и энергетической допплерографии дает противоречивые результаты.
Чувствительность в выявлении рака составляет от 13 до 49%, и у многих пациентов с доброкачественным заключением на ТРУЗИ определялись изменения. Они могут быть связаны с положением пациента и наличием неопухолевых заболеваний, например простатата, при котором наблюдается усиление кровотока в предстательной железе, что затрудняет проведение прицельной биопсии при допплерографии.
з) Ультразвуковое исследование с контрастным усилением. ТРУЗИ с контрастным усилением микропузырьками впервые описано в 1980-х гг.. Контрастное вещество состоит из пузырьков газа, заключенного в оболочку из липидной или сурфактантной микросферы. Микропузырьки имеют размер 1-10 м и поэтому могут проникать даже в самые маленькие микрососуды. Микропузырьки газа периодически отражают ультразвуковой сигнал, благодаря чему показывают усиление микрокровотока и сосудистую плотность в зоне рака предстательной железы (рис. 12).
В исследованиях, в которых сравнивали систематическую биопсию и таргетную биопсию из зон усиленного кровотока на цветовой допплерографии с контрастным усилением, прицельная биопсия позволила в 2 раза чаще выявлять рак предстательной железы с более высоким индексом Глисона. Технология flash replenishment дает преимущество за счет периодического разрушения микропузырьков ультразвуковыми волнами с чистым полем зрения на мониторе. Низкоэнергетические импульсы показывают заполнение кровеносных сосудов контрастом, обеспечивая оптимальную визуализацию кровотока в опухолевых клетках.
В литературе описано повышение частоты положительных биоптатов при проведении таргетной биопсии с технологией flash replenishment по сравнению со стандартной систематической биопсией.
и) Трехмерное ультразвуковое исследование. Опыт проведения трехмерного УЗИ предстательной железы ограничен. В настоящее время для трехмерной визуализации необходимо использовать специальный датчик. Кроме стандартной поперечной и сагиттальной плоскости, трехмерное УЗИ выстраивает дополнительную фронтальную плоскость. Биопсия под контролем трехмерного УЗИ показала противоречивые результаты. В исследовании Хампер и соавт. 16 пациентам была выполнена биопсия под двух- и трехмерным ТРУЗИ-контролем. Авторы отметили только субъективное улучшение возможности увидеть гипоэхогенные зоны в предстательной железе на трехмерном УЗИ. Для определения роли трехмерного УЗИ требуются дальнейшие исследования.
к) Эластограмма. При раке предстательной железы обычно нарушается железистая архитектоника и увеличивается плотность клеток. В результате этого происходит уменьшение эластичности ткани, которое можно определить на эластографии. Ультразвуковая эластография, также называемая визуализацией деформации, представляет собой метод обработки сигнала с использованием специального датчика, которой создает эластограмму. При сдавлении датчиком ткани с низкой плотностью смещаются больше, чем ткани с высокой плотностью (рис. 13).
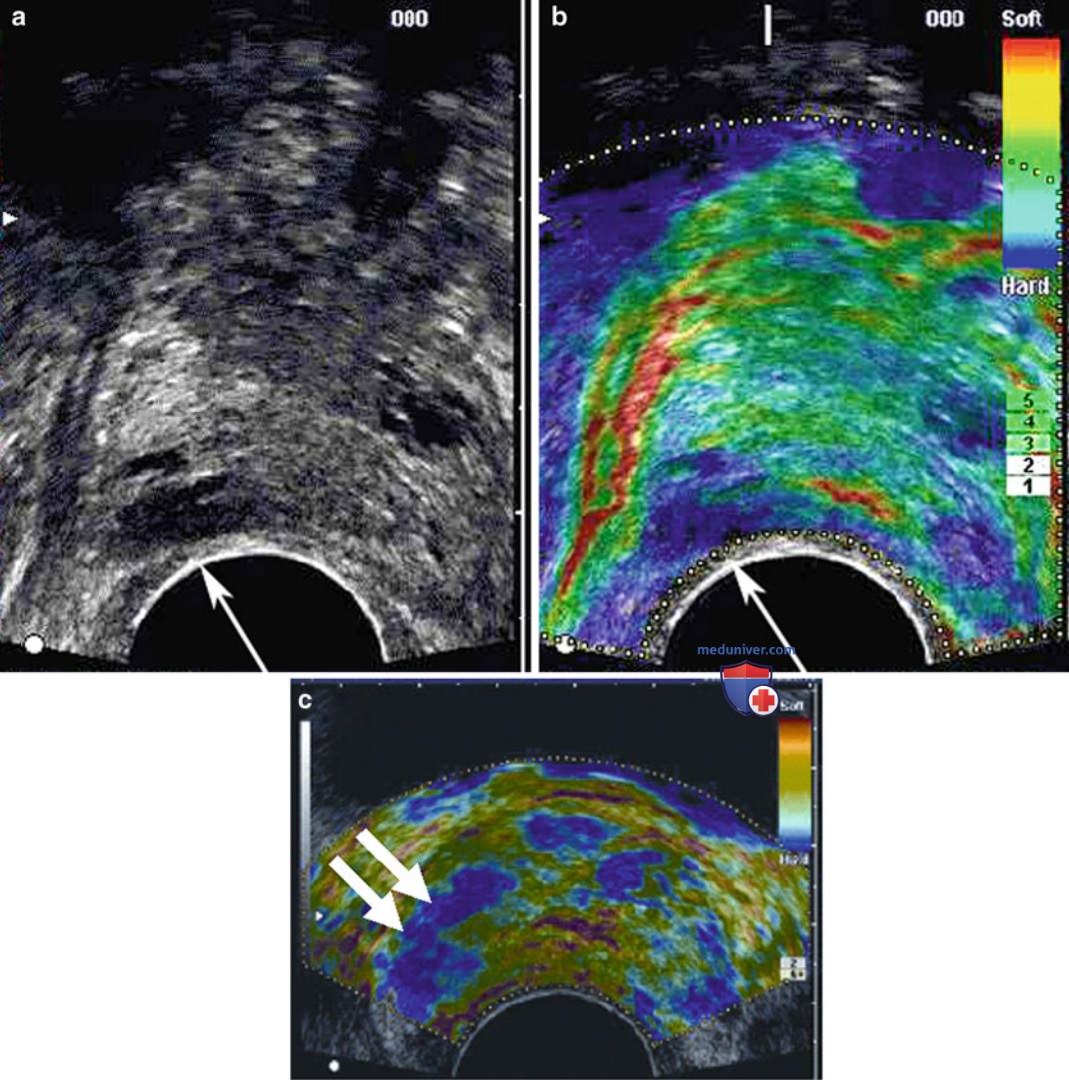
Эластограмма создается при сдавлении и декомпрессии предстательной железы трансректальным датчиком. Различие в податливости тканей позволяет использовать эластрографию для таргетной биопсии предстательной железы. В исследовании, опубликованном в 2008 г., показано, что чувствительность биопсии под контролем эластографии составила 86%, специфичность — 72%, с отрицательной прогностической ценностью 91,4%.
По сравнению с УЗИ с контрастным усилением микропузырьками или ангиорежимами (допплер) эластограмма дает менее субъективную картину и имеет перспективы в будущем стать методом для наведения биопсии предстательной железы.
Хотя в настоящее время «золотым стандартом» визуализации предстательной железы считается ТРУЗИ в серошкальном режиме, новые технологии расширяют поле ультрасонографии и дают возможность урологу получить более качественное изображение и повысить выявляемость рака предстательной железы. Поскольку с каждым годом увеличивается число пациентов, которым проводится обследование по поводу повышенного уровня ПСА, с возможной трансректальной биопсией предстательной железы, важно, чтобы новые технологии позволили точнее выявлять зоны, подозрительные на рак. Достоверное изображение, на котором нет подозрительных зон, может стать поводом отказаться от биопсии.
В настоящее время ни один из ультразвуковых методов не может заменить стандартную систематическую биопсию. Технологии совмещения изображения позволяют объединить преимущество биопсии под ТРУЗИ-контролем в режиме реального времени с более высоким разрешением других методов, включая МРТ и КТ. В будущем продолжающиеся исследования и технические усовершенствования позволят уменьшить число точек, необходимых для выявления рака предстательной железы, или отказаться от биопсии у пациентов без рака.
л) Резюме. ТРУЗИ играет основную роль в оценке и лечении доброкачественных и злокачественных заболеваний предстательной железы. Развитие и использование ТРУЗИ в значительной степени расширило возможности урологов. Последующие исследования и новые технологии позволят расширить роль ТРУЗИ в диагностике и лечении заболеваний предстательной железы.
Видео УЗИ простаты в норме и при патологии
- Рекомендуем ознакомиться далее "Биопсия предстательной железы под контролем УЗИ (ТРУЗИ)"
Редактор: Искандер Милевски. Дата публикации: 23.7.2023

