Биопсия предстательной железы под контролем УЗИ (ТРУЗИ)
Диагностика заболеваний предстательной железы до развития метода УЗИ основывалась на пальцевом ректальном исследовании и «слепом» заборе ткани посредством игольчатой аспирации и биопсии. С появлением в 1950-х гг. В-режима и датчиков, которые дают изображение в режиме реального времени, серошкальное УЗИ стало стандартным методом визуализации предстательной железы при большинстве ее заболеваний. Положение предстательной железы в тазу, кзади от лонной кости и спереди от прямой кишки, само по себе обосновывает использование трансректального доступа. Он стал стандартом для диагностики заболеваний, биопсии и лечения рака предстательной железы.
Умение проводить ТРУЗИ для уролога обязательно: практически во всех урологических кабинетах, как в частных центрах, так и академических клиниках, есть как минимум один ультразвуковой аппарат с трансректальным датчиком.
В этой статье на сайте описывается биопсия предстательной железы под ТРУЗИ-контролем. Представлены первичный осмотр предстательной железы, техника биопсии, стандарт протокола исследования и вопросы безопасности.
а) История. Биопсия предстательной железы — стандартный метод раннего выявления рака предстательной железы. Впервые она описана в 1930 г. через промежностный доступ. Через 7 лет Астральди выполнил первую трансректальную биопсию предстательной железы. ТРУЗИ впервые описано в 1955 г. и получило широкое распространение в 1970-х гг.. Ходж описал первую систематическую шаблонную биопсию (сектантную) в 1989 г.. В последующем появились схемы расширенной биопсии и стратегии, направленные на уменьшение болевого синдрома.
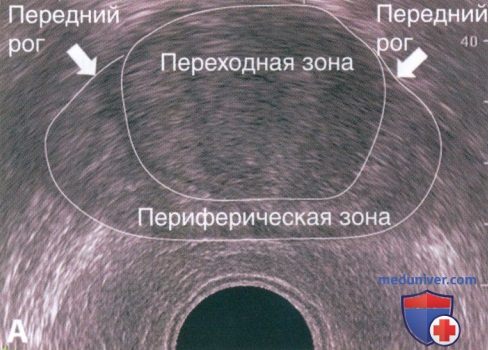
б) Анатомия. Анатомически предстательная железа расположена кпереди от прямой кишки под дугой лонной кости. Латерально от предстательной железы располагается мышца, поднимающая задний проход, а снизу — шейка мочевого пузыря. Анатомия предстательной железы обычно описывается по зональной архитектуре. Передняя фиброзно-мышечная строма не содержит железистой ткани. Переходная зона, которая в норме составляет 5—10% объема предстательной железы, дает начало доброкачественной гиперплазии, и в ней развивается около 20% раков.
Центральная зона окружает эякуляторные протоки, составляя до 20% объема, и из нее развивается меньшая часть злокачественных опухолей (5%).
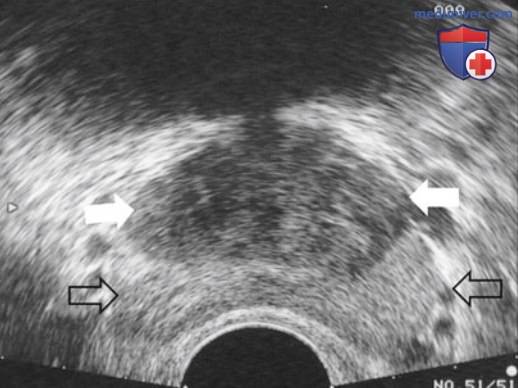
Периферическая зона в норме составляет до 75% объема предстательной железы, и из нее растет большая часть раков. Зональная анатомия не всегда четко визуализируется на ТРУЗИ, но при наличии ДГПЖ можно дифференцировать периферическую зону от центральной. Сзади расположены парные семенные пузырьки, обычно симметричные по внешнему виду (рис. 1).
в) Подготовка к биопсии. За 7 дней до биопсии пациенты должны прекратить прием антиагрегантных препаратов и антикоагулянтов [ацетилсалициловая кислота (Аспирин*)/нестероидные противовоспалительные средства/ клопидогрел/варфарин]. Также рекомендуется отменить прием нерецептурных и фитопрепаратов, которые могут влиять на время свертывания. Список препаратов, прием которых необходимо отменить, приведен в Приложении.
Кроуфорд и соавт. показали, что прием антибиотиков за 24 ч до биопсии с последующим приемом в течение 24—48 ч после нее позволяет уменьшить бактериемию. В последнее время наблюдается увеличение частоты септицемии после стандартной профилактики (менее 1%), что отчасти связано с резистентностью Escherichia coli, вырабатывающей бета-лактамазы расширенного спектра, к ципрофлоксацину, цефтриаксону, сульбактаму/ампициллину и цефазолину.
Эффективность против нее сохраняет имипенем и пиперациллин/тазобактам. Пациентам с высоким риском инфекционного эндокардита Американская ассоциация сердца рекомендует проводить профилактику, обычно с использованием гентамицина и ампициллина. В группу высокого риска входят больные:
1) с искусственными клапанами или протезами, используемыми для замещения клапанов;
2) с инфекционным эндокардитом в анамнезе;
3) с врожденными пороками сердца;
4) после пересадки сердца с несостоятельностью клапанов.
В руководстве Американской академии ортопедов рекомендуется проводить антибактериальную профилактику всем пациентам с искусственными суставами перед любым вмешательством, которое может вызвать бактериемию. Для урологических операций рекомендуется использовать ципрофлоксацин за 1 ч до биопсии. Препараты для профилактики необходимо выбирать на основании местных показателей бактериальной чувствительности.
Вечером и утром в день биопсии проводят очистительную клизму. Уменьшение кишечного содержимого позволяет улучшить визуализацию и уменьшить частоту бактериемии.
г) Анестезия. Биопсия предстательной железы под ТРУЗИ-контролем считается болезненной процедурой. Ожидание боли — это основная причина нервозности и отказа от биопсии. Ниис показал, что 18% пациентов в популяционной программе отказались от выполнения биопсии из-за ожидания боли. Нэш провел первое рандомизированное двойное слепое исследование, в котором оценивалось влияние инфильтрации 1% лидокаином в сосудистые ножки у 64 пациентов.
Средние показатели шкалы боли на стороне инфильтрации были статистически значимо ниже по сравнению с контрольной стороной. Многие авторы подтвердили уменьшение боли при различных видах перипростатической анальгезии (включая метаанализ 14 исследований с проведением 994 биопсий).
Напротив, лишь в небольшом числе публикаций не обнаружено преимущества обезболивания. Описано несколько различных методов перипростатической анестезии.
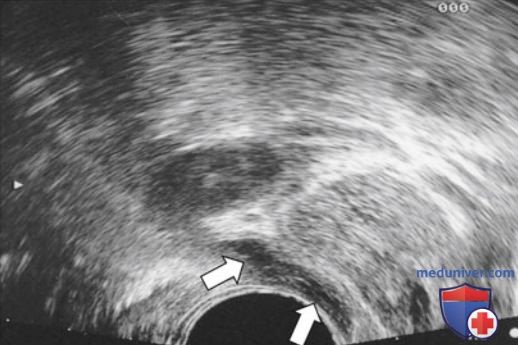
Наиболее распространенный метод включает введение местного анестетика между основанием предстательной железы и семенными пузырьками с созданием валика между семенным пузырьком, простатой и прямой кишкой. Другие авторы предлагают вводить препараты в простатическое сплетение в зоне верхушки предстательной железы. В большинстве исследований рекомендуется двусторонняя анальгезия. По данным метаанализа, в качестве анестетика используется 1 или 2% лидокаин с общей дозой от 2,5 до 20 мл (рис. 2).
д) Техника биопсии предстательной железы. Пациент обычно укладывается в положение на левом боку. Выполняется пальцевое ректальное исследование, и при выявлении пальпаторных изменений определяется их локализация в предстательной железе. Стандартный датчик имеет частоту 7,5 МГц. Датчик активируется и под контролем изображения аккуратно проводится в прямую кишку за анальный сфинктер к предстательной железе. Рекомендуется вводить датчик медленно для уменьшения дискомфорта пациента. ТРУЗИ проводят в сагиттальной и поперечной плоскости в серошкальном режиме.
После этого выполняют осмотр в обеих плоскостях в режиме цветовой и энергетической допплерографии на предмет наличия зон повышенного кровотока по отношению к другим областям периферической зоны. Все изменения фиксируют (в печатном или электронном виде). Определение локализации проводят в режиме реального времени с фиксацией изображения. После введения местного анестетика определяют объем предстательной железы. Его можно рассчитать по различным формулам с учетом геометрической формы. Эти формулы также позволяют определить массу железы на основании того, что 1 см3 ткани предстательной железы имеет массу 1 г. Относительная плотность ткани предстательной железы составляет 1,02 г/см3.
Формулы для расчета массы и объема предстательной железы:
• эллипсоидная (π/6 х поперечный размер х передне-задний размер х продольный размер);
• сферическая (π/6 х поперечный размер3);
• вытянутая (в форме яйца) (π/6 х поперечный размер2 х передне-задний размер).
При желании врача можно определять и фиксировать объем переходной зоны предстательной железы и мочевого пузыря. Также необходимо оценивать контур окружающих структур, включая стенку мочевого пузыря, семенные пузырьки и анальный канал до уровня предстательной железы.
е) Плотность простатоспецифического антигена. Расчет объема предстательной железы позволяет определять плотность ПСА как отношение уровня ПСА к объему. Плотность ПСА увеличивает выявление рака предстательной железы (чувствительность) и уменьшает число ненужных биопсий (специфичность). Джаван и соавт. показали, что плотность ПСА и плотность ПСА переходной зоны статистически значимо выше у пациентов с раком, выявленным на первичной или повторной биопсии. Авторы определяют плотность ПСА на рутинной основе и записывают ее в режиме реального времени, однако, согласно их результатам, решение о биопсии не должно приниматься только на основании этого параметра.
ж) Кисты предстательной железы и парапростатические кисты. При осмотре предстательной железы часто выявляются кистозные зоны, которые могут варьировать по размеру и, при наличии ДГПЖ, связаны с кистозным расширением желез переходной зоны. Другие часто встречающиеся кисты включают приобретенные ретенционные кисты, представляющие собой расширение железистых ацинусов.
Они могут развиваться в любой зоне предстательной железы и не связаны с ДГПЖ. Реже выявляемые кисты могут иметь важное значение или сопутствующую патологию. Кисты простатической маточки или мюллерова протока — это врожденные срединные или парамедианные кисты. Кисты маточки по своей природе интрапростатические. Они развиваются из расширенной маточки в зоне семенного бугорка, соединяются с уретрой и могут сочетаться с крипторхизмом и гипоспадией. Кисты мюллерова протока располагаются кзади от мочевого пузыря и происходят из остатков мюллеровых структур. Они не соединяются с уретрой и могут сочетаться с мочекаменной болезнью и агенезией почки.
Кисты семявыбрасывающих протоков, развивающиеся при обструкции, могут выявляться по средней линии или парамедианно. Они связаны с обструкцией семенного пузырька и могут содержать камни. Кисты семенного пузырька располагаются латеральнее предстательной железы и развиваются вторично к врожденной гипоплазии семя выбрасывающего протока. Они односторонние и могут содержать камни или сочетаться с агенезией почки или эпидидимитом. Абсцессы предстательной железы развиваются после оперативного лечения, простатита или эпидидимита.
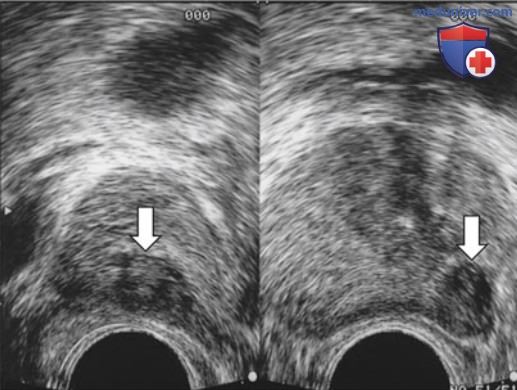
з) Гипоэхогенные образования. Необходимо осматривать всю железу на наличие гипоэхогенных очагов. Классическим проявлением рака предстательной железы считается гипоэхогенный очаг круглой/овальной формы в периферической зоне. В последних исследованиях показана меньшая специфичность гипоэхогенных очагов в отношении рака предстательной железы, чем это считалось ранее, с частотой выявления 17—57%. Тем не менее ТРУЗИ также играет важную роль и в прицельной биопсии гипоэхогенных очагов.
Их отсутствие не рассматривается как противопоказание к биопсии, поскольку в 39 и 1% случаев рак предстательной железы имеет изо- и гиперэхогенную структуру. ТРУЗИ обладает низкой специфичностью в выявлении гипоэхогенных очагов. Другие причины гипоэхогенных очагов, определяемых на ТРУЗИ, включают гранулематозный простатит, инфаркт предстательной железы, лимфому и доброкачественную гиперплазию переходной зоны предстательной железы (рис. 3).
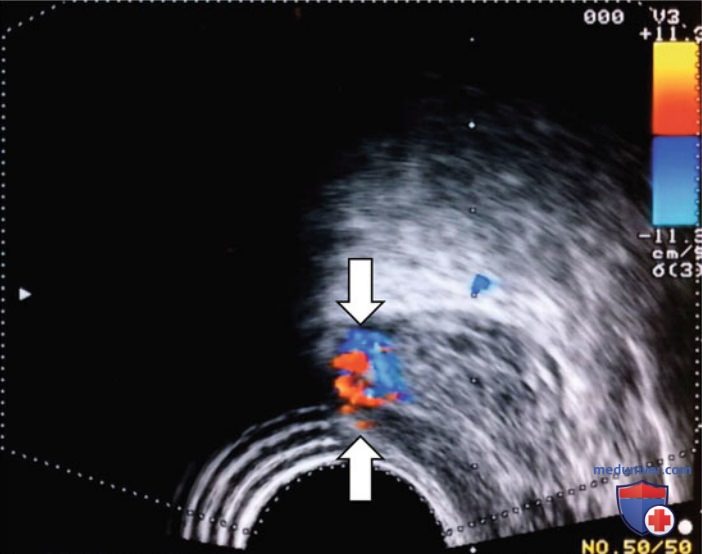
и) Цветовая допплерография. Цветовая допплерография используется для дифференциации доброкачественной и злокачественной ткани. Метод позволяет определить изменение частоты звуковых волн для измерения скорости кровотока. Его принцип основан на усиленном кровоснабжении рака предстательной железы из-за повышенной микрососудистой плотности, вторичной к ангиогенезу, по сравнению с доброкачественной тканью. По данным Корнуд и соавт., при визуализации опухоли при цветовой допплерографии у больных с клинической стадией T1c чаще выявлялись характеристики высокого риска (прорастание капсулы, стадия pT3b) по сравнению с больными, у которых отсутствовали изменения.
В другом исследовании показано увеличение частоты выявления рака предстательной железы в 2,6 раза по сравнению с серошкальным режимом. Халперн и Струп обнаружили, что чувствительность и специфичность цветовой допплерографии в диагностике рака предстательной железы составляет 27,3 и 83,9% соответственно, превышая показатели для серошкального режима (чувствительность 44,4%, специфичность 70,5%). Тем не менее в 45% случаев УЗИ не позволяло определить опухолевый очаг. Арджер обнаружил, что цветовая допплерография не позволяет отличить рак предстательной железы высокого (индекс Глисона 8—10 баллов), промежуточного (5—7 баллов) и низкого риска (2—4 балла).
Хотя в ряде исследований подтверждено увеличение выявления рака предстательной железы при таргетной биопсии под контролем цветовой допплерографии, остается много вопросов, которые не позволяют вытеснить схему систематической биопсии (рис. 4).
к) План биопсии. Появление сектантной биопсии, включающей систематическую биопсию верхушки, средней части и основания предстательной железы на каждой стороне, позволило улучшить выявление рака по сравнению с биопсией подозрительных гипоэхогенных участков или пальпируемых очагов. При этом ограниченном шаблоне по-прежнему сохраняется высокая частота ложноотрицательных результатов. По данным Левин и соавт., у 30% пациентов с пальпаторными изменениями в предстательной железе и/или повышенным уровнем ПСА на повторной биопсии выявляется рак. В последнее время внимание направлено на увеличение числа точек, а также латерально направленную биопсию. Многие группы авторов опубликовали серии (табл. 1), в которых частота выявления рака увеличивается после добавления латеральных биоптатов и/или увеличения числа точек от 6 до максимум 13.
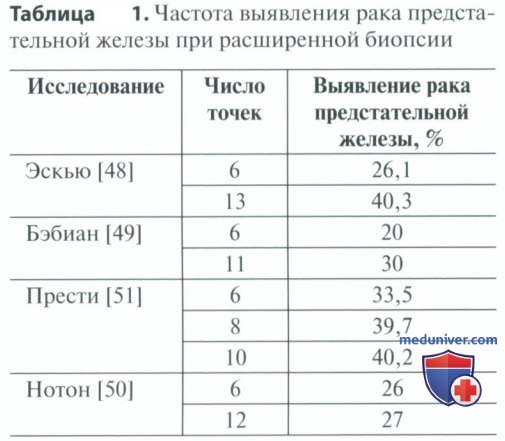
Также в литературе показано отсутствие необходимости включать в схему первичной биопсии переходную зону и семенные пузырьки, поскольку частота выявления рака составляет всего 2,1 и 3,7% соответственно.
Пространственное распределение очагов рака предстательной железы при отрицательном результате первой биопсии или объеме предстательной железы более 50 см3 может отличаться по сравнению с раком, обнаруженным при первичной биопсии. В этих случаях необходимо делать особый акцент на апикально-дорзальную периферическую и переходную зону. Биопсия семенных пузырьков рекомендуется только при наличии пальпаторных изменений.
Обычно рекомендуется выполнять биопсию из 10—12 точек с включением передних рогов. Необходимо проводить латерально направленную биопсию. Следует помнить, что игла проходит на 17—24 мм в зависимости от производителя. Для максимально латерального направления следует внимательно выбирать угол иглы, особенно при биопсии передних рогов (рис. 5).
л) Повторная биопсия предстательной железы. При отрицательном результате первичной биопсии и сохраняющемся повышении уровня ПСА или пальпаторных изменениях показана повторная биопсия, во время которой рекомендуется соблюдать протокол стандартной расширенной биопсии.
Дополнительно проводится биопсия подозрительных участков и любых фокусов интраэпителиальной неоплазии высокой степени или мелкоацинарной атипичной пролиферации. Также следует включать вышеуказанные апикально-дорзальные отделы и переходную зону. Хорошо установлено, что при каждой следующей биопсии частота выявления рака снижается. В крупной серии из более 1100 пациентов с повышенным уровнем ПСА, которым проводилась биопсия, частота выявления рака составила 34%. Этот показатель снизился до 19, 8 и 7% на 2-4-й биопсии соответственно. Схожие данные получены Джаваном в Европейском исследовании по выявлению рака предстательной железы (European Prostate Cancer Detection Study). У 1051 мужчины с уровнем ПСА 4—10 нг/мл частота выявления рака на первой биопсии составила 22%, со снижением до 10, 5 и 4% на 2, 3 и 4-й биопсии.
Использование свободного и общего ПСА, антигена рака предстательной железы-3 (prostate cancer antigen-3 — РСА) позволяет определять риск наличия рака у пациентов, которым планируется повторная биопсия. Каталона и соавт. предложили использовать соотношение свободного и общего ПСА для уменьшения числа ненужных биопсий у пациентов с уровнем ПСА от 4 до 10,0 нг/мл и отсутствием пальпаторных изменений.
В его работе у пациентов с пропорцией свободного ПСА менее 25% вероятность положительной биопсии была статистически значимо выше. РСА-3 кодирует простатоспецифическую рибонуклеиновую кислоту, которая служит мишенью в молекулярном анализе мочи для выявления рака предстательной железы. Также показано, что РСА-3 улучшает диагностику рака, позволяя определить пациентов с высокой вероятностью положительной (повторной) биопсии. После пальцевого ректального исследования собирают мочу и определяют концентрацию РСА-3 матричной рибонуклеиновой кислоты. Хиз и соавт. сравнивали чувствительность РСА-3 и процента свободного ПСА у 463 пациентов, которым проводили повторную биопсию. В 28% случаев результат биопсии был положительный, и его вероятность увеличивалась с повышением уровня РСА-3.
Таким образом, в прогнозировании результатов повторной биопсии показатель РСА-3 (порог 35%) превышал процент свободного ПСА (порог 25%).
м) Сатурационная биопсия. Сатурационная биопсия позволяет максимально увеличить частоту выявления рака у пациентов группы высокого риска при отрицательном результате первичной биопсии. Описаны протоколы трансректальной и промежностной биопсии. В различных сериях частота выявления рака составляет 30—34%. Недостатком метода считается необходимость проведения седации в условиях стационара. Тем не менее в некоторых случаях сатурационная биопсия оправданна, включая сохранение повышения уровня ПСА, вновь выявленные пальпаторные изменения и рак небольшого объема, при котором рассматривается динамическое наблюдение. Стандартный трансректальный доступ имеет теоретические ограничения из-за сложности биопсии передних отделов предстательной железы, особенно в зоне верхушки. Ниже описана техника промежностной биопсии с картированием железы.
н) Промежностная биопсия предстательной железы под контролем трансректального ультразвукового исследования с использованием решетки для брахитерапии. Показания к промежностной биопсии под ТРУЗИ-контролем включают сохранение повышенного уровня ПСА или изменений при пальцевом ректальном исследовании после одной и более отрицательных стандартных биопсий или отбор пациентов для активного наблюдения. Промежностная биопсия предстательной железы заключается в стереотаксической биопсии с использованием решетки для брахитерапии и датчика, закрепленного в руку для брахитерапии. С пациентом обсуждаются риски и преимущества промежностной биопсии с подписанием информированного согласия. Необходимо соблюдать такие же меры предосторожности, как и для трансректальной биопсии.
Под общей анестезией пациента укладывают в дорзальное литотомическое положение и вводят внутривенно антибиотики. После этого повторно проводят пальцевое ректальное исследование с оценкой любых изменений. Как и при трансректальной биопсии, УЗИ проводят в серошкальном режиме и режиме цветовой допплерографии с описанием любых изменений. Трансректальный датчик фиксируют в руке для брахитерапии и синхронизируют с ультразвуковым аппаратом. Повторно определяют и фиксируют объем предстательной железы. Железу разделяют на 12 зон: по 4 квадранта в основании, средней части и верхушке. Биопсию начинают с верхушки предстательной железы, используя биопсийный пистолет. Забор ткани из 24 точек контролируют в сагиттальной и поперечной плоскости.
Каждый биоптат кладут в отдельный контейнер с соответствующей подписью. Пациент выписывается с рекомендациями по приему пероральных антибиотиков и обезболивающих препаратов.
о) Биопсия под контролем трансректального ультразвукового исследования после радикального лечения и гормональной терапии. Наружная лучевая терапия уменьшает размер предстательной железы. Небольшие фокусы рака, в которых наблюдается умеренный или выраженный лучевой эффект, становятся изоэхогенными, а в крупных фокусах (более 4 мм) эффект облучения обычно меньше, поэтому они сохраняют гипоэхогенную структуру. В тех ситуациях, когда диагностирован биохимический рецидив и требуется гистологическое подтверждение местного рецидива, биопсия предстательной железы обычно проводится по стандартной схеме, описанной для трансректальной биопсии под ТРУЗИ-контролем.
Отдаленные изменения в предстательной железе после брахитерапии не отличаются от изменений после наружной лучевой терапии, за исключением наличия хорошо отличимых инородных тел. Биопсию предстательной железы проводят по описанной выше схеме.
Уиттингтон описал влияние аналогов лютеинизирующего рилизинг-гормона на ткань предстательной железы. Медиана уменьшения объема предстательной железы на фоне андрогенной депривации составила 33%. При большом исходном объеме железы наблюдалось более выраженное уменьшение (59%) по сравнению с железами небольшого объема (10%). После гормональной терапии редко возникает необходимость выполнения биопсии предстательной железы, однако если она требуется, важно указать это в гистологическом направлении, учитывая изменения, которые обычно развиваются у таких больных.
Наличие образования после радикальной простатэктомии (гипер- или гипоэхогенного), нарушающего сужение мочевого пузыря в зоне перехода в уретру, считается подозрительным на рецидив. Единственное важное исключение — это узел кпереди от анастомоза, который может быть связан с дорзальным венозным комплексом. Обычно удается выполнить биопсию анастомоза между шейкой мочевого пузыря и уретрой. Мишень для биопсии обычно небольшая по объему, поэтому перед биопсией необходимо тщательно оценить анатомию. Зона интереса располагается между шейкой мочевого пузыря и наружным сфинктером. Уролог должен проявлять максимальное внимание в зоне сфинктера.
п) Осложнения. Трансректальная биопсия под ТРУЗИ-контролем считается безопасным методом диагностики рака предстательной железы. После нее часто наблюдаются осложнения легкой степени, которые самостоятельно купируются, но иногда встречаются серьезные осложнения (табл. 2).

У 1,4—5,3% больных развивается вагусный рефлекс, вторично к боли и нервозности. В таких случаях эффективны гидратация и перевод пациента в положение Тренделенбурга. Гематурия считается частым осложнением биопсии (71%), но у 47% пациентов она разрешается в течение 3—7 дней. Гематоспермия развивается в 9—36% случаев и может сохраняться в течение нескольких месяцев. Частота ректального кровотечения составляет 2—8%. Обычно кровотечение небольшое, и его удается контролировать пальцевым давлением. В тяжелых случаях при неэффективности консервативных мероприятий необходимо тампонировать прямую кишку, используя тампон или марлю, или эндоскопически ввести сосудосуживающий препарат, или перевязать кровоточащий сосуд при колоноскопии. В 0,4% случаев развивается острая задержка мочи с необходимостью установки уретрального катетера.
У пациентов с большим объемом предстательной железы и тяжелыми симптомами нарушения мочеиспускания риск острой задержки мочи выше. Во времена, когда не проводилась антибактериальная профилактика, Томсон показал частоту бактериемии 100%, а бактериурии — 87%. При использовании очистительной клизмы эти показатели уменьшаются до 44 и 16% соответственно. Кроуфорд и соавт. назначали карбенициллин на 48 ч и обнаружили снижение частоты бактериурии с 37 до 9%. Фебрильная температура развилась у 17% больных в группе принимающих карбенициллин по сравнению с 48% в контрольной группе. В настоящее время антибактериальная профилактика считается стандартом. По данным Бергер, частота фебрильной температуры (>38,5 °C) у 4303 пациентов, получавших 5-дневный курс ципрофлоксацина, составила 0,8%. Схожая частота фебрильной температуры (0,6%) наблюдалась при 1—3-дневном курсе ципрофлоксацина.
В литературе описаны редкие случаи имплантации клеток рака предстательной железы по ходу биопсийной иглы. Это чаще наблюдается в виде промежностного рецидива после промежностной биопсии. Прогноз при промежностном рецидиве неблагоприятный, но при ректальном рассеивании клеток показан хороший ответ на гормональную и лучевую терапию. Хара обнаружил повышенный уровень циркулирующего ПСА матричной рибонуклеиновой кислоты у мужчин с положительным результатом биопсии, хотя риск развития метастатического рака считается низким.
р) Морфологические данные. Интраэпителиальная неоплазия высокой степени и мелкоацинарная атипичная пролиферация. У 1—25% пациентов при биопсии выявляется интраэпителиальная неоплазия высокой степени. Ранее считалось, что интраэпителиальная неоплазия высокой степени — это предраковое состояние, и при его обнаружении и отсутствии рака через 3—6 мес проводилась повторная биопсия. Лефковитц и соавт. показали, что при схеме из 12 точек частота выявления рака на повторной биопсии составляет 2,3%, и рекомендовали не проводить повторную биопсию при интраэпителиальной неоплазии высокой степени и отсутствии других изменений. Мелкоацинарная атипичная пролиферация представляет собой пролиферацию желез без атипии и выявляется у 5% больных. Корреляция между мелкоацинарной атипичной пролиферацией и раком предстательной железы сильнее, чем для интраэпителиальной неоплазии высокой степени, с частотой выявления рака на повторной биопсии от 51 до 75%.
с) Прогностические показатели после локального лечения. Патоморфологические данные, полученные при трансректальной биопсии, включая число положительных биоптатов, процент поражения каждого биоптата и локализацию положительных биоптатов, несут важную прогностическую информацию. При биопсии под ТРУЗИ-контролем стадия может быть занижена, хотя при расширенных схемах биопсии это встречается реже. В исследованиях показано, что число и/или процент положительных биоптатов коррелируют с прорастанием капсулы, состоянием хирургического края, объемом и стадией опухоли, поражением семенных пузырьков и наличием метастазов в лимфоузлы. Также можно определять размер опухоли в каждом биоптате. Чем больше размер опухоли или выше процент положительных биоптатов, тем сильнее корреляция с прорастанием капсулы, поражением семенных пузырьков и биохимическим рецидивом после лечения.
Процент специфичных по локализации положительных биоптатов считается прогностическим фактором прорастания капсулы, позволяя отобрать пациентов на нервосберегающую операцию.
т) Резюме. Техника трансректальной биопсии предстательной железы с использованием профилактических антибиотиков, местной анестезии и расширенной схемы считается безопасной и позволяет выявить рак, представляя важную диагностическую информацию.

Видео УЗИ простаты в норме и при патологии
- Рекомендуем ознакомиться далее "УЗИ почек ребенка в норме"
Редактор: Искандер Милевски. Дата публикации: 23.7.2023

