Доступ, техника передней резекции зубовидного отростка второго шейного позвонка С2 через трансоральный доступ
Порты/доступы:
а) Перед обработкой полости рта и ротоглотки 1% раствором Бетадина или цетримидом можно сделать посев из полости рта для определения характера микрофлоры и ее чувствительности к антибиотикам.
б) Верхняя часть пищевода тампонируется коллагеновой губкой или марлей для предотвращения попадания в желудок физиологического раствора и крови.
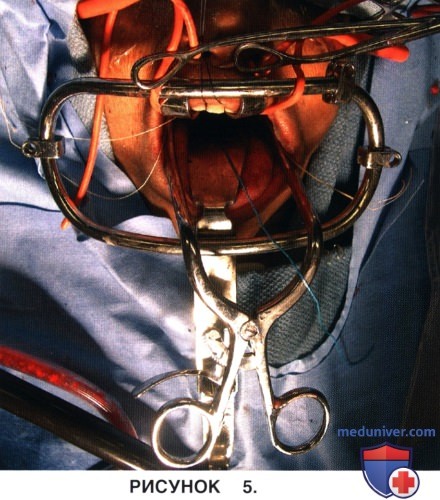
в) Слизистая ротоглотки и мягкого неба по средней линии инфильтрируется 1% раствором лидокаина с эпинефрином (1:100000). Для сохранения адекватной визуализации операционного поля и удержания назотрахеальной интубационной трубки и назогастрального зонда используется система трансоральных ретракторов Crockard (Codman, Raynham, Mass.) (рис. 4 и 5).
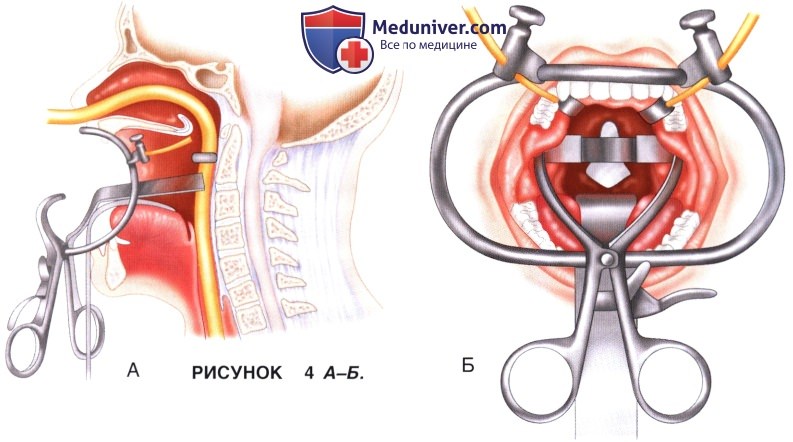
г) Максимально увеличить размер доступа позволяет использование удерживателя языка и ретракторов мягкого неба.
д) Для расширения верхней и боковых отделов хирургического доступа мягкое небо можно рассечь по средней линии от края твердого неба до язычка.
е) Язычок во избежание проблем с глотанием и фонацией в послеоперационном периоде может быть фиксирован резиновым катетером, введенным через ноздри, и отведен вместе с мягким небом вверх. После рассечения задней стенки глотки устанавливается зубчатый ретрактор Crockard и края разреза разводятся в стороны, обнажая подлежащие переднюю продольную связку и длинные мышцы шеи.
ж) Протяженность разреза, который может проводится под контролем флюороскопа или без такового, составляет от основания ската черепа до верхней границы С3.
з) Альтернативные методики:
• Другой методикой является использование интубационной трубки с системой ретракторов Spetzler—Sonntag (Aesculap, San Francisco). Данная система позволяет защитить и отвести из операционного поля интубационную трубку вместе с языком, тогда как система Crockard просто смещает назотрахеальную трубку в сторону.
• Мягкое небо можно отвести с помощью проведенных через него швов, которые выводятся через носовые ходы с помощью сосудистых держалок, предварительно введенных через ноздри в носоглотку (методика Spetzler) (Hadley et al, 1988). Как вариант, мягкое небо можно рассечь вдоль по средней линии, обходя при этом язычок, и отвести в стороны с помощью швов, выведенных через рот (Crockard, 1995).
Техника операции передней резекции зубовидного отростка второго шейного позвонка С2 через трансоральный доступ
Этап 1:
а) Пропальпируйте передний край или бугорок атланта. Fla этом этапе для подтверждения правильной локализации можно выполнить рентгенографию в боковой проекции. Затем можно настроить операционный микроскоп или использовать налобную лупу с источником света.
б) На следующем этапе от переднего бугорка атланта по средней линии выполняется вертикальный разрез слизистой ротоглотки на 2,5 см в проксимальном и 2,5-3 см в дистальном направлении (рис. 6).
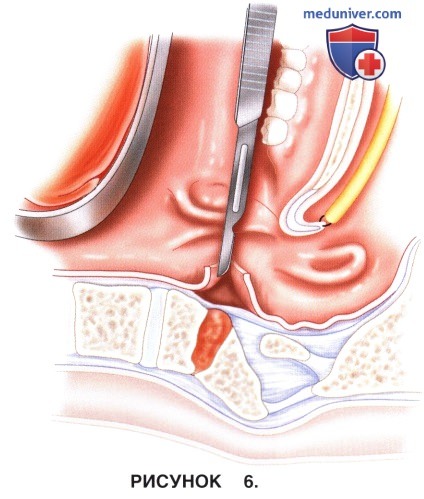
в) Ширина разреза при такой его длине составляет примерно 15-20 мм к каждую из сторон от средней линии.
г) По ходу разреза рассекаются слизистая оболочка задней стенки глотки, верхний констриктор глотки и передняя продольная связка.
д) При необходимости для дополнительной визуализации нижней части ската черепа можно рассечь мягкое (а иногда и твердое) небо.
е) С помощью распатора и электрокоагулятора поднадкостнично выделяется передняя дуга атланта, а также передняя поверхность тел С2 и С3.
ж) Длинные мышцы шеи и головы отделяются от позвонков в направлении изнутри наружу.
з) В условиях существующей нестабильности атланто-аксиального сочленения в уровне нижнего края атланта и в области его сочленения с передней поверхностью зубовидного отростка может отмечаться наличие значительного количества грануляционной ткани. Для отведения и удержания мобилизованных мягких тканей используются зубчатые ретракторы. Таким образом, открывается хороший обзор срединных отделов нижней поверхности ската черепа, первого и второго шейных позвонков.
и) Возможные трудности 1 этапа операции:
• Во избежание развития в послеоперационном периоде менингита крайне важно всячески избегать ранения твердой мозговой оболочки и истечения спинно-мозговой жидкости. Если предполагается работа в субдуральном пространстве, то перед операцией необходимо установить люмбальный дренаж. При таких операциях для восстановления дефекта твердой мозговой оболочки используются фрагменты жировой клетчатки, мышцы, широкой фасции бедра или подкожной клетчатки, которые фиксируются фибриновым клеем.
• Разрез от нижней поверхности ската черепа до верхнего края тела С3 позвонка открывает операционное поле шириной до 15-20 мм в каждом направлении от средней линии. Выход за пределы этого поля сопряжен с повышенным риском повреждения евстахиевых труб, подъязычного нерва, видиева нерва и позвоночной артерии в промежутке между С1 и С2 позвонками.
• Ввиду хорошего кровоснабжения данной области и большого числа венозных синусов в зоне операционного доступа может сформироваться гематома. Избежать этого можно, тщательно проводя гемостаз во время операции и используя такие гемостатические препараты, как Avitene, Surgicel, Gelfoam или фибриновый клей, в послеоперационном периоде придав голове возвышенное положение. Кровотечение из ревматоидного паннуса или небольших питающих артерий останавливают с помощью коагуляции. При работе в субдуральном пространстве очень важно герметичное восстановление дефекта твердой мозговой оболочки, что позволит минимизировать риск инфекционных осложнений. Ушивание или клипирование дефекта ТМО редко позволяет полностью закрыть дефект. С этой целью возможно использование фрагментов подкожной жировой клетчатки, ротационных лоскутов слизистой глотки, лоскутов слизистой перегородки носа, а также люмбального дренажа в послеоперационном периоде.
Этап 2:
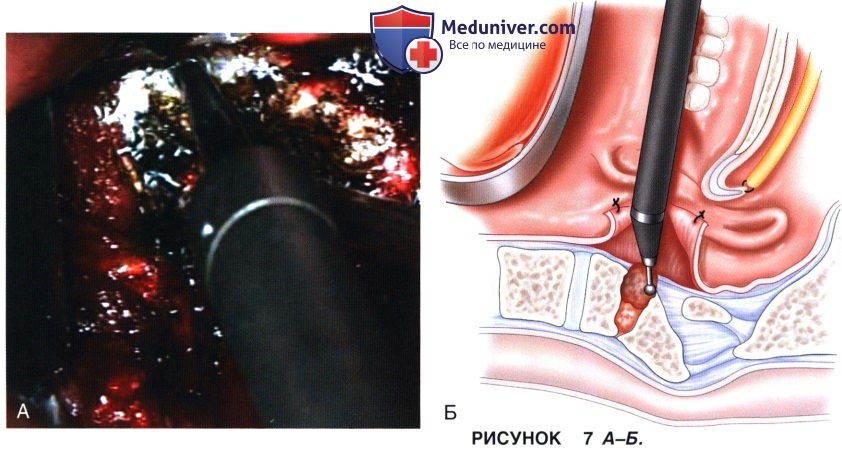
а) Участок передней дуги атланта протяженностью 1 см в каждую сторону от срединной линии удаляется головчатым бором (что составит около 2/3 протяженности передней дуги и позволит с обеих сторон обнажить края зубовидного отростка) (рис. 7). Затем выполняется резекция зубовидного отростка и окружающего его паннуса (если он есть) в кра-нио-каудальном направлении (начиная с верхушки отростка), при этом попеременно пользуются бором и костными ложками.
б) Как вариант, зубовидный отросток можно вначале отделить у его основания от тела С2 позвонка. Для этого отросток сначала рассверливается 3-мм режущим бором до кортикальных стенок, которые затем истончаются и удаляются головчатым или алмазным бором. Крыловидная и верхушечная связки рассекаются острым путем, при этом необходимо соблюдать осторожность во избежание повреждения твердой мозговой оболочки. Проксимальная часть зубовидного отростка после этого освобождается со всех сторон от всех мягких тканей и удаляется. Упростить данную манипуляцию можно, взяв отросток специальным зажимом и вытянув его из большого затылочного отверстия, одновременно отделяя от него твердую мозговую оболочку. Таким образом можно полностью удалить зубовидный отросток. При использовании данной методики вероятность повреждения твердой мозговой оболочки выше, особенно у пациентов детского возраста, у которых на вершине зубовидного отростка может быть крючковидный вырост, который в ходе удаления отростка может повредить твердую мозговую оболочку.
в) Позади зубовидного отростка становятся видны волокна задней продольной связки, которые тоже удаляются. На уровне иссеченного сегмента передней дуги атланта будут видны волокна поперечной связки. После рассечения этих волокон становится хорошо видна твердая мозговая оболочка. Остатки связок и мягких тканей можно удалить с помощью небольших изогнутых кюреток, костных кусачек типа Кериссона и штыковидного пинцета. Обычно между связками и твердой мозговой оболочкой имеется свободное пространство. Декомпрессия считается адекватной тогда, когда мы видим свободную пульсацию твердой мозговой оболочки, а по краям—боковые завороты твердой мозговой оболочки. Для подтверждения того, что декомпрессия достаточно адекватна, можно выполнить рентгенограмму.
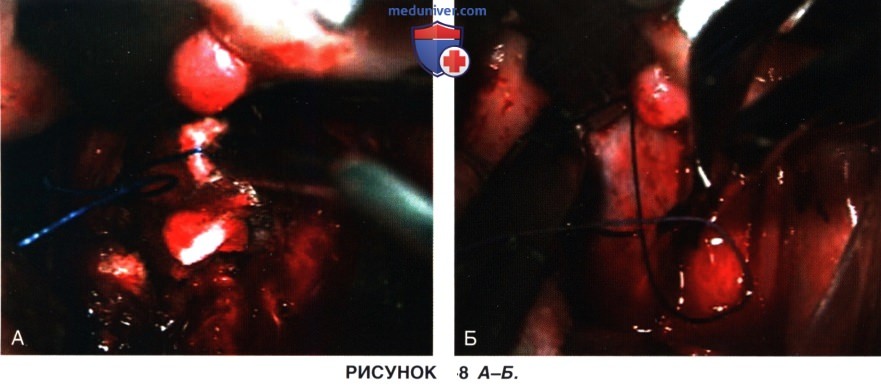
г) Венозное кровотечение в конце операции останавливают с помощью препарата Surgicel или фибринового клея (рис. 8 А).
д) Расширенные доступы:
• Кроме описанной стандартной техники для увеличения обзора краниовертебрального сочленения разработаны расширенные доступы.
• Для увеличения доступа к верхним шейным позвонкам, возможно выполнение мандибулотомии: для этого вначале по средней линии рассекается нижняя губа, затем десна, нижняя челюсть и, наконец, подъязычная кость. Слизистая рта рассекается под языком, сохраняя при этом протоки подчелюстной железы, нижняя челюсть отводится наружу, а язык вниз, что позволяет максимально визуализировать верхние и нижние отделы краниовертебрального сочленения.
• Мандибулоглоссотомия позволяет расширить описанный выше доступ и визуализировать среднюю часть ската черепа вверху и тела С3-С4 позвонков внизу.
• Палатотомия заключается в продолжении срединного разреза мягкого неба (с сохранением язычка) на твердое небо. Заднюю часть сочленения сошника с твердым небом можно разобщить, после чего твердое небо выделяется и отводится кнаружи.
Этап 3:
а) Задняя стенка глотки ушивается двухрядным швом викрилом №3-0 (рис. 8 Б).
б) Несмотря на значительную обсемененность полости рта бактериальной флорой, ожидаемый уровень инфекционных осложнений при условии сохранения целостности твердой мозговой оболочки не превышает 3%. Если повреждение ТМО все же имело место, то необходимо сделать все возможное, что ушить этот дефект максимально герметично.
в) При двухрядном ушивании мышц и слизистой оболочки глотки вероятность несостоятельности шва в ближайшем послеоперационном периоде значительно ниже.
г) При наличии дефекта твердой мозговой оболочки для обеспечения его герметизации можно использовать жировую клетчатку, фасцию, лоскут из подкожной клетчатки и фибриновый клей. Кроме того, в подобных случаях на срок около пяти дней необходимо оставлять люмбальный дренаж и регулярно с помощью него удалять небольшой объем ликвора (10-15 мл/час).
- Читать далее "Послеоперационный уход после передней резекции зубовидного отростка второго шейного позвонка С2 через трансоральный доступ"
Редактор: Искандер Милевски. Дата публикации: 17.5.2020

