Показания, укладка пациента при передней резекции зубовидного отростка второго шейного позвонка С2 через трансоральный доступ
Показания:
а) Общим показанием к данной операции является неустраняемая другими способами передняя компрессия спинного и продолговатого мозга.
б) Если говорить точней, то показанием является наличие патологического очага в вентральном отделе эпидурального пространства в срединной его зоне на уровне от нижней части ската затылочной кости до диска С2-С3. При этом зона хирургического вмешательства не должна расширяться далее 11 мм в ту или иную от срединной линии сторону, поскольку подобное расширение вмешательства может привести к повреждению евстахиев труб, подъязычных нервов или позвоночных артерий.
в) Нередко данное вмешательство выполняется для декомпрессии нервных образований, как правило, у пациентов с ревматоидным артритом. Причинами компрессии нервных образований на уровне верхнешейного отдела позвоночника могут быть:
• Внедрение зубовидного отростка С2 в большое затылочное отверстие при ревматоидном и дегенеративном поражении
• Формирование псевдоопухоли или ревматоидного паннуса
• Экстрадуральные первичные костные и мягкотканные опухоли
• Врожденное базилярное вдавление
• Ложный сустав или перелом зубовидного отростка С2, являющиеся причинами компрессии спинного мозга.
г) Эта операция может быть одним из этапов многоэтапного хирургического лечения, направленного, например, на удаление хордомы или другой располагающейся по средней линии экстрадуральной опухоли на уровне краниовертебрального сочленения.
д) Очень редко данное вмешательство применяется при интрадуральной патологии, например, срединных менингиомах или шванномах, как правило, в качестве одного из этапов хирургического лечения.
е) Альтернативные варианты лечения:
• Передняя резекция зуба С2 с использованием трансорального доступа (трансорально-трансфарингеального с или без палатотомии)
• Комбинированная передняя резекция зуба С2 через трансоральный доступ с последующей задней стабилизацией и возможной задней декомпрессией
• Изолированная задняя стабилизация с возможной декомпрессией
• Репозиция тракционными методами (при вправимом базилярном вдавлении или атланто-аксиальном подвывихе) с последующей задней стабилизацией.
Клиническое обследование/лучевая диагностика:
а) Неврологический статус и исследование костно-мышечной системы:
• Относительными противопоказаниями к операции являются ротационный подвывих и неустранимая кривошея.
• Тщательный осмотр полости рта и ротоглотки:
- Необходимо тщательно изучить взаиморасположение твердого неба и уровня патологических изменений: если твердое небо располагается выше уровня патологии, то трансоральный доступ обеспечит достаточно хороший обзор операционного поля.
- Открывание рта должно быть возможным не менее, чем на 25 мм. Это необходимо для адекватной визуализации операционного поля и обеспечения возможности введения хирургических инструментов.
- Пристальное внимание необходимо уделить зубам пациента: абсцессы корней зуба и периодонтит являются весьма значимыми факторами риска развития осложнений в послеоперационном периоде. Необходимо принимать во внимание и любые изменения строения и численности зубного ряда, поскольку это может затруднить использование в ходе операции ретракторов.
- Заранее до операции при необходимости можно подготовить загубник, который компенсирует имеющиеся дефекты зубного ряда и позволит пользоваться ретракторами.
- Нельзя упускать из вида и патологию височно-нижнечелюстного сустава, поскольку она может быть причиной ограничения открывания рта и сделать невозможным применение трансорального доступа.
• В ходе операции необходимо достаточно полное разгибание в шейном отделе позвоночника. Фиксированные сгибательные контрактуры шеи могут быть причиной ограничения открывания рта и тем самым могут ограничивать хирургический доступ.
• До операции необходимо провести полное оториноларингологическое исследование для исключения любой дисфункции нижних черепных нервов. Если при этом будет выявлена какая-либо патология голосовых связок, глотки или ствола мозга, то следует подумать о наложении перед операцией трахеостомы.
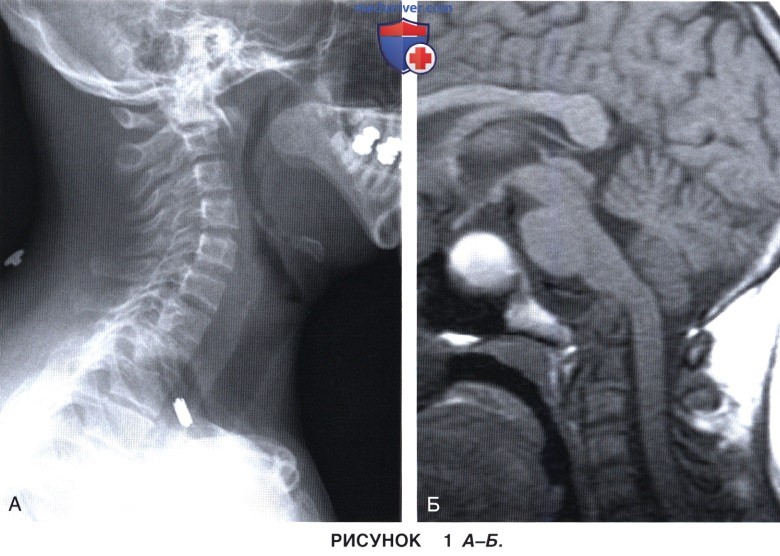
б) Предоперационное рентгенологическое исследование должно включать рентгенограммы шейного отдела позвоночника во всех необходимых проекциях, компьютерную томографию с сагиттальной и фронтальной реконструкцией и магнитно-резонансную томографию. Все это необходимо для выявления любых патологических изменений мягких тканей и оценки степени компрессии нервных образований (рис. 1).
- Реконструированные КТ-изображения позволяют получить достаточно подробную информацию о костных элементах позвоночника и весьма полезны для планирования задних вмешательств на позвоночнике.
в) В качестве дополнения в ходе передней резекции зубовидного отростка применяются лучевые методы навигации, в т. ч. безрамочные стереотаксические системы и интраоперационная МРТ. Безрамочная стереотаксическая система, однако, может оказаться недостаточно точной вследствие подвижности краниовертебрального сочленения.
г) Магнитно-резонансная ангиография (МРА) может оказаться полезной для определения особенностей анатомии сосудов и положения позвоночных артерий относительно срединной линии, а также доминирования одного из этих сосудов.
д) В случаях лечения пациентов с ревматоидным артритом за 2-4 недели до и до двух недель после операции следует назначать препараты-ингибиторы фактора некроза опухолей. Каких-либо убедительных доказательств того, что метотрексат следует перед операцией отменять, не существует.
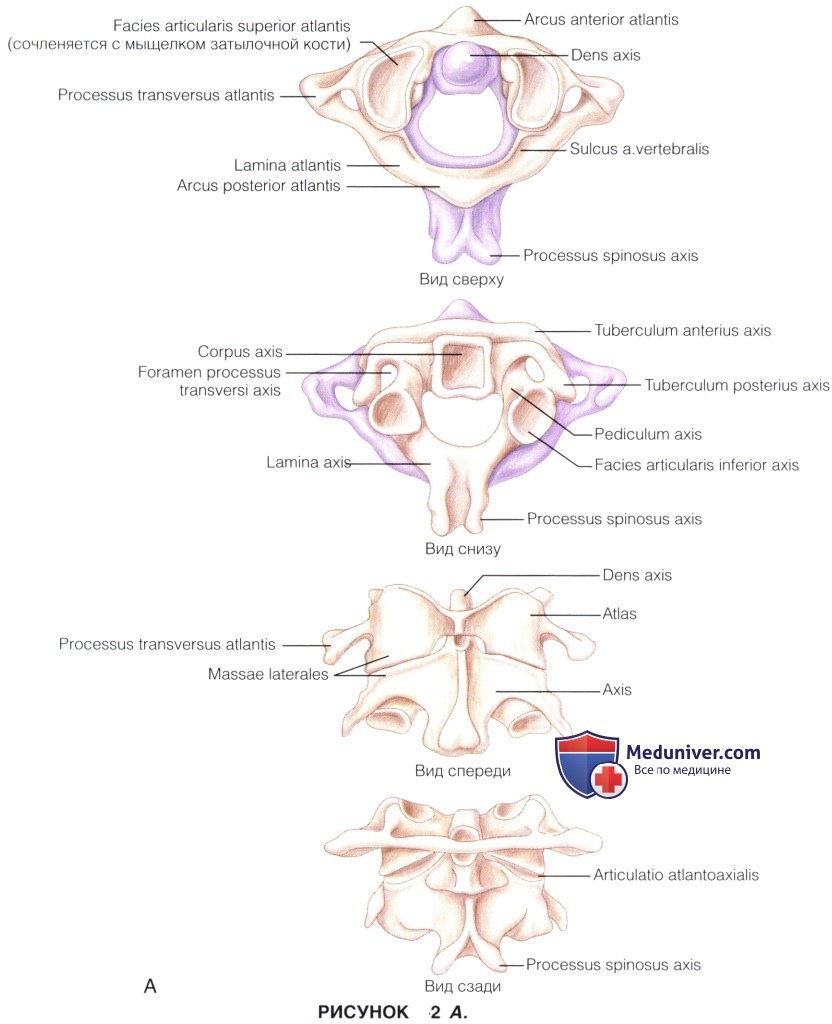
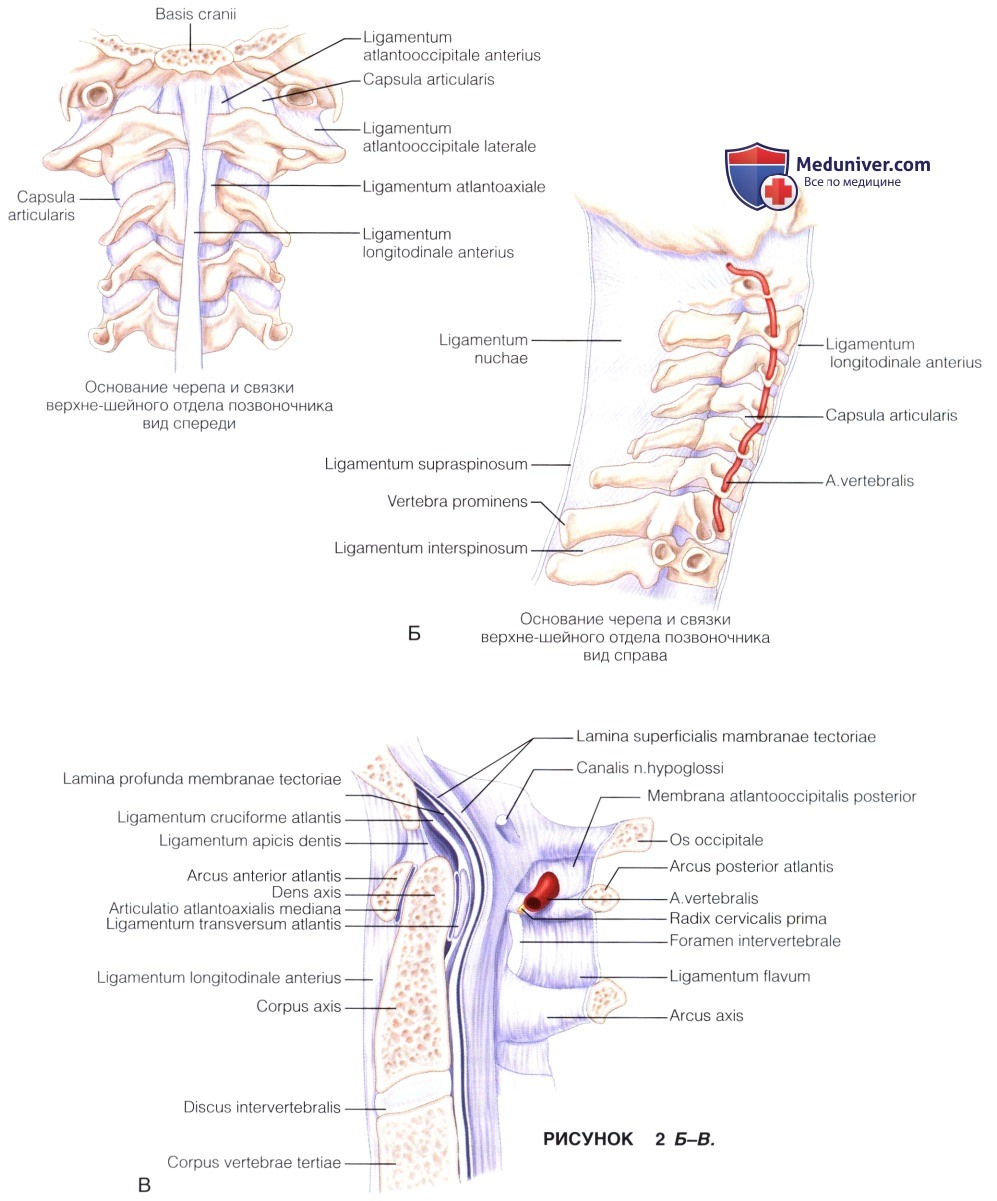
Хирургическая анатомия:
а) При выполнении хирургического вмешательства в данной зоне крайне важно четко понимать анатомию связочного аппарата краниовертебрального сочленения.
- Атлант соединяется с затылочной костью передней и задней атланто-затылочными мембранами.
- Атланто-аксиальное сочленение состоит из четырех суставов и двух ключевых связок: два синовиальных сустава на каждой из боковых масс и два сочленения в области зубовидного отростка — спереди и сзади.
б) От боковых поверхностей зубовидного отростка к мыщелкам затылочной кости идут крыловидные связки, а от верхушки зубовидного отростка к переднему краю большого затылочного отверстия проходит верхушечная связка. Повреждение любой из описанных связок увеличивает риск развития базилярного вдавления.
в) Спереди атлант с осевым позвонком соединяет крестовидная связка. При повреждении данной связки возникает атланто-аксиальная диссоциация, требующая хирургического лечения.
г) Непосредственно ниже большого затылочного отверстия ротоглотка отделена от превертебральной фасции хорошо выраженным слоем рыхлой (ареолярной) ткани (рис. 1). Слизистая ротоглотки после ее рассечения в ходе операции и последующего восстановления заживает довольно быстро.
д) Наиболее важными костными ориентирами для трансорального доступа являются следующие расположенные по средней линии образования: орально—прикрепление перегородки носа к клиновидной кости, глоточный бугорок на скате затылочной кости; каудально—передний бугорок дуги С1. По обе стороны от зуба С2 располагаются длинные мышцы шеи и, более латерально, длинные мышцы головы.
е) Передняя продольная связка располагается по средней линии и проходит в каудальном направлении:
• Перед операцией необходимо установить положение позвоночных артерий.
• На уровне дуги С1 позвоночные артерии отстоят от средней линии на 24 мм, а на уровне диска С2-С3, а также на уровне большого затылочного отверстия—примерно на 11 мм.
• Такие патологические изменения, как, например, ротационный подвывих атланта, могут в значительной мере изменить расположение позвоночных артерий относительно срединной линии.
• Визуально положение срединной линии можно определить достаточно точно путем определения симметрии между передней продольной связкой и длинными мышцами шеи.
Положение пациента:
а) Вначале на голове и теле пациента размещаются электроды для индукции и регистрации соматосенсорных и транскраниальных моторных вызванных потенциалов.
б) Затем под контролем бронхоскопии выполняется назотрахеальная интубация.
в) Для удаления содержимого желудка и кормления в послеоперационном периоде устанавливается назогастральный зонд.
г) Голову пациента можно зафиксировать с помощью специального удерживающего устройства (на трех шпильках) в положении легкого разгибания. Альтернативными вариантами фиксации являются скелетное вытяжение за кости черепа с помощью скобы Гарднера-Уэллса или просто укладка головы на подставку в виде кольца.
д) При фиксированной кифотической установке шейного отдела позвоночника не следует прибегать к разгибанию головы. В подобной ситуации для упрощения работы в наиболее оральных отделах хирургического доступа следует несколько наклонить вниз головной конец операционного стола. Разгибание головы является рискованным в условиях существующей нестабильности шейного отдела позвоночника и компрессии спинного мозга, в таких случаях укладка пациента должна выполняться с осторожностью и под контролем систем нейромониторинга.
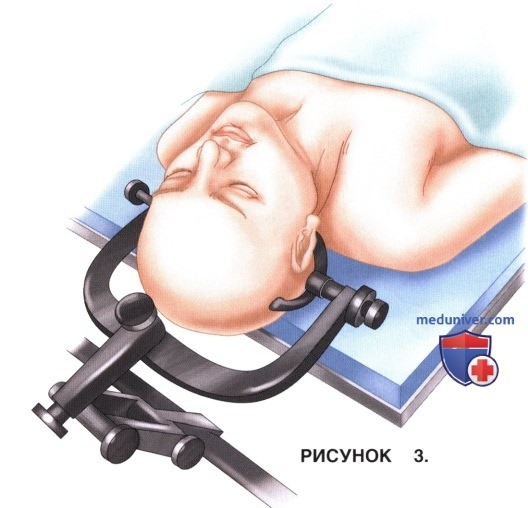
е) Нюансы укладки пациента:
• В связи с врожденной нестабильностью позвоночника многим пациентам может понадобиться периоперацион-ная иммобилизация шейного отдела позвоночника. Использование с этой целью гало-аппарата, однако, ограничивает разгибание головы и широту хирургического доступа.
• Местное применения 1% гидрокор-тизоновой мази на слизистую полости рта до и после операции позволяет уменьшить частоту и выраженность послеоперационного отека губ и языка.
ж) Возможные трудности укладки:
• Невозможность широкого открытия рта является относительным противопоказанием к этой операции. За правило для взрослых пациентов можно принять следующее: если вы в полностью открытый рот пациента не можете ввести три пальца, от использования трансорапьного доступа следует отказаться. В противном случае для адекватного доступа к интересующему уровню понадобиться остеотомия нижней челюсти и мобилизация языка.
• Альтернативным способом укладки пациента является его укладка в положении на боку с фиксацией головы с помощью зажима Мэйфилда (рис. 3). Преимуществом такой укладки является свободный отток крови и промывной жидкости из операционного поля. Голове придается положение легкого разгибания, что улучшает визуализацию операционного поля. Операционный стол наклоняется в сторону, обеспечивая тем самым оптимальное положение хирурга и пациента друг относительно друга. По окончании переднего этапа, изменив направление бокового наклона, можно выполнить стабилизацию позвоночника из заднего доступа.
• После укладки пациента правильность ее и положения оси позвоночника подтверждается флюороскопически.
- Читать далее "Доступ, техника передней резекции зубовидного отростка второго шейного позвонка С2 через трансоральный доступ"
Редактор: Искандер Милевски. Дата публикации: 17.5.2020

