Доступ, техника операции внутренней ляминэктомии поясничного отдела позвоночника
Порты/доступы:
а) Данная методика теоретически обладает рядом преимуществ по сравнению как с двусторонней микродекомпрессией, так и со стандартной ляминэктомией, поскольку односторонний доступ уменьшает риск развития нестабильности позвоночника и характеризуется менее выраженным болевым синдромом.
б) Доступ предполагает мобилизацию паравертебральных мышц только с одной стороны, соответственно с противоположной стороны мышцы и костные образования остаются интактными, что способствует сохранению стабильности позвоночно-двигательного сегмента в отличие от двустороннего доступа.
в) Adams et al. на основании собственного исследования предположили, что мышцы, прикрепляющиеся к дуге позвонка и суставных отросткам, служат своего рода стабилизаторами дугоотростчатых суставов, увеличивая их возможности противостоять нагрузкам.
г) По ходу доступа многораздельная мышца мобилизуется только с одной стороны, поэтому объем мертвого пространства после ушивания операционной раны значительно меньше.
д) Наличие мертвого пространства в операционной ране связано с определенными послеоперационными рисками. В частности, это может способствовать более значительной послеоперационной кровопотере. Накопившаяся в таком пространстве кровь является идеальной средой для развития бактерий, следовательно, риск послеоперационных инфекционных осложнений увеличивается.
Техника операции внутренней ляминэктомии поясничного отдела позвоночника
Этап 1:
а) В проекции интересующего сегмента выполняют продольный разрез кожи.
б) Примерно в 1 см от срединной линии со стороны, где выраженность клинической симптоматики наиболее значима, по ходу кожного разреза рассекается фасция.
в) Многораздельная мышца отделяется от поверхности остистого отростка и дуги позвонка и отводится латерально.
г) Как вариант, можно использовать чрезмышечный доступ с использованием системы трубчатых ретракторов.
Этап 2:
а) На стороне вмешательства выполняется ляминотомия дужки краниального позвонка путем частичного ее удаления с помощью высокоскоростного бора и кусачек Керрисона. Дугу резецируют до тех пор, пока не станет видимой зона прикрепления желтой связки и поверхность твердой мозговой оболочки. Делать это следует постепенно, изменяя угол зрения микроскопа и формируя в области внутренней стенки края дуги воронкообразный дефект,—это позволит сохранить максимальный объем костного вещества дуги позвонка. Таким образом, обнажается поверхность желтой связки.
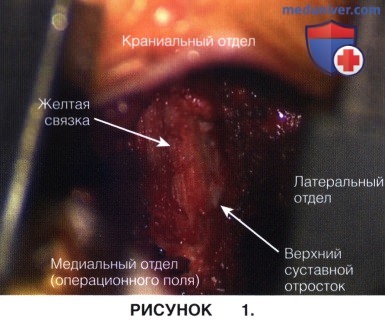
б) Медиальная часть нижнего суставного отростка резецируется до тех пор, пока не станет видимым верхний суставной отросток. На рисунке 1 представлено интраоперационное фото после удаления медиальной части нижнего суставного отростка: видна суставная поверхность верхнего суставного отростка.
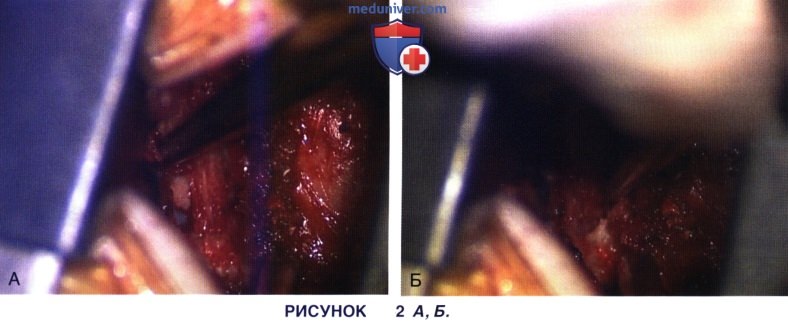
в) Далее кюретками и диссекторами мобилизуют желтую связку. Сначала мобилизуют ее медиальную часть (рис. 2 А), затем латеральную (рис. 2 Б). Обратите внимание на то, что кюретка постоянно находится строго в промежутке между связкой и поверхностью кости.
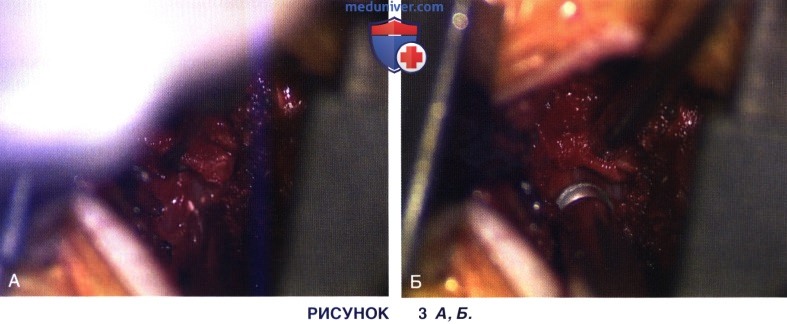
г) Желтая связка последовательно резецируется. Для этого ее приподнимают зубным крючком (рис. 3 А) и удаляют кусачками Керрисона служит в качестве опорной точки при последующей декомпрессии и позволяет хирургу правильно сориентироваться при локализации межпозвонкового отверстия и находящихся здесь нервных образований. Нисходящие корешки спинного мозга всегда будут располагаться кнутри от ножки.
д) Нюансы 2 этапа:
• Для отделения желтой связки от нижней поверхности дуги и верхнего суставного отростка авторы предпочитают пользоваться прямыми кюретками. Затем, чтобы убедиться в полноте выполненного релиза желтой связки, используются изогнутые кюретки.
• С тем, чтобы минимизировать риск сдавления нервных образований, перед резекцией желтой связки, кусачками Керрисона №2 резецируют небольшой участок костной ткани.
• Верхний край дуги нижележащего позвонка авторы стараются не трогать, поскольку его резекция увеличивает риск перелома межсуставной части дуги в будущем.
Этап 3:
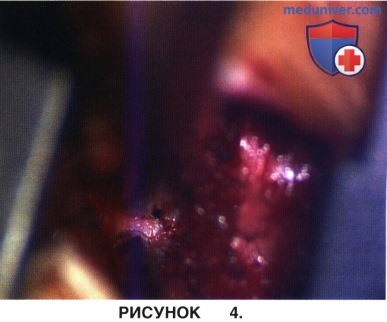
а) Кусачками Керрисона выполняется декомпрессия бокового заворота позвоночного канала и межпозвонкового отверстия на стороне доступа (рис. 4). При этом удаляются все мягкотканные и костные образования, являющиеся причиной стеноза.
б) Через межпозвонковое отверстие после его декомпрессии должны свободно проходить зонд Мерфи (Murphy) или диссектор Вудсона (Woodson).
в) Фасетэктомия с целью сохранения межсуставной части дуги и дугоотростчатого сустава всегда должна выполняться «воронкообразно».
г) Во избежание дестабилизации дугоотростчатого сустава его «резецируют» частично и изнутри с помощью высокоскоростного бора.
д) Нюансы 3 этапа:
• При наличии выраженного центрального стеноза позвоночного канала для минимизации риска компрессии нервных элементов при работе в межпозвонковом отверстии, перед тем, как приступить к декомпрессии межпозвонкового отверстия, необходимо удалить центральную часть желтой связки.
Этап 4:
а) Операция продолжается на противоположной от доступа стороне позвоночного канала.
б) В соответствующую сторону изменяется угол зрения микроскопа, для улучшения визуализации пространства под наиболее глубокими отделами межостистой связки можно наклонить соответствующим образом и операционный стол.
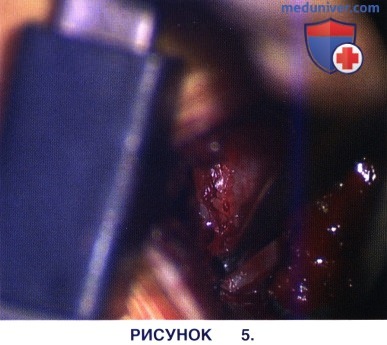
в) Основание остистого отростка со стороны его вентральной поверхности и наиболее глубокие участки межостистой связки резецируют бором, при этом не следует полностью отсекать остистый отросток от дуги позвонка. Объем этой резекции должен обеспечивать адекватную визуализацию противоположных отделов позвоночного канала. В большинстве случаев для этого достаточно резекции участка кости краниальной и каудальной дуг на границе между левыми и правыми половинами дуги и остистыми отростками. С этой целью используется высокоскоростной бор (рис. 5).
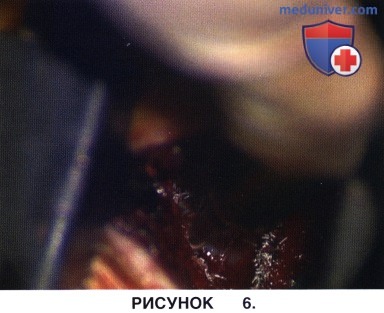
г) После того, как на достаточном протяжении станет видна внутренняя поверхность желтой связки, необходимо убедиться, что желтая связка на спаяна с дуральным мешком. При необходимости спайки разделяют кюреткой (рис. 6).
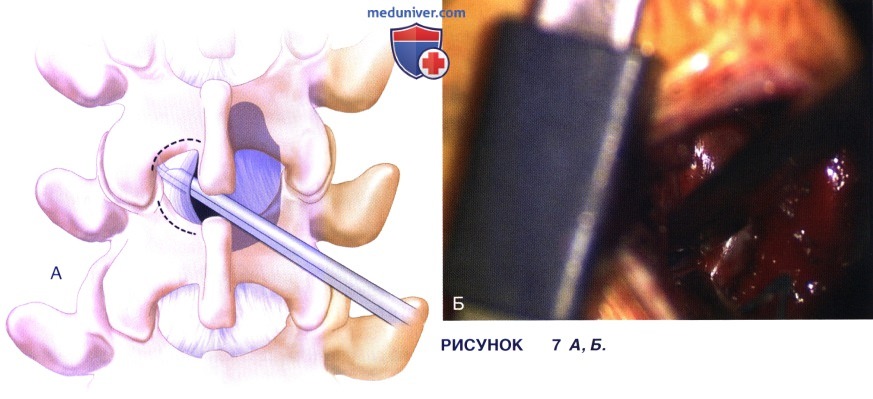
д) После этого желтую связку иссекают кусачками Керрисона или кюретками. На рисунке 7 А схематично показан этап иссечения желтой связки на противоположной от доступа стороне кусачками Керрисона. На рисунке 7 Б представлено интраоперационное фото этого же этапа операции.
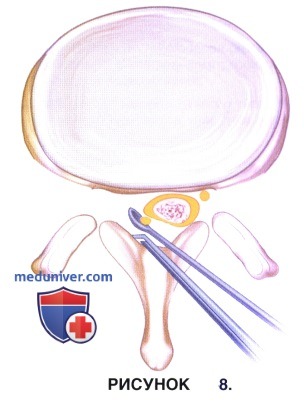
е) Для защиты дурального мешка и нервных образований в ходе декомпрессии в пространство под основание остистого отростка можно поместить гибкий ретрактор или диссектор Пенфилда (рис. 8).
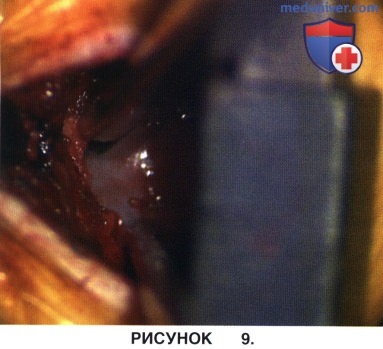
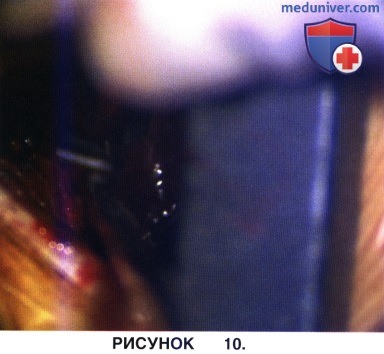
ж) Декомпрессию завершают резекцией с помощью кусачек Керрисона внутренней части противоположного дугоотростчатого сустава до тех пор, пока в межпозвонковое отверстие не будет свободно проходить зонд. На рисунке 9 показан этап декомпрессии бокового заворота позвоночного канала и межпозвонкового отверстия с противоположной от доступа стороны. На рисунке 10 адекватность выполненной декомпрессии оценивается с помощью зубного крючка-диссектора (известного также под названием «хоккейная клюшка»).
з) Нюансы 4 этапа:
• При наличии плотных спаек между желтой связкой и дуральным мешком небольшие участки желтой связки в зоне спаек можно оставить.
• Удаление желтой связки и двусторонние медиальные фасетэктомии в значительной степени увеличивают площадь поперечного сечения позвоночного канала.
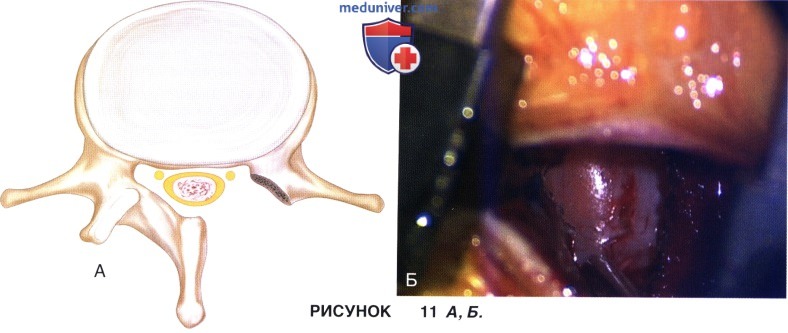
• На рисунке 11 (А и Б), показаны схема и интраоперационное фото после двусторонней декомпрессии позвоночного канала из одностороннего ляминотомного доступа.
и) Возможные трудности 4 этапа:
• Наиболее распространенным осложнением при данных операциях, по-видимому, является случайное повреждение твердой мозговой оболочки. Любой дефект твердой мозговой оболочки должен быть герметично ушит, при этом на шов обязательно укладывается коллагеновая губка. Авторы с этой целью используют фибриновый клей, альтернативой ему могут быть гидрогелевые полимеры.
• Иногда повреждение возникает в области дуральной воронки вокруг корешка — в этом месте твердая мозговая оболочка очень тонкая и ушить ее невозможно. В таких случаях авторы закрывают дефект коллагеновой губкой с фибриновым клеем без наложения шва.
Этап 5:
а) Операционная рана тщательно промывается, выполняется контроль гемостаза. Фасция, подкожная клетчатка и кожа ушиваются послойно стандартным образом.
б) Решение о необходимости дренирования суб- или эпифасциального пространства зависит от личных предпочтений хирурга и степени достигнутого по ходу операции гемостаза.
- Читать далее "Послеоперационный уход после внутренней ляминэктомии поясничного отдела позвоночника"
Редактор: Искандер Милевски. Дата публикации: 15.8.2020

