Доступ, техника операции эндоскопической дискэктомии грудного отдела позвоночника
Порты/доступы:
а) Для введения эндоскопа, ретрактора, приточно-вакуумной системы и инструментов обычно достаточно 3-4 портов.
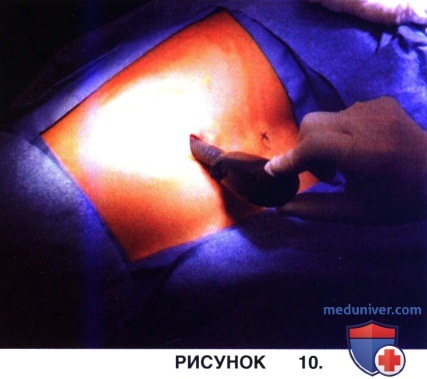
б) Формирование порта начинается с разреза кожи над соответствующим ребром с последующим тупым разделением тканей в направлении верхнего края ребра (рис. 10).
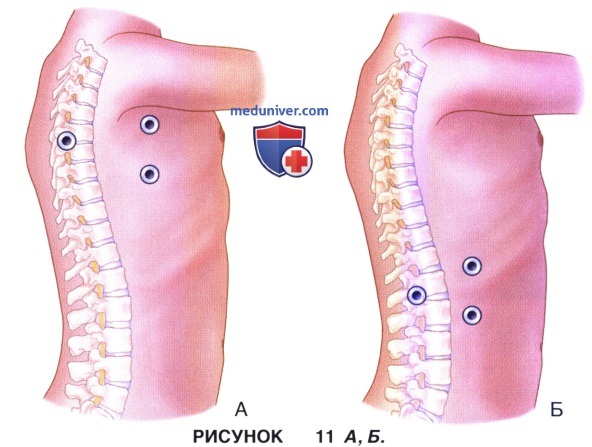
в) Основной рабочий порт формируется по задней подмышечной линии в направлении, перпендикулярном уровню вмешательства (рис. 11А и Б). Во избежание ранения диафрагмы самый первый порт следует формировать выше уровня 6 или 7 ребра. Остальные порты формируются уже под прямым визуальным контролем.
г) 2-3 дополнительных порта формируются по передней подмышечной линии краниальней и каудальней основного порта, образуя фигуру треугольника (см. рис. 11).
д) Через порт, расположенный непосредственно над уровнем вмешательства и перпендикулярно ему, обычно вводятся дрель и кусачки, однако остальные порты также могут использоваться для введения тех или иных инструментов.
е) Возможные трудности:
• Позвоночник становится виден только после аккуратного отведения легкого.
• Эндоскопические порты необходимо центрировать относительно интересующего уровня, в противном случае адекватная декомпрессия может оказаться затруднительной.
• При расположении порта ниже уровня Т7 в зоне риска находится диафрагма.
ж) Оснащение, используемое при формировании портов:
• Для перфорации достаточно плотного мышечного слоя грудной стенки используется троакар (см. рис. 10).
з) Спорные моменты:
• Использование гибких портов позволяет уменьшить риск возникновения невритов межреберных нервов, тогда как ригидные порты не спадаются и упрощают введение и извлечение инструментов.
и) Технические нюансы:
• Межпозвонковый промежуток и головка ребра располагаются на одной прямой и могут использоваться хирургом в качестве ориентира в плевральной полости.
• Корешок в межпозвонковом отверстии окружен слоем жировой клетчатки, эта клетчатка является свидетельством того, что поблизости располагается корешок.
• Убедиться в правильности выбора уровня вмешательства можно, поместив над соответствующим диском какой-либо металлический инструмент и сделав снимок, который затем сравнивается с предоперационными снимками или томограммами.
к) Возможные трудности:
• В качестве ориентира в ходе интраоперационного флюороскопического исследования в диск можно ввести стержень Штейнманна, однако последний, будучи введенным не на том уровне, может стать причиной повреждения интактного диска.
Техника эндоскопической дискэктомии грудного отдела позвоночника
Этап 1:
а) После формирования всех портов и отведения легкого на стороне операции кпереди с помощью веерного ретрактора локализуется необходимый межпозвонковый диск, который обычно является «продолжением» соответствующего ребра.
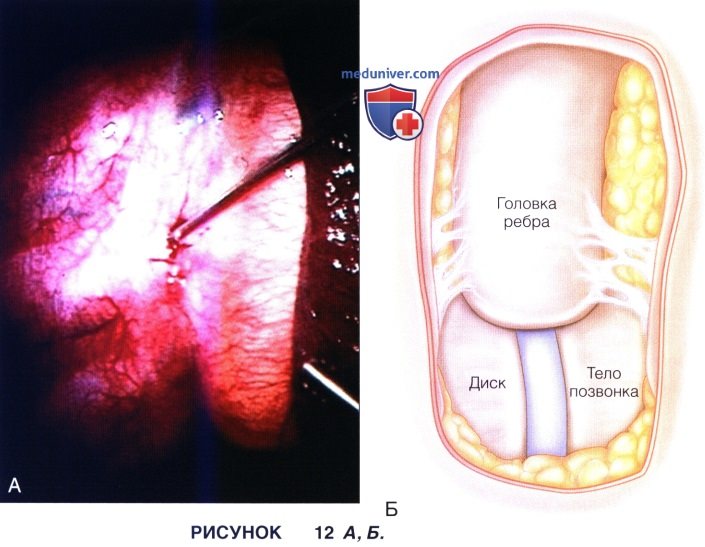
б) Выбранный диск маркируется каким-либо металлическим инструментом, положение которого подтверждается при флюороскопии или рентгенографии в прямой проекции (рис. 12 А и Б).
в) Сегментарные сосуды на смежных уровнях в зависимости от объема костной декомпрессии можно мобилизовать и оттеснить в стороны или коагулировать.
г) Париетальная плевра достаточно широко рассекается и мобилизуется с помощью ультразвукового скальпеля, обнажая поверхность головки ребра и межпозвонкового диска (рис. 13 А и Б).
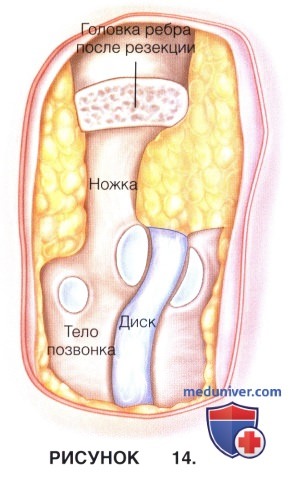
д) Проксимальные 2 см ребра иссекаются с помощью пневматической пилы и удаляются, открывая доступ к наружной стенке ножки дуги и межпозвонковому отверстию (рис. 14).
е) Ножка рассекается и удаляется, обнажая поверхность твердой мозговой оболочки.

Этап 2:
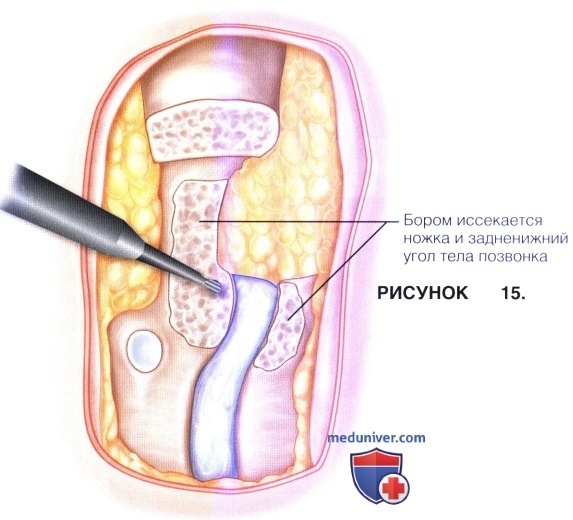
а) Вслед за иссечением ножки позвонка и обнажением межпозвонкового отверстия и слоя эпидуральной клетчатки пальпируется задний край тела позвонка, верхняя и нижняя замыкательные пластинки иссекаются (рис. 15).
б) Резекция тела позвонка начинается от заднего его края и продолжается примерно до 1/3 сагиттального размера, при этом задняя покровная пластинка тела оставляется, позволяя тем самым защитить вентральную поверхность дурального мешка.
в) Передние 2/3 тела позвонка оставляются.
г) Протяженность резекции тел позвонков в краниальном и каудальном направлениях зависит от размера и степени миграции фрагментов грыжи диска.
д) Нюансы 2 этапа:
• Костная резекция в зависимости от предпочтений хирурга может выполняться 5-мм бором.
е) Возможные трудности 2 этапа:
• В ходе резекции замыкательных пластинок может наблюдаться кровотечение из тела позвонка. С целью остановки кровотечения можно использовать воск, для введения которого можно воспользоваться эндоскопическими ватными аппликаторами.
Этап 3:
а) В теле позвонка бором формируется канал глубиной до основания противоположной ножки дуги, положение этого канала зависит от размеров грыжи диска.
б) Правильность расположения бора оценивается при флюороскопии в прямой проекции.
в) По завершении формирования канала его дно, представляющее собой тонкую кортикальную стенку, удаляется маленькими кюретками или кусачками Керрисона.
г) Расположенная между телами позвонков сохранная часть диска удаляется.
д) С помощью тупоконечного зонда или нейрохирургического крючка задняя продольная связка расслаивается и постепенно резецируется кусачками Керрисона.
е) Выпавшие фрагменты диска постепенно вытягиваются из позвоночного канала в сформированную костную нишу и удаляются (рис. 16 А и Б).
ж) Кальцифицированный секвестр диска истончается бором до тех пор, пока от него не останется лишь тонкая «скорлупа», которая затем также фрагментируется, перемещается в костную нишу и удаляется. Тем самым без какого-либо вмешательства собственно на дуральном мешке выполняется полная его декомпрессия (рис. 17 А и Б).
з) Нюансы 3 этапа:
• Дефект дурального мешка можно ушить проленом №6-0 либо восстановить с использованием заплатки из аутофасции.
• При невозможности герметичного закрытия дефекта твердой мозговой оболочки необходимо установить люмбальный дренаж для сброса ликвора, также при этом необходимо дренировать и плевральную полость.
и) Возможные трудности 3 этапа:
• Постоянное истечение ликвора через дефект твердой мозговой оболочки может привести к формированию ликворно-плеврального свища.


Этап 4:
а) Через один из портов или через отдельный разрез в плевральную полость устанавливается дренаж, конец которого под контролем эндоскопа доводится до верхушки плевральной полости.
б) В дренажной системе создается разрежение 20 мм вод. ст., после чего легкое раздувается.
в) После экстубации пациента для контроля расправления легкого выполняется рентгенография органов грудной клетки.
г) Фасция ушивается викрилом №2-0, а кожа—узловыми внутрикожными швами викрилом №3-0, после чего края кожного разреза фиксируются полосками Стери-стрип.
д) Спорные моменты:
• Избыточная декомпрессия может привести к увеличению подвижности позвоночно-двигательного сегмента. Теоретически подобное состояние может проявляться болевым синдром и ограничивать активность пациента. Некоторым пациентам после декомпрессии может быть показан спондилодез (Anand и Regan, 2002). Согласно проведенному Broc et al. (1997) кадаверному исследованию, после эндоскопической дискэктомии грудного отдела позвоночника выраженность нестабильности увеличивается, однако значительной нестабильности не наступает.
- Читать далее "Послеоперационный уход после эндоскопической дискэктомии грудного отдела позвоночника"
Редактор: Искандер Милевски. Дата публикации: 27.6.2020

