Доступ, техника дискэктомии и корпорэктомии грудного отдела позвоночника
Порты/доступы:
а) Правосторонний или левосторонний доступ: выбор определяется главным образом, расположением сосудов (аорта, система непарной вены) и локализацией патологических изменений (так, например, при вмешательстве по поводу правосторонней парамедианной грыжи диска Т7-8 можно отдать предпочтение правосторонней торакотомии). Грудной лимфатический проток пересекает тело Т5 позвонка справа налево:
• Правосторонняя торакотомия используется при поражениях верхнегрудного отдела, при вмешательстве на этом уровне слева в зоне доступа окажется дуга аорты.
• Левосторонняя торакотомия используется при поражениях средне- и нижнегрудного отдела, когда справа на этом уровне доступ ограничивает печень. Аорта на этом уровне располагается больше впереди позвоночника, чем на боковой поверхности тел позвонков.
б) Локализация разреза планируется с использованием флюороскопии. Число ребер и/или поясничных позвонков определяется на основании данных предоперационного рентгенологического исследования. Это позволяет во время операции, начиная от крестца, отсчитать необходимое количество позвонков и определиться с уровнем доступа. Аналогично для верификации требуемого уровня можно воспользоваться счетом ребер.
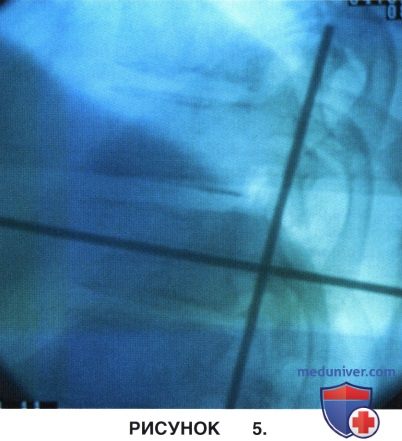
в) На рисунке 5 приведена флюороскопическая картина с метками, используемыми для локализации доступа. Для локализации разреза обычно используется флюорограмма в боковой проекции. В качестве меток использованы стержни Штейнманна, которые фиксированы к коже пластырем. Вдоль соответствующего требуемому уровню ребра маркируется разрез кожи длиной 15 см.
г) Нюансы доступа:
1. Локализация требуемого уровня:
• Всегда берите с собой в операционную предоперационные рентгенограммы и вновь с помощью них определитесь с числом ребер и поясничных позвоночно-двигательных сегментов.
• Сравните сагиттальные МР-сканы с интраоперационной флюорограммой в боковой проекции, локализуйте уровень патологии и требуемый уровень вмешательства.
• Флюорограммы в прямой проекции также позволяют посчитать ребра. Разрез маркируется по флюорограмме в боковой проекции на уровне, соответствующем уровню патологии, как показано на рисунке 5.
• Интраоперационная интраплеврапьная картина: наиболее краниальным ребром, которое можно увидеть со стороны плевральной полости, является второе ребро.
• Установленные ранее металлоконструкции и старые переломы также позволяют локализовать уровень.
• Пояснично-крестцовый переход: требуемый уровень можно идентифицировать, отсчитав необходимое число сегментов от этого анатомического ориентира.
• У сильно тучных пациентов перед основной операцией для локализации требуемого уровня может быть выполнена вертебропластика соответствующих позвонков костным цементом.
2. При многоуровневых вмешательствах уровень разреза необходимо планировать на два ребра выше требуемого уровня вмешательства. В ходе операции гораздо проще обеспечить доступ к каудальным сегментам, чем к краниальным.
3. При правостороннем доступе к верхним грудным позвонкам или шейно-грудному переходу обычно выполняется резекция третьего ребра.
д) Возможные трудности доступа:
• Высокие трансторакальные доступы ограничиваются лопаткой.
• В ходе доступа широчайшая мышца спины может быть отведена кзади, однако нередко ее приходится рассекать.
• Резекция сначала второго, а затем и первого ребра позволяют получить доступ к шейно-грудному переходу и более краниальным сегментам.
е) Спорные моменты при выборе доступа:
• Открытое или торакоскопическое вмешательство: приверженцы торакоскопических вмешательств приводят в качестве аргументов такие их преимущества, как снижение объема кровопотери, уменьшение выраженности послеоперационного болевого синдрома и в целом более оптимальную переносимость таких вмешательств пациентами. Торакоскопическое вмешательство может быть методом выбора у относительно нетучных пациентов с небольшими или средними по размеру грыжами дисков средне- и нижнегрудного отдела позвоночника (Т4-Т11).
Техника операции дискэктомии и корпорэктомии грудного отдела позвоночника
Этап 1: Начальный этап доступа и резекция ребра:
а) Надкостница ребра рассекается электроножом. Разрез кожи и начальный этап доступа показаны на рисунке 6. Длина разреза кожи 15 см, локализация разреза соответствует уровню поражения позвонка и выбирается флюороскопически, как описано выше. Кожа рассекается скальпелем, подлежащие ткани рассекаются электроножом до надкостницы ребра.
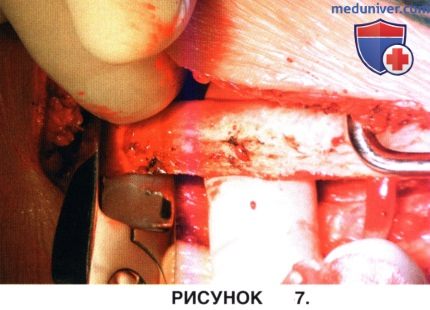
б) На рисунке 7 показан этап выделения и резекции ребра. При этом сначала поднадкостнично выделяется верхняя, а затем нижняя поверхность ребра, для чего используется изогнутый реберный распатор, позволяющий избежать повреждения расположенного на нижней поверхности сосудисто-нервного пучка. Внутренняя поверхность ребра выделяется распатором Дойена (Doyen), затем ребро резецируется реберными кусачками.
в) Фрагмент ребра сохраняется для последующего использования в качестве трансплантата.

г) Нюансы 1 этапа:
• Поднадкостничное выделение ребра позволяет выполнить этот этап доступа практически бескровно и экстра-плеврально и избежать повреждения межреберного сосудисто-нервного пучка. Если последующий этап операции будет трансплевральным, то межреберные мышцы во избежание повреждения сосудисто-нервного пучка рассекаются на уровне верхнего края ребра.
• Кровотечение из костей по ходу доступа останавливается с помощью костного воска или любого доступного гемостатического средства—пропитанной тромбином губки Gelfoam, тромбиновой матрицы или фибринового спрея.
д) Оснащение 1 этапа:
• Скальпель, электронож
• Изогнутый распатор, реберный распатор Дойена, реберные кусачки.
е) Спорные моменты:
• Резецировать или не резецировать ребро: резекция ребра позволяет значительно увеличить обзор плевральной полости, однако может стать причиной более выраженной межреберной невралгии и проблем с адаптацией тканей при закрытии торакотомной раны.
Этап 2: Трансторакальный ретроплевральный доступ:
а) На рисунке 8 показан трансторакальный ретроплевральный доступ. С помощью ножниц Метценбаума рассекается внутренний слой надкостницы ребра, при этом париетальная плевра оставляется интактной. Затем париетальная плевра мобилизуется и отслаивается от надкостницы ребер пальцем и тупфером.
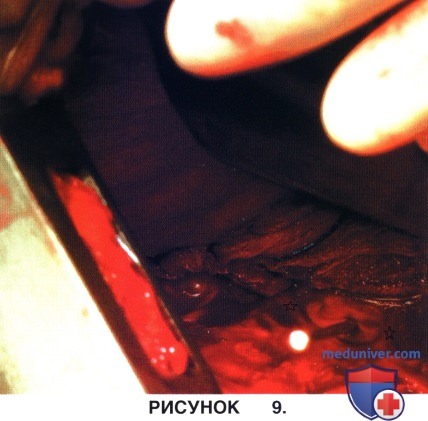
б) На рисунке 9 обнажена поверхность тел позвонков. Объем вентиляции легкого на стороне операции уменьшается, париетальная плевра, легкое и аорта осторожно отводятся и удерживаются самофиксирующимся ретрактором, открытая доступ к телам позвонков и дискам. Для идентификации и маркировки требуемого уровня в один из дисков вводится спинальная игла, положение которой оценивается флюороскопически. Помните о сегментарных сосудах, расположенных в области «талий» смежных позвонков (обозначены звездочками).
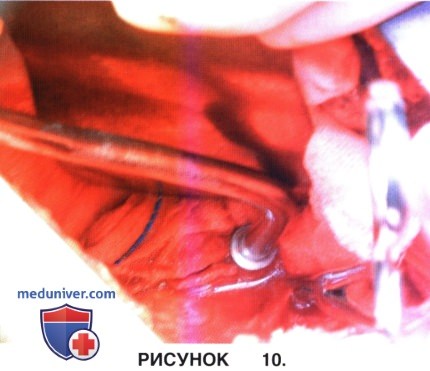
в) На рисунке 10 показано лигирование сегментарных сосудов. Сегментарные артерии во избежание отрыва их от аорты лигируются двумя шелковыми лигатурами на расстоянии около 1 см от стенки аорты.

г) Нюансы 2 этапа:
• Ретроплеврапьный доступ избавляет от необходимости дренирования плевральной полости и позволяет расширить доступ забрюшинно в каудальном направлении без рассечения диафрагмы.
• Резекция головки ребра: с помощью элеватора Кобба, ложек и электроножа выполняется релиз реберно-поперечного и реберно-позвоночного суставов. Удаление головки ребра позволяет получить доступ к ножке дуги позвонка, межпозвонковому отверстию и заднему краю тела позвонка (передней стенке позвоночного канала), однако иногда в ходе этой резекции возникает повреждение симпатического нервного ствола.
д) Возможные трудности 2 этапа:
• Ошибочное вмешательство не на том уровне: хирург еще до операции должен знать, сколько поясничных сегментов имеется у данного пациента, а во время операции у хирурга должна быть возможность посчитать эти сегменты и сопоставить данные с предоперационными рентгенограммами.
• Идентифицировать требуемый уровень можно и с помощью счета ребер, при этом необходимо знать число ребер у данного пациента. Посчитать ребра можно со стороны плевральной полости, начиная от 12 ребра (сочленяется с позвоночником на уровне Т11-Т12 межтелового промежутка) в краниальном направлении или 2 ребра в каудальном направлении (обычно это наиболее краниальное ребро, визуализируемое со стороны плевральной полости).
• Для идентификации требуемого уровня необходимо сопоставить данные предоперационной МРТ с интраоперационной флюороскопической картиной.
• Повреждение сегментарных артерий: во избежание отрыва артерий от аорты лигировать их необходимо на расстоянии по крайней мере 1 см от стенки аорты.
е) Оснащение 2 этапа:
• Самофиксирующийся ретрактор и мягкая флажная губка (для отведения и удержания легкого, плевры и аорты)
• Спинальная игла
• Флюороскоп.
ж) Спорные моменты:
• Результатом предоперационной эмболизации или интраоперационного лигирования сегментарных артерий может стать ятрогенная ишемия спинного мозга. Ряд авторов для предотвращения подобного осложнения предлагают выполнять временное пережатие этих артерий с последующим мониторингом изменений функции спинного мозга (ткМВП/ССВП), что позволит убедиться в том, что лигирование сегментарных артерий не приведет к необратимой ишемии спинного мозга. Murakami et al. показали, что нарушение функции спинного мозга у собак и людей наблюдалось при одновременном двустороннем лигировании сегментарных артерий на трех уровнях при вмешательствах по поводу опухолей.
Этап 3: Дискэктомия:
а) С помощью ложек и питуитарных кусачек выполняется частичная дискэктомия. Этот этап операции показан на рисунке 11. В фиброзном кольце диска скальпелем №15 с длинной рукояткой формируется прямоугольное окошко, далее диск отсекается от замыкательных пластинок тел смежных позвонков с помощью элеватора Кобба.
б) Собственно, декомпрессия позвоночного канала, т. е. удаление оссифицированных задних элементов диска или оссифицированной задней продольной связки будет выполнено на этапе гемикорпорэктомии тел смежных позвонков.

в) Нюансы 3 этапа:
• В ходе операции необходимо иссечь переднюю продольную связку, наиболее вентральные отделы диска, смежные замыкательные пластинки и тела смежных позвонков.
• Формирование полости: свободное межтеловое пространство является своего рода «нишей», которая, в зависимости от целей операции, может быть заполнена костью или содержать диск и позволяет достаточно свободно работать в межтеловом промежутке в направлении «от позвоночного канала».
• Корпорэктомия: выше и ниже уровня корпорэктомии с помощью кусачек, ложек и высокоскоростного бора выполняется тотальная дискэктомия соответствующих дисков.
г) Возможные трудности 3 этапа:
• Наиболее вероятными осложнениями при попытках иссечения оссифицированных задних элементов межпозвонкового диска или оссифицированной задней продольной связки до выполнения декомпрессии и определения границ позвоночного канала путем гемикорпорэктомии смежных тел позвонков могут стать повреждение дурального мешка и/или травма спинного мозга.
д) Спорные моменты 3 этапа:
• До сих пор нет единого мнения относительно применения изолированной дискэктомии или дополнения ее межтеловым спондилодезом с фиксацией металлоконструкциями или без таковой у пациентов с мягкими грыжами межпозвонковых дисков. Данные литературы противоречивы, хотя многие авторы рекомендуют в таких случаях заканчивать операцию спондилодезом, который позволяет устранить или предотвратить болевой синдром или деформацию грудного отдела позвоночника.
Этап 4: Гемикорпорэктомия и декомпрессия спинного мозга:
а) На рисунке 12 показана каудальная гемикорпорэктомия Т12 позвонка. Краниальная и каудальная гемикорпорэктомии смежных позвонков применяются в качестве метода, позволяющего достаточно безопасно выполнить декомпрессию спинного мозга выше и ниже зоны максимального его сдавления задними оссифицированными грыжами межпозвонкового диска и задними остеофитами. Объем такой декомпрессии определяется на этапе предоперационного планирования, однако в любом случае она не должна быть избыточной, в противном случае стабильность боковых фиксирующих конструкций может оказаться недостаточной (см. рис. 12). На начальном этапе объем костной резекции в краниальном и каудальном направлении ограничивается с помощью остеотомов.
б) Далее костное вещество постепенно удаляется ложками в направлении межтелового промежутка и от позвоночного канала.
в) В последнюю очередь под непосредственным визуальным контролем иссекаются кальцифицированный диск и остеофиты и выполняется полная декомпрессия позвоночного канала, при этом все манипуляции инструментарием должны быть направлены от позвоночного канала либо выполняться высокоскоростным бором. Этап декомпрессии показан на рисунке 13. Декомпрессия выполняется от основания одной ножки дуги до основания другой, высота необходимого межтелового импланта определяется с помощью штангенциркуля.


г) Нюансы 4 этапа:
• Открытый трансторакальный доступ удобен тем, что позволяет достаточно безопасно и под непосредственным визуальным контролем выполнить декомпрессию спинного мозга при центральных кальцифицированных грыжах межпозвонковых дисков значительных размеров.
• Частичная гемикорпорэктомия смежных позвонков позволяет более точно определить истинные границы позвоночного канала и дурального мешка до того, как приступить к собственно декомпрессии.
• В приведенном примере необходимости в полной передней частичной гемикорпорэктомии нет, однако при опухолях может использоваться последовательная многоуровневая или одномоментная полная корпорэктомия «единым блоком».
• Восстановление дефекта твердой мозговой оболочки при случайном ее повреждении лучше выполнять из открытого переднего доступа.
д) Возможные трудности 4 этапа:
• Избыточная гемикорпорэктомия может негативно сказаться на стабильности фиксации металлоконструкциями. В таких ситуациях может понадобиться полная корпорэктомия и увеличение протяженности фиксации.
• Непараллельная резекция тел позвонков затрудняет последующий спондилодез или установку кейджа и может стать причиной развития ятрогенной деформации позвоночника во фронтальной или сагиттальной плоскости.
е) Оснащение 4 этапа:
• Остеотомы
• Высокоскоростной бор.
Этап 5: Спондилодез, подготовка и установка кейджа:
а) Определение размера кейджа: необходимая высота кейджа или опорного трансплантата определяется путем измерения высоты межтелового промежутка штангенциркулем, диаметр кейджа можно определить по предоперационной рентгенограмме.
б) Варианты кейджей: титановые сетчатые кейджи, модульные кейджи (для реконструкции тел позвонков), цементные импланты или опорные костные трансплантаты:
• Сетчатые кейджи могут использоваться при любых межтеловых дефектах (после дискэктомии, частичной или полной корпорэктомии).
• Модульные кейджи: могут использоваться при самых различных размерах тел и замыкательных пластинок позвонков, различных деформациях позвоночника в сагиттальной плоскости, для установки требуется сохранение замыкательных пластинок.
в) Подготовка кейджа и костного трансплантата:
• Варианты костных трансплантатов: местная аутокость:
- Аутокость (местная): измельченная или опорный трансплантат
- Аллокость: структурный или кортикально-губчатый дегидратированный костный трансплантат
- Биологические адъювантные препараты
- Аспират костного мозга
• Сетчатый кейдж необходимого размера готовится с помощью поставляемых производителем инструментов. На рисунке 14 показаны подготовка и установка кейджа. С помощью кусачек (А) формируется кейдж необходимой высоты. Кейдж заполняется костным материалом и прикрепляется к установочной рукоятке, после чего импактируется в сформированный для него паз (Б).
г) После того, как кейдж будет погружен на необходимую глубину, установочная рукоятка снимается.

д) Нюансы 5 этапа:
• Межпозвонковое отверстие и задние края позвонков (выше- и нижележащего) определяют границы позвоночного канала и позволяют достаточно точно разместить кейдж/трансплантат в сагиттальной плоскости без использования флюороскопа.
• Определение ширины тела позвонка по предоперационной рентгенограмме позволяет выбрать оптимальную глубину погружения кейджа. Например, на рисунке 12 ширина тела позвонка составляет 40 мм и выбран кейдж диаметром 20 мм, который устанавливается так, чтобы по обе стороны от него оставалось 10 мм свободного пространства.
е) Возможные трудности 5 этапа:
• Неправильное расположение кейджа: со смещением в позвоночный канал, эксцентричное расположение, способствующее деформации сегмента в сагиттальной или фронтальной плоскости
• Проваливание кейджа в тело позвонка
• Резорбция опорного костного аллотрансплантата (если таковой используется).
ж) Оснащение 5 этапа:
• Штангенциркуль
• Кусачки для моделирования кейджа
• Костные кусачки для моделирования костного трансплантата
• Молоток (импактор).
Этап 6: Спондилосинтез пластиной/винтами:
а) На рынке представлено достаточно много соответствующих конструкций: это могут быть конструкции, предполагающие введение в каждый из позвонков по одному или два винта, позволяющие осуществлять компрессию сегмента, блокирование винтов.
б) Вариант фиксации передне-боковой пластиной и винтами показан на рисунке 15. Задние винты обычно вводятся параллельно позвоночному каналу от одной до другой боковой поверхности тела позвонка (рис. 15 А). Точка ввода винта формируется с помощью высокоскоростного бора или шила, после чего в сформированное отверстие вводится винт заранее известной длины. Установка передненаружной пластины и компрессия с помощью этой конструкции тел позвонков и находящегося между ними кейджа показана на рисунке 15. Передние винты обычно вводятся в несколько конвергентном по отношению к задним направлении (см. рис. 15 В). Завершающим этапом выполняется блокирование винтов специальными блокирующими винтами.
в) Флюороскопический контроль: окончательное положение конструкций оценивается флюороскопически в прямой (рис. 16 А) и боковой (рис. 16 Б) проекциях.

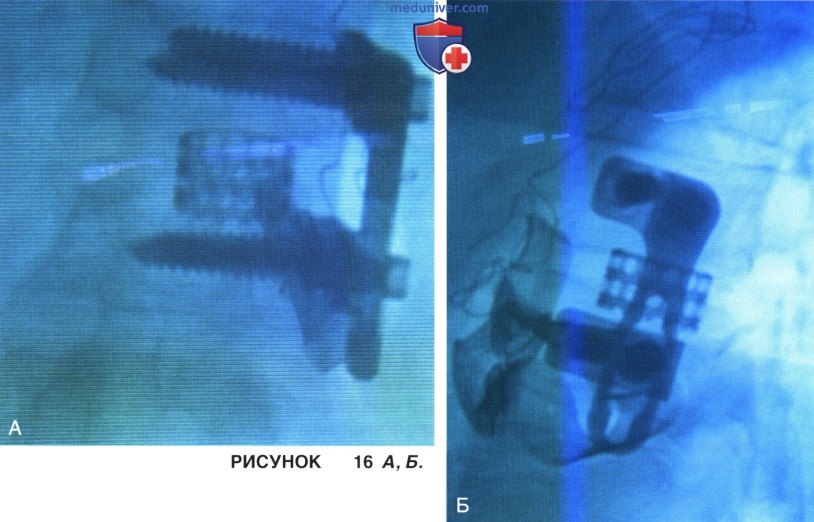
г) Нюансы 6 этапа:
• Идеальным считается бикортикальное введение винтов, убедиться в этом можно, пропальпировав пальцем противоположную поверхность тела позвонка.
• Конструкции, состоящие из двух винтов в каждом из позвонков, отличаются более высокой стабильностью.
• Передние опорные кейджи или костные трансплантаты лучше использовать в сочетании с пластинами, это позволит предотвратить их миграцию, дислокацию в тело позвонка и увеличить вероятность формирования костного блока.
• Оставление массива костной ткани в передних отделах тел позвонков также позволяет предотвратить миграцию трансплантата.
• Альтернативой описанной методике будет первоначальное введение в тела позвонков винтов, затем дистракция позвонков с помощью соответствующего инструментария, установка кейджа и затем компрессия.
д) Возможные трудности 6 этапа:
• Неправильное введение винтов
• Повреждение нервных, сосудистых образований и внутренних органов
• Повреждение дурального мешка
• Формирование ложного сустава.
е) Оснащение 6 этапа:
• Переднебоковые системы стабилизации на основе пластин и винтов или стержней и винтов
• Высокоскоростной бор
• Инструментарий для компрессии и дистракции позвонков
• Флюороскоп.
Этап 7: Закрытие операционной раны:
а) Поверхность позвоночника, ретроплевральное пространство (или плевральная полость) обильно промываются, проводится ревизия средостения и тщательный гемостаз, после чего ранорасширители снимаются.
б) Под непосредственным визуальным контролем на 1-2 межреберных промежутка ниже доступа устанавливается аспирационный дренаж (используются системы закрытого типа Джексона-Пратта или Гемовак).
в) Если в ходе операции была повреждена париетальная плевра, то дефект ее ушивается.
г) Затем в следующем порядке выполняется послойное ушивание операционной раны: (1) внутренняя надкостница ребра, (2) самая внутренняя, (3) внутренняя и (4) наружная межреберные мышцы, (5) подкожная клетчатка, (6) дерма.
д) Операционная рана закрывается повязкой.
- Читать далее "Послеоперационный уход после дискэктомии и корпорэктомии грудного отдела позвоночника"
Редактор: Искандер Милевски. Дата публикации: 23.6.2020

