Показания, укладка пациента при дискэктомии и корпорэктомии грудного отдела позвоночника
Показания:
а) Различные состояния, связанные с компрессией спинного мозга: прогрессирующая миелопатия, парез нижних конечностей или выраженная и не купируемая другими методами радикулопатия
б) Грыжи дисков грудного отдела позвоночника: мягкие и твердые (кальцифицированные)
в) Опухоли: первичные и метастатические
г) Переломы
д) Прогрессирующие деформации
е) Остеомиелит: неспецифический и туберкулезный
ж) Возможные трудности при выборе показаний:
• Невозможность установить состояние грыжи межпозвонкового диска: «твердая или мягкая» (наличие кальцификации)
• Невозможность локализовать грыжу диска: центральная, парамедианная или боковая
• Невозможность идентифицировать распространение грыжевого выпячивания: интрадуральное или экстрадуральное
• Невозможность одновременного выполнения частичных корпорэктомий смежных позвонков, необходимых для безопасного удаления кальцифицированных грыж дисков
• Сопутствующая патология и невозможность проведения однолегочной вентиляции (необходимой при операциях из переднего доступа).
з) Спорные моменты при выборе метода лечения:
• Проблемы, связанные с выбором доступа: традиционная передняя торакотомия плохо переносится пациентами, страдающими заболеваниями сердечно-легочной системы, и нередко сопровождается в послеоперационном периоде болевым синдромом, вызванным резекцией ребер, их ретракцией в ходе операции и дренированием плевральной полости. Нередко для выполнения доступа приглашают опытного торакального хирурга. Открытые задние доступы могут приводить к денервации паравертебральных мышц, характеризуются более выраженной интраоперационной кровопотерей и более высоким уровнем инфекционных осложнений.
• Показания и место торакоскопических операций: идеальным для выбора такого метода лечения пациентом будет некрупный пациент, имеющий небольшого размера переднюю некальцифицированную грыжу диска среднегрудного отдела позвоночника (Т4-11). Эти операции достаточно непросты в освоении, требуют использования специализированного оборудования и наличия специальных навыков (иногда необходимо участие в операции торакального хирурга). Противопоказаниями к торакоскопическим вмешательствам являются травма груди или операция в анамнезе, наличие внутриплевральных спаек, инфекционный процесс или заболевания сердечно-легочной системы, препятствующие проведению однолегочной вентиляции.
• Набирают популярность малоинвазивные методики операций из заднего доступа. Приверженцы этих методов говорят о том, что пациенты гораздо лучше и безболезненней переносят эти операции т.к эти методики позволяют сохранить нормальные анатомические взаимоотношения в зоне вмешательства. Ограничениями к более широкому использованию этих методов являются необходимость специального обучения и определенного опыта выполнения таких операций и использования эндоскопического оборудования. При слишком интенсивном кровотечении или повреждении дурального мешка возможен переход с малоинвазивного на традиционное открытое вмешательство. На сегодняшний день для более точного определения показаний к этим вмешательствам и анализа их исходов необходимы дополнительные научные исследования.
и) Альтернативные варианты лечения:
• Торакотомия (трансторакальный, трансплевральный или ретроплевральный доступ)
• Торакоскопически-ассистированная операция
• Ляминэктомия
• Транспедикулярная дискэктомия
• Чрессуставная дискэктомия (с сохранением ножек дуги позвонка)
• Костотрансверзэктомия
• Боковой внеполостной доступ
• Малоинвазивные задние доступы.
Клиническое обследование/лучевая диагностика:
а) Патология грудного отдела позвоночника нередко может не сопровождаться вообще никакими жалобами, либо жалобы будут минимальны. Кроме того, заболевания грудного отдела позвоночника могут напоминать клинику поражения дисков шейного отдела позвоночника, заболеваний сердечно-легочной системы, органов брюшной полости, аорты, собственных мышц туловища или мочекаменной болезни, что требует достаточно тщательного и всестороннего обследования для исключения этих заболеваний.
б) Большинство пациентов с поражением межпозвонковых дисков грудного отдела позвоночника не предъявляют никаких жалоб, тогда как изменения на МРТ наблюдаются у 73% пациентов взрослого возраста, в т. ч. в 29% случаев эти изменения включают деформацию дурального мешка.
в) Если заболевания межпозвонковых дисков грудного отдела позвоночника проявляют себя клинически, то эти проявления могут быть самыми разнообразными: болевой синдром в грудной клетке (корешковая боль, иррадиирущая по ходу ребра), боль по ходу позвоночника, парезы, учащение мочеиспускания и дефекации, недержание или задержка стула и мочи.
г) При физикальном исследовании можно выявить слабость в верхних конечностях, гипестезию, синдром Горнера (диск Т1), онемение и слабость в нижних конечностях (поражение дисков нижележащих уровней), признаки поражения длинных проводящих путей спинного мозга: спастичность, гиперрефлексия, нарушение походки и нарушение функции сфинктеров.
д) Лучевое обследование обычно включает стандартную рентгенографию, компьютерную томографию (КТ), МРТ или КТ-миелографию (при наличии противопоказаний к проведению МРТ).
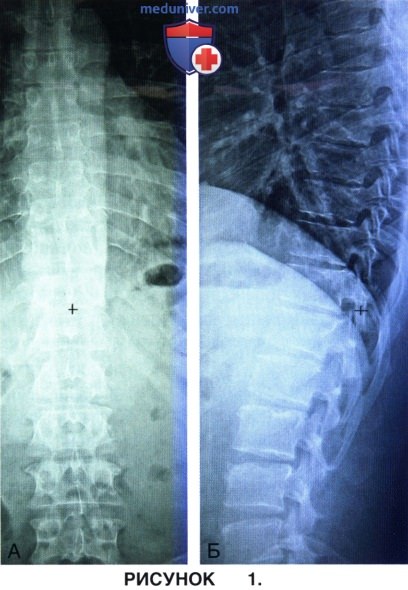
е) Рентгенография является важной частью обследования и помогает установить, из какого числа сегментов состоит грудной или поясничный отдел позвоночника и какие из ребер или этих сегментов можно использовать в качестве ориентиров во время проведения пред- и интраоперационного флюороскопического исследования. Деформации позвоночника во фронтальной и сагиттальной плоскости также хорошо визуализируются на обычных рентгенограммах. Рентгенография позволяет диагностировать патологические переломы позвонков и кальцификацию дисков. На рисунке 1 А и Б, представлены предоперационные рентгенограммы грудного отдела позвоночника, соответственно, в прямой и боковой проекциях, свидетельствующие о небольшом снижении высоты диска Т11 —Т12 и наличии задних остеофитов на этом уровне (крестик). Число ребер 12, а позвоночных сегментов—5.
ж) МРТ считается наиболее информативным для оценки состояния мягкотканных (связки, межпозвонковые диски) и нервных структур диагностическим методом. Дифференциальный диагноз между грыжами межпозвонковых дисков, инфекционными поражениями, опухолями, поражениями спинного мозга и его корешков наилучшим образом проводится именно на основании данных МРТ. Сагиттальные полноразмерные МР-сканы позвоночника помогают идентифицировать необходимые для интраоперационной контрольной флюороскопии анатомические ориентиры.
з) КТ нередко оказывается незаменимым методом оценки характера переломов, диагностики оссификации задней продольной связки, кальцифицированной грыжи межпозвонкового диска, оценки костной анатомии и локализации анатомических ориентиров, определения степени стеноза позвоночного канала и планирования требуемого уровня и степени корпорэктомии, ориентации, длины и размера имплантов. На рисунке 2 показаны предоперационные парасагиттальные (А) и аксиальные (Б) КТ-изображения Т11—Т12 сегмента, свидетельствующие о наличии выраженного стеноза позвоночного канала, небольшом снижении высоты межпозвонкового диска и задних остеофитов тел позвонков, одновременно на изображениях отмечены размеры необходимой резекции тел позвонков. КТ позволяет определить степень выраженности стеноза позвоночного канала, объем подлежащего удалению костного вещества и спланировать характер предполагаемой стабилизации позвоночника (ориентацию или локализацию, размеры имплантов).
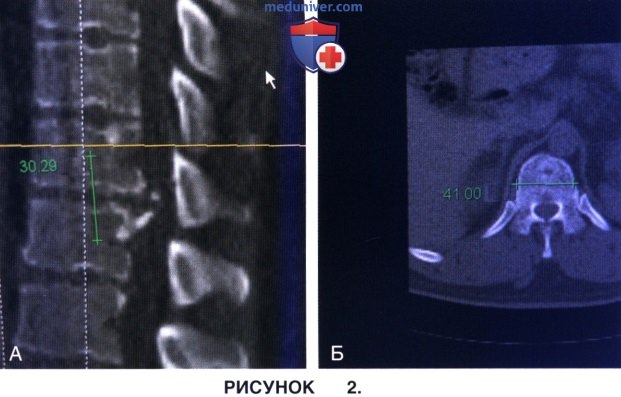
и) На основании выполненных до операции реконструкций позвоночника в сагиттальной и фронтальной плоскости можно спланировать объем предстоящей гемикорпорэктомии смежных позвонков и необходимый размер конструкций (кейджей и винтов).
к) У пациентов, страдающих выраженным ожирением, для оптимальной идентификации требуемого уровня вмешательства за день-два до основной операции под контролем КТ или флюороскопии можно выполнить транспедикулярную вертебропластику тел соответствующих позвонков полиметилметакрилатным цементом.
л) При наличии сомнений у того или иного пациента в отношении функции сердечно-легочной системы в предоперационном периоде проводят исследование функции внешнего дыхания.
м) Исследования сосудов (МР-, КТ- или обычная ангиография) помогают установить характер кровоснабжения и анатомию сосудов спинного мозга, а при избыточно васкуляризированных образованиях (метастатических опухолях) позволяют выполнить эмболизацию питающих их сосудов.
н) Ряд авторов предлагают в качестве метода, позволяющего при многоуровневом поражении и при неэффективности предшествующего консервативного лечения, проводить провокационную дискографию, призванную локализовать межпозвонковый диск (диски), являющийся источником болевого синдрома.
о) Пред- и интраоперационная электромиография (ЭМГ), исследование нервной проводимости (ИНП), регистрация транскраниальных моторных вызванных потенциалов (ткМВП) и соматосенсорных вызванных потенциалов (ССВП) помогают установить исходный уровень и мониторировать функции нервных проводников.
Хирургическая анатомия:
а) Правосторонняя торакотомия наилучшим образом подходит для вмешательств на верхних грудных позвонках (Т1-Т4) (обычно с резекцией третьего ребра), поскольку она позволяет минимизировать риск повреждения грудного протока, грудной аорты и дуги аорты, которые на уровне верхнегрудного отдела позвоночника расположены в большей степени слева.
б) Для вмешательств на средне-, нижнегрудных позвонках и грудопоясничном переходе (T4-L2) лучше подходит левосторонняя торакотомия. Основным препятствием при использовании правосторонних грудопоясничных доступов является расположенная справа печень. Стенка аорты отличается более высокой прочностью по сравнению с нижней полой веной, кроме того аорта в каудальном направлении постепенно смещается вперед и сегментарные сосуды слева лигировать проще, чем справа.
в) Переднебоковая поверхность позвоночника в ране имеет вид чередующихся «гребней» (межпозвонковые диски) и «впадин» (тела позвонков).
г) Ребра сзади покрыты следующими мышцами (от поверхностных к глубоким): трапециевидная, широчайшая мышца спины, большая ромбовидная и задняя зубчатая. Передненаружные участки ребер покрыты только надкостницей, подкожной клетчаткой и кожей. В межреберных промежутках находятся наружные, внутренние и самые внутренние межреберные мышцы, за которыми следует париетальная плевра, плевральная полость и, наконец, висцеральная плевра, покрывающая собой легкие.
д) Счет ребер: ребра всегда следует считать до операции. Если у пациента 12 ребер, то двенадцатое ребро всегда позволит локализовать межпозвонковый промежуток Т11-Т12.
е) Доступ для корпорэктомии обычно предполагает резекцию ребра, расположенного краниальней требуемого позвонка (на одно или два ребра выше), резекция выполняется по средне-подмышечной линии.
ж) Передняя декомпрессия позвоночного канала на уровне одного межпозвонкового промежутка предполагает удаление ребра, которое сочленяется с позвонками на этом уровне (например, при дискэктомии Т7-Т8 удаляется восьмое ребро).
з) Первое ребро располагается практически внутри второго и идентифицировать его на интраоперационной рентгенограмме достаточно сложно. Удаление его открывает доступ к шейно-грудному переходу (до С6).
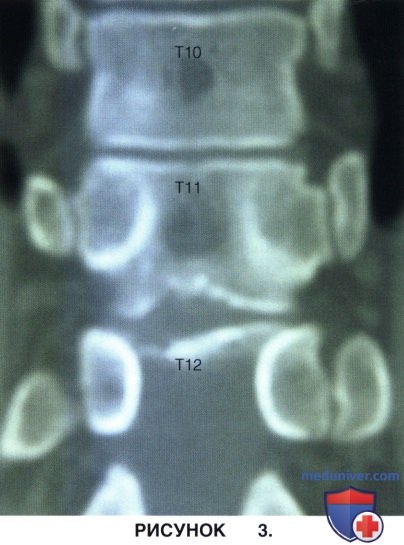
и) Для ориентации в плевральной полости важно понимать анатомию ребер. 2-10 ребра ведут к реберно-поперечному суставу (шейка ребра), а за ним — к межпозвонковому диску (головка ребра). 10-12 ребра располагается на уровне или ниже каудального края ножек соответствующих позвонков (соответственно, необходимый диск будет находиться несколько краниальней ребра). На рисунке 3 на примере фронтального КТ-среза показано расположение головок ребер относительно межпозвонковых дисков.
к) Межреберные артерии сзади берут свое начало от аорты, а спереди — от внутренней грудной артерии. Они обычно располагаются на уровне середины («талии») тела позвонка.
л) Сосудисто-нервные пучки располагаются на нижней поверхности каждого из ребер, по ходу доступа необходимо избегать их повреждения.
м) Параллельно позвоночнику с обеих от него сторон на уровне Т2-Т12 располагается симпатический нервный ствол, образующий на своем протяжении симпатические сплетения. На уровне С6-Т2 в составе этого ствола располагается звездчатый (он же нижний шейно-грудной) симпатический ганглий. При повреждении симпатического ствола на соответствующей стороне может сформироваться синдром Горнера (птоз, миоз, энофтальм, ангидроз лица).
н) Диафрагма представляет собой плоскую мышцу, центральная часть которой представлена сухожильными волокнами, двумя ножками она прикрепляется к передней продольной связке грудопоясничного отдела позвоночника. Для доступа к верхним поясничным позвонками (до L2) диафрагму нередко приходится рассекать. Ретроплевральный доступ позволяет избежать необходимости рассечения и последующего восстановления диафрагмы и в то же время позволяет получить необходимый доступ к позвонкам в каудальном направлении.
о) Артерия Адамкевича (большая передняя радикуломедуллярная артерия) обычно (примерно в 70% случаев) берет начало слева от межреберной или поясничной сегментарной артерии (на уровне T9-L2). Считается, что лигирование этой артерии может привести к ишемии спинного мозга. Согласно же недавним исследованиям, без риска ишемии или развития неврологического дефицита одновременно с обеих сторон можно лигировать или эмболизировать до трех сегментарных артерий (Murakami et al., 2010).
п) Технические нюансы:
• Анестезиологическое обеспечение включает интубацию трахеи двухпросветной трубкой, которая позволяет при необходимости проводить однолегочную вентиляцию и упрощает коллабирование легкого на стороне операции.
• Нейромониторинг считается высокочувствительным методом, специфичным в отношении диагностики различных изменений проводимости нервных путей.
• Для увеличения обзора и упрощения доступа некоторые хирурги предпочитают изгибать операционный стол так, чтобы расширить межреберные промежутки на стороне операции.
Подготовка и положение пациента:
а) Интубация трахеи выполняется с использованием двухпросветной трубки.
б) Устанавливаются электроды нейромониторинга (ткМВП и ССВП) и определяется базовый уровень показателей этих потенциалов до и после укладки пациента, в последующем показатели мониторинга определяются во время операции в ходе проведения декомпрессии и стабилизации позвоночника.
в) Мочевой пузырь дренируется катетером Фолея, на нижние конечности помещаются компрессирующие устройства для профилактики тромбоэмболии.
г) Операцию предпочтительно проводить на рентгенпрозрачном операционном столе Джексона, пациент укладывается в положение на боку, под выступающие участки тела подкладываются мягкие подушки (в частности, для профилактики компрессионной плексопатии плечевого сплетения валик помещается на два поперечных пальца ниже подмышечной впадины, также мягкие подушки помещаются в зонах возможного сдавления локтевого и малоберцового нервов).
д) Положение на боку является обязательным, остается лишь выбрать между право- и левосторонним доступом, что определяется главным образом расположением сосудов (аорта, система непарной вены) и локализацией патологических изменений (так, например, при вмешательстве по поводу правосторонней парамедианной грыжи диска Т7-Т8 можно отдать предпочтение правосторонней торакотомии). При операциях по поводу или в условиях деформации позвоночника доступ обычно осуществляется с выпуклой стороны деформации:
• Правосторонняя торакотомия: поражения верхнегрудного отдела
• Левосторонняя торакотомия: поражения средне- и нижнегрудного отдела
е) Для фиксации пациента в положении на боку используется трехточечная система упоров, как при операциях на почках, при этом сзади упоры устанавливаются на уровне таза и лопаток, а спереди—в области мечевидного отростка грудины. Использование таких упоров позволяет правильно ориентировать и фиксировать пациента относительно пола. Брюшная стенка пациента оставляется свободной, что позволяет снизить внутрибрюшное давление и, следовательно, давление в эпидуральных венозных сплетениях.
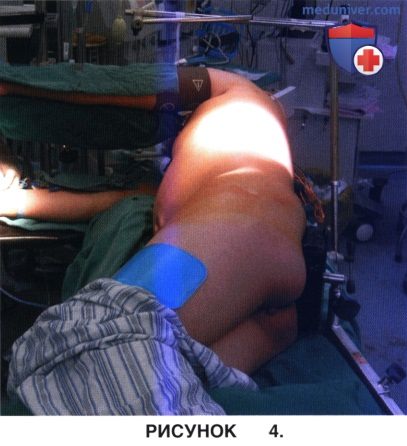
ж) Пациент укладывается в положение на боку так, чтобы поперечная плоскость тела пациента была перпендикулярна полу. Полностью обрабатывается кожа грудной клетки, фланковой области, живота и поясницы от уровня подмышечных впадин до гребня подвздошной кости (рис. 4).
з) Для локализации требуемого уровня выполняется флюороскопия в прямой и боковой проекции. Этот уровень маркируется на коже линией, проведенной от остистого отростка позвонка до пересечения с соответствующим этому уровню ребром.
и) С целью профилактики инфекционных осложнений внутривенно вводится антибиотик.
к) Кожа обрабатывается раствором Chloraprep.
л) Операционное поле, включающее уровень реберно-хрящевых сочленений с противоположной стороны, все задние элементы позвоночника, шею и гребень подвздошной кости, отграничивается стерильным бельем.
м) Хирург обычно становится позади пациента, а первый ассистент—напротив хирурга, т. е. впереди пациента.
н) Возможные технические трудности:
• Использование рентгенпозитивного операционного стола
• Неправильная регистрация базовых показателей нейромониторинга.
• Укладка пациента не в строго боковое положение. Поперечная ось коленных и тазобедренных суставов должна располагаться перпендикулярно полу. Укладка пациента влияет на визуализацию операционного поля и локализацию передней стенки позвоночного канала. При неправильной ориентации внутри операционной раны декомпрессия позвоночного канала и последующая стабилизация позвоночника могут сопровождаться рядом трудностей и даже оказаться небезопасными.
• Если в ходе выполнения доступа и на начальных этапах операции положение стола менялось, то во время стабилизации позвоночника металлоконструкциями рекомендуется вернуть стол в обычное положение, в противном случае позвоночник может быть стабилизирован и в последующем окажется блокированным в сколиотическом положении.
о) Оснащение:
• Двухпросветная эндотрахеальная трубка
• Рентгенпрозрачный операционный стол
• Флюороскоп
• Система нейромониторинга
• Подмышечный валик, упоры для туловища и подставки для рук
• Налобный источник света
• Инструментарий и ретракторы для торакотомии («легочный набор»)
• Скальпели (с длинной рукояткой), кюретки, кусачки Керрисона и питуитарные кусачки
• Высокоскоростной бор/дрель
• Система стабилизации (на основе винтов и стержней или пластин и винтов)
• Межтеловые импланты (мэши и кейджи, модульные реконструктивные кейджи для замещения тел позвонков, опорные аллотрансплантаты [из бедренной, плечевой или малоберцовой кости]—выбор зависит от предпочтений хирурга)
• Костный трансплантат
• Плевральные дренажи
• Операционный микроскоп и/или лупа (опционально).
- Читать далее "Доступ, техника дискэктомии и корпорэктомии грудного отдела позвоночника"
Редактор: Искандер Милевски. Дата публикации: 23.6.2020

