Советы по лечению ожогов и обморожений кисти
Как правило, лечение ожогов верхней конечности проводится в ожоговом отделении. На поверхностные ожоги (I степень) накладывается асептическая повязка; конечность фиксируется в приподнятом положении с активизацией пальцев. Заживаление глубоких ожогов II степени обычно происходит самостоятельно; на обожженную кожу накладывается антимикробная мазь и конечность шинируется в безопасном положении.
Глубокие ожоги III степени самостоятельно не заживают. Во время обработки раны некротизированные ткани должны быть удалены; рана санируется и накладывается асептическая повязка, через 2-5 дней производится пересадка кожи. При циркулярных ожогах III степени производится иссечение ожогового струпа для сохранения кровообращения в дистальных отделах конечности.
В таких областях, как перепонка между большим и указательным пальцами, склонных к развитию контрактур, требуется формирование кожного лоскута. Конечность шинируется в безопасном положении; для фиксации положения иногда применяются спицы Киршнера.
Электрические ожоги могут вызывать обширные повреждения и способствовать тромбообразованию, которое проявляется только через несколько дней. Пострадавшим от электрического ожога может потребоваться сердечно-легочная реанимация (включая лечение аномалий сердца и коррекцию миоглобинурии). Таким пациентам проводится динамическое наблюдение за состоянием поврежденной конечности, а также может потребоваться фасциотомия и удаление некротизированных тканей.
Химический ожог необходимо обильно промыть в течение 20-30 минут водой, физиологическим раствором или специальным химическим реагентом (глюконат кальция при ожоге фторидом водорода, натриевая известь или раствор магнезии для нейтрализации соляной кислоты, минеральное масло при ожогах двууглекислым натрием).
а) Лечение инъекционных повреждений руки. При разбрызгивании масла, растворителей, тормозной жидкости или красок под кожу они показывают токсическое и механическое воздействие на кожу. Обычно химические вещества попадают на большой и указательный палец и могут попадать даже под неповрежденную кожу. На рентгенограммах можно обнаружить воздух и краски.
Незамедлительная эвакуация инородного вещества позволяет избежать обширных повреждений. Это достигается путем иссечения большого участка кожи. Часто такая травма имеет серьезные последствия вплоть до ампутации конечности.
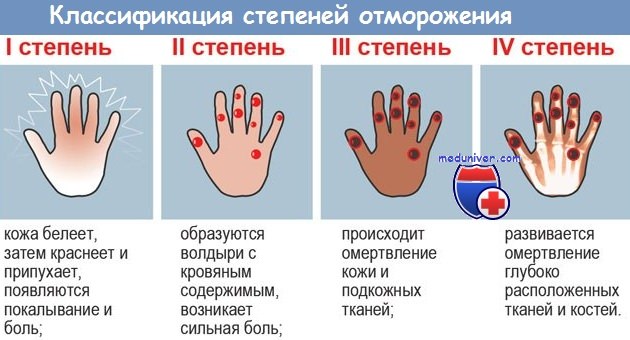
б) Лечение обморожения кисти. При обморожениях проводится специфическая терапия. Обмороженная конечность согревается в ванне с водой, температура не ниже 40-42°, в течение 30 минут. Снизить выраженность отека позволяет удержание конечности в приподнятом положении, в случае развития буллезного поражения производится дренирование очагов. При тяжелых обморожениях может потребоваться ампутация пальцев.

в) Специализированная медицинская помощь при ожогах и обморожения. Первая медицинская помощь при обморожениях проводится с учетом возможной необходимости проведения реконструктивных операций в будущем.
Существует три вида таких операций:
- Восстановление целостности и замещение поврежденных структур
- Ампутация пальцев
- Реконструкция искалеченной руки.
1. Отсроченные операции:
- Кожа. При дефектах кожи большого размера или разрывах кожи производится ее пересадка или формирование кожного лоскута. При операциях на коже кисти всегда учитывается конфигурация складок. Для коррекции контрактур производится Z-образная пластика, пересадка кожи, пластика местными тканями, тканями данной области или пластика свободным доступом. Для восстановления на ладонной поверхности чувствительности, например на кончике большого пальца или указательного пальца, где она имеет большое значение, необходимо также обеспечить трофику и иннервацию пересаженных тканей.
Предпочтение отдается послойному кожному трансплантату. Забор большого участка кожи производится с внутренней поверхности верхней конечности без ущерба для внешнего вида. Более крупные фрагменты кожи пересаживаются из паховой области или живота. Следует иметь ввиду, что кожные трансплантаты не фиксируются при наличии костных или сухожильных дефектов.
- Сухожилия. Противопоказаниями для первичного ушивания сухожилия служат контаминация раны, длительный промежуток времени после ранения, обширные кожные дефекты, также операция не выполняется при отсутствии необходимого оборудования. В таком случае показана отсроченная операция или пересадка сухожилия.
При позднем осмотре травма сухожилия глубоких мышц без повреждения сухожилия поверхностных наблюдается сгибательная деформация всего пальца. Операция по пересадке сухожилия может усугубить ситуацию и привести к прогрессириванию ригидости. Если работа или виды деятельности пациента не требуют обязательной подвижности дистальной фаланги пальца рекомендовано провести тенодез дистального межфалангового сустава.
При сочетанном повреждении сухожилий глубоких и поверхностных мышц из-за сильного смещения единственно возможным хирургическим методом лечения остается пересадка сухожилий. В послеоперационном периоде рекомендуется обеспечить пассивную подвижность пальца.
Если это позволяет состояние сухожилий и отсутствуют спайки, выполняется иссечение сухожильного влагалища и пересадка аллотрансплантата (от длинной ладонной, подошвенной мышцы или пальца ноги). Послеоперационная реабилитация проходит аналогично реабилитации после одноэтапных операций.
Если имеются сильные дефекты сухожилий, обширные кожные раны, ограничение пассивных движений или повреждение сухожильного влагалища показана двухэтапная операция. Первым этапом производят иссечение сухожилия и реконструкцию капсуло-сухожильного комплекса вместе с удерживателем разгибателей или сухожилием. Силастическая прокладка подшивается к дистальной культе сухожилия глубокого сгибателя и свободно выводится к проксимальному краю кисти или нижней трети предплечья. Для сохранения пассивной подвижности рекомендуется специальная реабилитация. В области прокладки формируется гладкая плоская поверхность. Через три месяца производится удаление прокладки и подшивание сухожильного трансплантата (от длинной ладонной, подошвенной мышцы или пальца ноги) к влагалищу проксимального и дистального конца сухожилия. Реабилитация проводится аналогично одноэтапным операциям.
В некоторых случаях показан тенолиз. После ушивания сухожилия сгибателей в зоне II часто наблюдается ограничение подвижности из-за спаек, образованных между сухожилиями и сухожильными влагалищами. Тем не менее, сохраняется некоторая активная подвижность, что свидетельствует о целостности сухожилия, однако недостаточная для полного восстановления функции пальца. Пассивная подвижность после успешного тенолиза обычно не страдает. В ходе операции выполняется аккуратное извлечение сухожилия из сухожильного влагалища. В послеоперационном периоде требуется программа упражнений для профилактики рубцевания и других осложнений.
- Нервы. Неврологический осмотр в условиях длительного интервала времени после травмы проводится очень тщательно. Со временем функциональный результат операции ухудшается в связи с денервацией мышц и их рубцеванием. Если после травмы прошло несколько месяцев предпочтительнее выполнять пересадку сухожилия сразу. После ушивания нерва и иссечения рубцовой ткани необходимо также провести ревизию дистального и проксимального отделов нерва. При сильном натяжении нерва требуется заместительная пластика нерва или применение трубчатых проводников.
- Суставы. В проксимальном межфаланговом суставе чаще всего развивается именно сгибательная контрактура. Выполнение активных и пассивных движений дополняется периодическим статическим или динамическим шинированием. Некоторым пациентам показана хирургическая коррекция (капсулотомия, иссечение ладонного апоневроза и коллатеральных связок). При нестабильности и болезненности в суставе наиболее оптимальной хирургической техникой является артродез.
- Кости. В случае нарушения срастания, особенно с ротацией, требуется специальное лечение. Несрастание встречается редко, однако корректируется только пересадкой костной ткани. После фиксации проксимальной фаланги костной пластиной между сухожилием разгибателей и костью может сформироваться спайка.
После удаления пластины и тенолиза для возращения нормальной подвижности необходимы активные и пассивные движения пальцем.
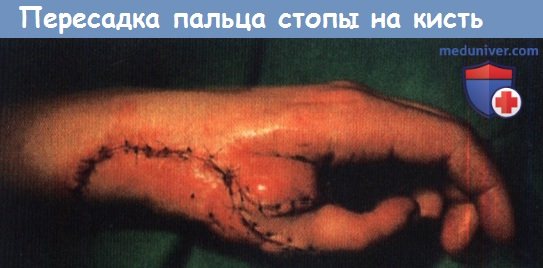
Второй палец стопы был пересажен на кисть после тяжелой дорожно-транспортной травмы.
2. Ампутация при ожоге и отморожении. Показания. Ампутация производится только при длительно незаживающей ране или хронической боли, а также при наличии моторных и неврологических осложнений, технической невозможности выполнить операцию или экономической нецелесообразности.
Техника. Основные задачи ампутации заключаются в сохранении мобильности фаланг пальцев и формировании культи, покрытой здоровыми тканями. Операцию лучше всего выполнять перемещаемым или питаемым лоскутом, также возможно укорочение фаланги пальцев (так называемая терминализация). Кроме того, применяется межпальцевой лоскут, который технически просто формируется и обеспечивает хорошую кожную регенерацию, однако имеет недостаток в связи с возможным развитием сгибательной контрактуры и нарушением чувствительности в здоровом пальце. Окончательное решение о выборе хирургической техники зависит от индивидуальных особенностей пациента и навыков хирурга.
При ампутации большого пальца желательно максимально сохранить длину пальца; даже в случае развития ригидности или деформации следует стремиться максимально сохранить палец.
При ампутации среднего и безымянного пальцев следует избегать пересечения на уровне межфалангового сустава, так как это ведет к нежелательному косметическому дефекту, который приведет к постоянному выпадению мелких предметов из кисти. При сохранении проксимальной фаланги страдает только внешний вид пальца, его функция остается приемлемой. Ни в коем случае нельзя прошивать сухожилия разгибателей с сухожилиями сгибателей, так как это будет ограничивать их подвижность и сгибание пальцев в полном объеме (эффект Квадрига). При ампутации средней фаланги дистальнее точки крепления сухожилия поверхностного сгибателя пальцев, мышечная тяга глубокого сгибателя сохраняется,но смещается в сторону червеобразных мышц, что приводит к преобладанию разгибания над сгибанием. Для устранения дисбаланса в работе мышц производится подшивание культи поверхностного сгибателя к сухожильному влагалищу или разделение червеобразных мышц.
При повреждении пальца проксимальнее этого уровня ампутация происходит на уровне пястной кости, что приводит к сильным косметическим и функциональным дефектам. После такой ампутации среднего пальца происходит смещение указательного пальца, которое корректируется путем разделения прилежащей пястной кости и переноса ее к культе пястной кости среднего пальца.
3. Поздняя реконструкция кисти после ожога или отморожения. Лечение тяжелых многооскольчатых переломов кисти требует высочайшей квалификации хирурга. В случае редких тяжелейших травм могут выполняться сложные реконструктивные операции. При потере всех пальцев, кроме большого, может выполняться реконструкция одного пальца из кортикальной пластинки, покрытой трубчатым лоскутом; альтернативной техникой может быть выполнение микрохирургической пересадки второго пальца стопы. Полную ампутацию большого пальца позволяет компенсировать оперативная техника ротации одного пальца для противопоставления другим, пересадка пальца стопы или остеопластическая реконструкция (трансплантат костной пластинки окруженный кожным лоскутом).
- Читать далее "Механизмы травм позвоночника"
Оглавление темы "Травмы позвоночника.":
