Операция при остроконечных кондиломах вульвы: техника, этапы
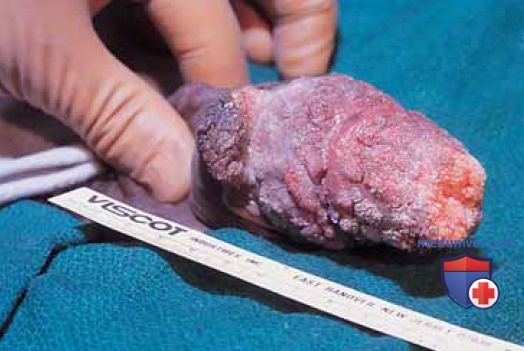
Это очень распространенное вирусное венерическое заболевание, вызываемое папилломавирусом человека типов 6 и 11. Эти типы вируса имеют низкий злокачественный потенциал, тем не менее перед вмешательством следует выполнить биопсию и гистологическое исследование нескольких кондиломатозных очагов.
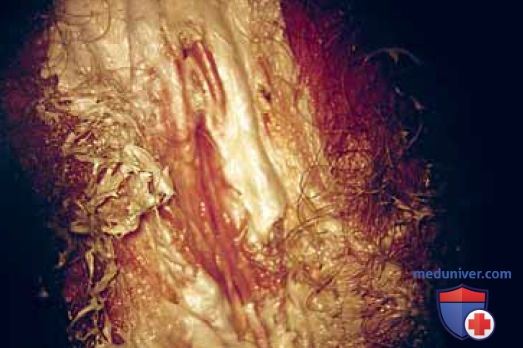
В случаях умеренно выраженного патологического процесса можно предпринять пробное местное консервативное лечение. Отсутствие эффекта от терапии служит показанием к хирургическому лечению. Распространенные кондломы обычно не поддаются ни местной, ни системной консервативной терапии интерфероном (рис. 34).



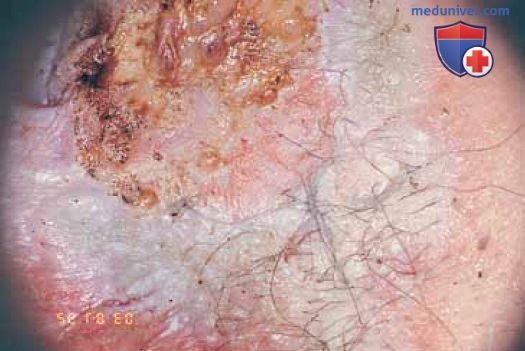
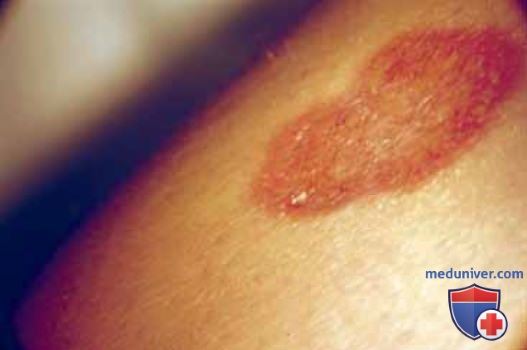
Инъекции интерферона в область поражения эффективны в отношении заболевания минимальной степени распространения, но нецелесообразны при умеренном и распространенном процессе. Следует определить уровень хорионического гонадотропина в сыворотке крови, чтобы исключить беременность, а также выполнить анализы на наличие других инфекций, передаваемых половым путем (ВИЧ, сифилис, гонорея, хламидиоз) (рис. 35, 36) и при положительных результатах обследования провести соответствующее лечение.
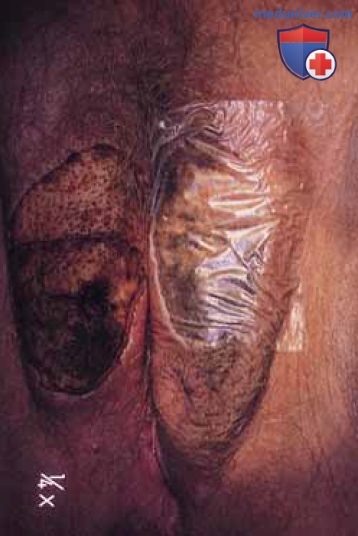
Следует помнить, что широкие кондиломы или карцинома вульвы могут быть ошибочно приняты за остроконечные кондиломы. Хирург должен соблюдать меры безопасности в отношении возможного заражения через пар, кровь или другие жидкости. Предпочтительным методом лечения распространенных остроконечных кондилом считается выпаривание углекислотным лазером (СО2-лазером) с последующим системным введением интерферона-альфа: 1 млн единиц интерферона вводят подкожно 3 раза в неделю (рис. 37).
Пациентку помещают в положение литотомии, операционное поле обрабатывают антисептиком и отграничивают стерильным бельем (рис. 38 А, Б). Лазер соединяют с операционным микроскопом; при выполнении процедуры используют микроманипулятор. Мощность излучения устанавливают между 20 и 60 Вт. На деревянном шпателе регулируют пятно лазерного луча до диаметра 2-3 мм. Линзу объектива микроскопа соединяют с линзой лазера на фокусном расстоянии 300 мм.
Сначала мощность уменьшают до 20 Вт (плотность мощности составляет 500 Вт/см2) и выполняют намечающий разрез вокруг области, подлежащей выпариванию. Все очаги и кожу вокруг них выпаривают до уровня окружающей здоровой кожи (рис. 38 В, Г). Поле шириной 2-3 мм обрабатывают лазером низкой мощности 5-10 Вт до достижения эффекта легкой коагуляции эпителия (рис. 39).
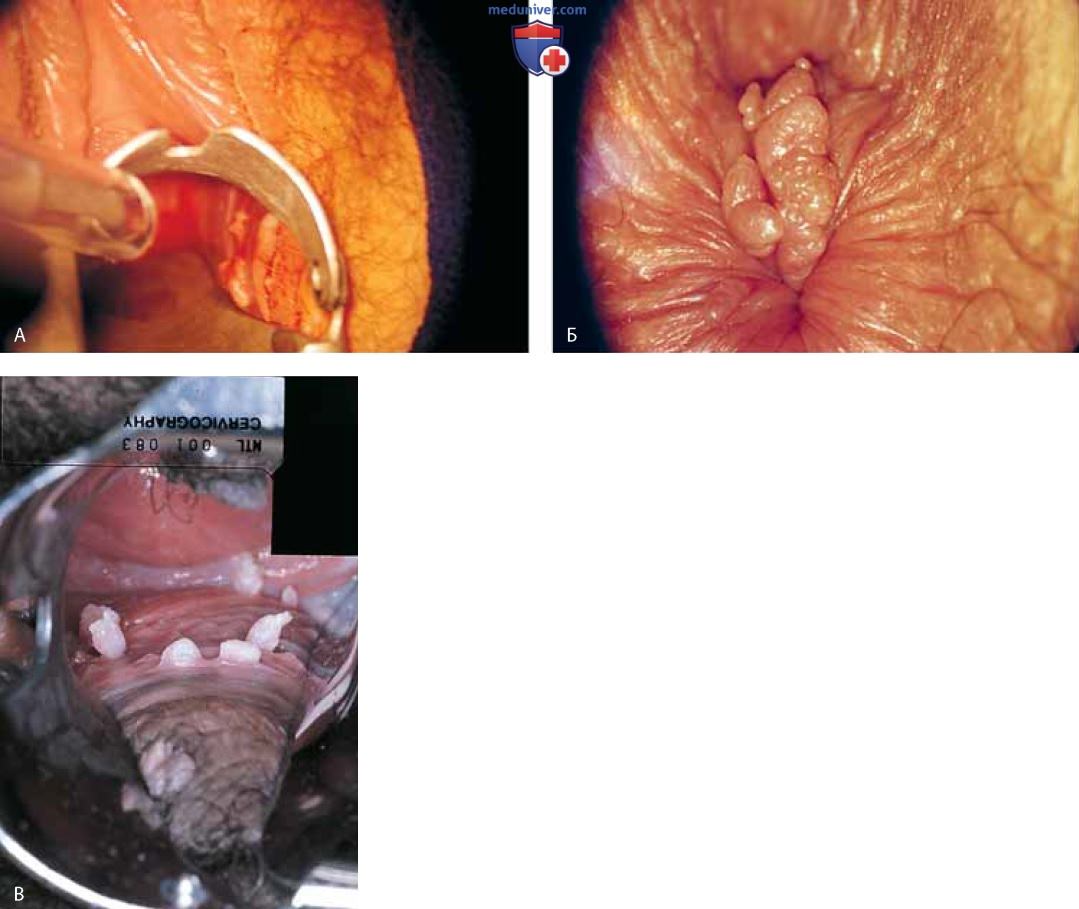


С помощью лазерного зеркала с присоединенным эвакуатором дыма исследуют влагалище и шейку матки для обнаружения и удаления кондилом путем точечного выпаривания (рис. 40 А). Узкое лазерное зеркало вводят в анус для выявления анальных очагов (рис. 40 Б). Их также выпаривают лазером мощностью 20 Вт (рис. 40 В). После завершения выпаривания частички угля смывают стерильной водой и рану покрывают кремом «Сильвадин» (рис. 41).
Тщательно исследуют другие области кожи (рис. 42). В послеоперационном периоде пациентке рекомендуют принимать солевые ванны и наносить крем «Сильвадин» 3 раза в день (рис. 43). Пациентку периодически осматривают, чтобы убедиться, что рана чистая и заживление происходит надлежащим образом.
Если влагалище было вовлечено в патологический процесс, в послеоперационном периоде в него вводят крем с клиндамицином («Клеоцин») (рис. 44). В некоторых случаях для улучшения процесса заживления и уменьшения послеоперационной боли можно использовать уретановые повязки (рис. 45).
- Читать далее "Инъекции спирта в вульву при зуде: техника, этапы"
Редактор: Искандер Милевски. Дата публикации: 9.2.2023

