Современное лечение дерматомиозита (местное, системное)
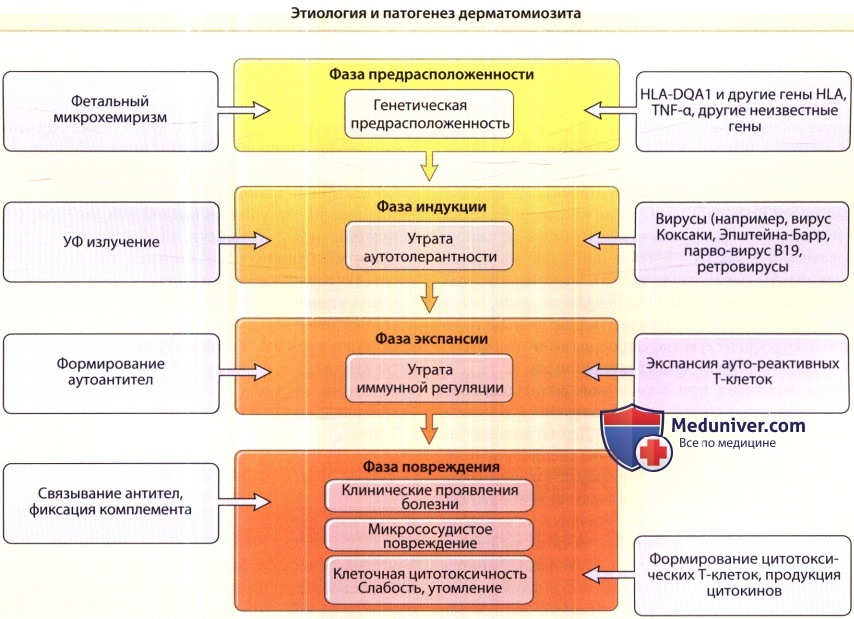
Целями лечения дерматомиозита (ДМ) являются приостановка воспалительного процесса в коже и мышцах, а также достижение клинической ремиссии. Улучшение клинических и лабораторных показателей при заболевании необходимо методично отслеживать на протяжении всего курса терапии. Индекс CDASI (The Cutaneous Dermatomyositis Disease Area and Severity Index) считается инструменом, пригодным для оценки динамики кожных проявлений на протяжении курса лечения.
Лечение пациентов с амиопатическим дерматомиозитом отличается от лечения классического дерматомиозита только отсутствием необходимости терапии симптоматического воспалительного миозита. Кожные проявления классического дерматомиозита и амиопатического дерматомиозита одинаково отвечают на интенсивную системную иммуносупрессивную терапию; однако такое лечение трудно оправдать в случаях амиопатического дерматомиозита, когда результат могут давать неиммуносупрессивные местные и системные средства.
а) Местное лечение дерматомиозита. Пациенты как с классическим, так и с амиопатическим дерматомиозитом должны избегать избыточного пребывания на солнце и использовать широкий спектр эффективных солнцезащитных средств. Широкое обсуждение практической и теоретической фотозащиты и местного лечения аутоиммунных кожных заболеваний соединительной ткани, таких как дерматомиозит, представлено в других источниках. Необходимо принять меры, чтобы предотвратить развитие недостаточности витамина D.
Местные глюкокортикоиоды (I и II классов) могут подавлять кожное воспаление и зуд, такие средства можно безопасно использовать в течение длительного времени при циклическом введении (две недели ежедневного лечения чередуются с двумя неделями перерыва). Однако при монотерапии эти средства не могут полностью подавить кожную активность дерматомиозита. Ежедневное использование лекарственного шампуня с последующей аппликацией местных глюкокортикоидов (I и II классов) в форме раствора, геля, спрея или пены на пораженные области может привести к облегчению кожного зуда волосистой части кожи головы.
Особенно в пожилом возрасте часто развивается ксероз и, при лечении зуда, часто испытываемого пациентами с дерматомиозитом, важен эффективный баланс увлажнения. Кратковременное облегчение могут дать местные противозудные средства, такие как комбинация ментола/фенола/камфоры, прамоксина и доксепина.
Для косметического лечения остаточных пойкилодермических кожных изменений, которые появляются как последствие активного кожного дерматомиозита, рекомендуется терапия импульсным лазером на красителе.
б) Системное лечение дерматомиозита. Если возможна неиммуносупрессивная системная терапия, она должна быть максимально расширена. Неседативные и седативные антигистаминные средства могут быть использованы по необходимости в течение дня. Доксепин, трициклический антидепрессант, является мощным антигистаминовым блокатором Н1-и Н2-рецепторов. Если он дается перед сном в дозе от 10 до 50 мг, титрованной в зависимости от степени сонливости, на следующее утро этот антигистаминный препарат длительного действия может снизить зуд и уменьшить расчесывание, которое часто происходит во время сна. Также может быть эффективно добавление циметидина 200-400 мг четыре раза в день вследствие его способности блокировать гистаминовые Н2-рецепторы.
Для лечения неустраняемого зуда или ощущения жжения с соответствующей осторожностью может быть использован налтрексон внутрь и миртазапин.
1. Противомалярийные препараты. Для лечения кожной болезни при дерматомиозите может быть использован гидроксихлорохина сульфат (6 мг/кг, два раза в день). Некоторые опытные врачи сообщали, что у пациентов с дерматомиозитом реакции гиперчувствительности к гидроксихлорохину наблюдается чаще, чем в других группах пациентов.
У некоторых пациентов с дерматомиозитом более эффективна комбинация гидроксихлорохина и хинакрина (100 мг/сутки) или хлорохина (3,5 мг/кг/сутки) и хинакрина (100 мг/сутки), чем использование только гидроксихлорохина. Однако даже комбинация противомалярийных средств не позволит адекватно контролировать кожные симптомы многих пациентов с дерматомиозитом. Должны быть предприняты меры предосторожности, чтобы снизить риск ретинальной токсичности при приеме гидроксихлорохина или хлорохина и гематологической токсичности при приеме кинакрина. Если допустима экстраполяция опыта, полученного у пациентов с кожной красной волчанкой, у курящих пациентов с дерматомиозитом эффективность противомалярийной терапии может быть ниже, чем у некурящих. В редких случаях противомалярийные средства могут вносить вклад в мышечную слабость, вызывая токсическую васкулярную миопатию.
Другие неиммуносупрессивные системные средства, которые показали свою эффективность при кожном дерматомиозите, включают дапсон и антиэстрогены.
2. Глюкокортикоиды. Глюкокортикоиды при системном введении остаются традиционным средством первого ряда при классическом дерматомиозите. Раннее лечение системными глюкокортикоидами связано с более благоприятным общим прогнозом. Взрослым преднизон (преднизолон для тех, у кого снижена функция печени) назначается внутрь дробными дозами от 1,0 до 1,5 мг/кг/сутки, в то время как для детей дозировка составляет 1-2 мг/кг/сутки. Ожидаемыми результатами лечения являются значительное восстановление мышечной силы, нормализация уровня мышечных ферментов и уменьшение кожного воспаления. В большинстве случаев требуется от одного до трех месяцев лечения полной дозой преднизона. Когда симптомы улучшаются, доза может быть объединена из дробной дозы в однократную суточную дозу, принимаемую по утрам для уменьшения риска развития недостаточности надпочечников и других побочных эффектов глюкокортикоидов.
Затем доза глюкокортикоидов может быть постепенно снижена. Для снижения вероятности рецидива лечение должно продолжаться на протяжении 12-24 месяцев. Необходимо с самого начала уделить внимание профилактике побочных эффектов длительного применения системных глюкокортикоидов, таких как остеопороз. Потеря кальция костной тканью начинается в первые три месяца после начала системной кортикостероидной терапии.
У пациентов с острым течением болезни может быть использована внутривенная пульс терапия метилпреднизолоном. Этот подход становится все более популярным при лечении ювенильного дерматомиозита. Введение глюкокортикоидов через день обычно не дает адекватного облегчения в течение активных фаз болезни. У некоторых пациентов кожные очаги при дерматомиозите могут быть устойчивы к длительному лечению высокими дозами глюкокортикоидов. У других пациентов после полного подавления мышечной болезни с помощью системной иммуносупрессивной терапии рецидивы активности заболевания проявляются только на коже.
Системные глюкокортикоиды и другие системные иммуносупрессивные средства у пациентов с амиопатическим дерматомиозитом могут быть использованы для подавления активности кожной болезни, лишающей трудоспособности. Однако остается определить, может ли раннее агрессивное иммуносупрессивное лечение амиопатического дерматомиозита предотвратить последующее развитие клинически значимого миозита.
Приблизительно у 25% пациентов с классическим дерматомиозитом в течении первых двух месяцев лечение системными глюкокортикоидами недостаточно эффективно. В этих условиях у пациентов, которые не могут переносить побочные эффекты длительного применения высоких доз глюкокортикоидов, могут быть использованы азатиоприн (2-3 мг/кг/сутки), циклофосфамид (1-2 мг/кг/сутки), метотрексат (7,5-50 мг/нед.), хлорамбуцил (2-6 мг/сутки), циклоспорин (3-5 мг/кг/сутки) и микофенолат (1-3 г/сутки).
3. Метотрексат, циклоспорин и циклофосфамид. Метотрексат (7,5-25,0 мг) один раз в неделю внутрь успешно применялся при лечении пациентов с классическим дерматомиозитом и некоторых пациентов с первичными кожными проявлениями дерматомиозита. Более высокие дозы могут вводиться подкожно или внутривенно; введение внутримышечным путем может вызвать ложное увеличение уровня мышечных ферментов. Описаны хорошие результаты лечения циклоспорином, и циклофосфамидом тяжелых осложнений интерстициальной болезни легких у пациентов с амиопатическим дерматомиозитом, особенно если терапия была начата до развития выраженной дыхательной недостаточности. У детей в случаях, когда системные глюкокортикоиды не могут дать удовлетворительный результат лечения, традиционно применяется циклофосфамид (2-4 мг/кг/сутки) перорально. Определенные успехи были достигнуты при применении мофетила микофенолата в трудно поддающихся терапии случаях дерматомиозита (ДМ).
Также появились первые данные об его успешном использовании на фоне интерстициальных заболеваний легких. В таких условиях и у детей, и у взрослых применяется внутривенная терапия высокими дозами γ-глобулина, которая имеет преимущество низкой токсичности. Плазмаферез и лейкаферез, вероятно, имеют небольшую дополнительную ценность при лечении идиопатических воспалительных дерматомиопатий.
4. Анти-TNF-α и другие иммунобиологические агенты. Основанная на экспериментальных данных, показывающих участие TNF-α в патогенезе мышечного воспаления при классическом дерматомиозите, терапия препаратами анти-TNF-α была эмпирически использована для лечения как мышечных, так и кожных проявлений дерматомиозита. В небольшом числе случаев тяжелого, устойчивого к лечению дерматомиозита была отмечена эффективность этанерцепта или инфликсимаба (Ремикейд). Для определения эффективности этих препаратов необходимо больше систематических исследований. Такое лечение должно применяться с осторожностью из-за его возможного влияния на другие звенья системного аутоиммунитета (например, СКВ). Кроме того, появились отдельные сообщения, показывающие эффективность применения эфализумаба, ингибитора Т-клеточной ко-стимуляции, и ритуксимаба, угнетающего В-клетки памяти, у пациентов с устойчивым к лечению дерматомиозитом.
В-клетки также вовлечены в патофизиологию дерматомиозита. Исследования терапии ритуксимабом (CD20 истощающие В-клетки антитела) показало обнадеживающие результаты у пациентов с заболеванием, плохо поддающимся лечению другими препаратами.
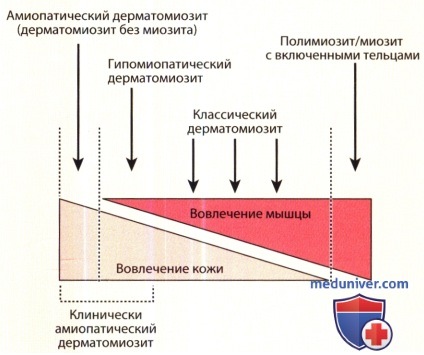
и мышечными проявлениями идиопатических воспалительных дерматомиопатий,
включая нозологические единицы спектра болезни.
в) Лечение амиопатического дерматомиозита. Современные подходы к лечению взрослых и детей с амиопатическим дерматомиозитом основаны на наблюдениях за отдельными случаями или на небольших сериях случаев. Один из подходов заключался в том, чтобы лечить пациентов с амиопатическим дерматомиозитом системными глюкокортикоидами с самого начала заболевания в надежде на то, что прогрессия до системного заболевания может быть задержана или предотвращена.
Этот подход поддерживается исследованиями пациентов с классическим дерматомиозитом детей и взрослых, которые выявили, что ранняя системная иммуносупрессивная терапия может уменьшить продолжительную нетрудоспособность вследствие мышечной дисфункции и осложнений, таких как кальцификация. Однако в подавляющем большинстве статей, опубликованных в настоящее время, описывается более консервативный подход к лечению амиопатического дерматомиозита, обоснованный данными о пациентах с амиопатическим дерматомиозитом, наблюдавшихся в течение 10-28 лет и дольше без каких-либо признаков активности болезни или поражения других областей кроме кожи.
Пока не подтверждено, что у взрослых пациентов с амиопатическим дерматомиозитом нет значительно увеличенного риска развития злокачественной опухоли внутренних органов, они должны оцениваться по этому осложнению аналогично пациентам с классическим дерматомиозитом. Так как нет сообщений о том, что злокачественные опухоли внутренних органов связаны с ювенильным классическим или амиопатическим дерматомиозитом, можно допускать, что стандартное обследование на злокачественные новообразования в этой популяции не показано.
г) Список литературы:
1. Sontheimer RD et al: Dermatomyositis. In: Cutaneous Manifestations of Rheumatic Diseases, 2nd edition, edited by RD Sontheimer, TT Provost. Baltimore, Williams & Wilkins, 2004, p. 65.
2. Pachman LM et al: TNFalpha-308A allele in juvenile dermatomyositis: Association with increased production of tumor necrosis factor alpha, disease duration, and pathologic calcifications. Arthritis Rheum 43:2368,2000.
3. Geranii P et al: A systematic review of adult-onset clinically-amyopathic dermatomyositis: A missing link in the spectrum of the idiopathic inflammatory myopathies. J Am Acad Dermatol 54:597,2006.
4. Peloro TM et al: Juvenile dermatomyositis: A retrospective review of a 30-year experience. J Am Acad Dermatol 45:28,2001.
5. Sato S et al: Autoantibodies to a 140-kd polypeptide, CADM-140, in Japanese patients with clinically amyopathic dermatomyositis. Arthritis Rheum 52:1571, 2005.
6. Wenzel J et al: Type I interferon-associated skin recruitment of CXCR3+ lymphocytes in dermatomyositis. Clin Exp Dermatol 31:576,2006.
7. Hundley JL et al: Cutaneous symptoms of Dermatomyositis significantly impact patients’ quality of life. J Am Acad Dermatol 54:217,2006.
8. Fall N et al: Association between lack of angiogenic response in muscle tissue and high expression of angiostatic ELR-negative CXC chemokines in patients with juvenile dermatomyositis: Possible link to vasculopathy. Arthritis Rheum 52:3175, 2005.
9. Sigurgeirsson В et al: Risk of cancer in patients with dermatomyositis or polymyositis. A population-based study. N Engl J Med. 326:363,1992.
10. Levine TD: Rituximab in the treatment of dermatomyositis: An open-label pilot study. Arthritis Rheum 52:601, 2005.
11. Noss EH, Hausner-Sypek DL, Weinblatt ME: Rituximab as therapy for refractory polymyositis and dermatomyositism. J Rheumatol 33:1021,2006.
12. Plamondon S, Dent PB: Juvenile amyopathic dermatomyositis: Results of a case finding descriptive survey. J Rheumatol 27:2031, 2000.
- Вернуться в оглавление раздела "дерматология"
Редактор: Искандер Милевски. Дата публикации: 11.2.2019

