Ревматическая лихорадка: причины, клиника, диагностика, лечение
Острая ревматическая лихорадка — это отдаленное последствие инфекции ротоглотки β-гемолитическим стрептококком группы А. Это воспалительное заболевание, которое может поражать сердце, суставы, центральную нервную систему, кожу и подкожную жировую клетчатку. Не существует специфичных диагностических тестов, и это в большей степени клинический диагноз, основанный на определенных критериях. Усиленное лечение лежащей в основе инфекции приводит к предотвращению ревматической лихорадки.
а) Эпидемиология. Острая ревматическая лихорадка — это редкое заболевание, наиболее часто встречающееся у детей 5-15 лет, перенесших тяжелую тонзиллофарингеальную инфекцию. Однако это заболевание описано у пациентов всех возрастов и при асимптоматическом течении. Заболеваемость ревматической лихорадкой стремительно упала после 1950 г., когда болезнь стали широко распознавать и лечить пенициллином.
Заболевание практически искоренено в развитых странах, но остается серьезной проблемой здравоохранения в развивающихся странах. В настоящее время средняя заболеваемость в большинстве развитых стран составляет менее 5 на 100000 населения. Уровень заболеваемости от 72 до 150 на 100000 был описан в странах со значительно менее благополучным в финансовом плане населением, где могут играть роль перенаселенность и более слабая общественная гигиена.
По оценкам Всемирной Организации Здравоохранения, во всем мире 15,6 млн. человек болеют ревматической болезнью сердца, и 233000 человек ежегодно умирают либо от ревматической болезни сердца, либо от острой почечной недостаточности, возникшей в результате осложненной инфекции β-гемолитическим стрептококком группы А.
б) Патогенез. Точные механизмы, благодаря которым острая ревматическая лихорадка возникает вследствие инфекции стрептококками группы А, не ясны, но считается, что в основе этого процесса лежит чрезмерный иммунный ответ на инфекцию. Некоторые штаммы стрептококка более склонны вызывать острую ревматическую лихорадку, чем другие. Например, фарингеальные штаммы более склонны вызывать острую ревматическую лихорадку, чем внефарингеальные штаммы, вызывающие импетиго и флегмону. Молекулярная мимикрия также вовлечена в этиологию острой ревматической лихорадки. М-белок по структуре похож на сердечный миозин. Исследования показали, что у крыс, иммунизованных стрептококковым протеином М, развивался миокардит.
Однако странно, что заболеваемость и смертность от болезни клапанов при ревматической лихорадке выше, чем от острого кардита. Семейные случаи заболевания и связь с HLA-DR4 и -DR2 с острой ревматической лихорадкой у европеоидов и афроамериканцев показывает, что свойства организма хозяина также влияют на индивидуальную предрасположенность к развитию болезни.

в) Клиника ревматической лихорадки. Клиническая картина острой ревматической лихорадки варьирует в широких пределах и хорошо определена в критериях Джонса, используемых для облегчения диагностики болезни. Согласно этим критериям, обновленным в 1992 г., выделяют пять основных характерных проявления: (1) полиартрит, (2) кардит, (3) хорею, (4) подкожные узелки и (5) ревматическую эритему. Неспецифические признаки системного воспаления рассмотрены в малых критериях и представлены артралгией, лихорадкой, повышением белков острой фазы и увеличенным интервалом P-R на эхокардиограмме.
Диагноз основывается на двух больших и одном малом критерии при наличии доказательств предшествующей инфекции Streptococcus группы А. Однако если наблюдается хорея и кардит, для постановки диагноза подтверждение предшествующей стрептококковой инфекции не требуется. Очевидно то, что следует пересмотреть критерии Джонса, особенно в эндемичных районах. Они могли бы включать моноартрит, субклинический кардит и субфебрилитет (>37,5), исключая важную подгруппу пациентов, у которых развиваются сердечные осложнения, но которые не подходят под стандартные критерии Джонса.
Ревматический кардит обычно представлен эндокардитом, миокардитом и перикардитом и почти всегда сопровождается шумом либо митральной, либо аортальной регургитации. Если развился кардит, он обычно проявляется в первые три недели болезни. Было много споров о пользе применения Эхо-КГ для диагностики ревматической болезни сердца без клинического проявления шумов сердца; однако пока его рутинное применение не рекомендуется. Его использование принято у пациентов с полиартритом, когда другие диагностические критерии еще не подтверждены, и при неразличимых сердечных шумах.
Мигрирующий полиартрит может поражать любые суставы, но наиболее часто вовлекаются крупные суставы. Раннее назначение противовоспалительных препаратов облегчает симптомы артрита и поэтому может их маскировать. Кроме того, запутать картину могут постстрептококковые реактивные артриты. Диагноз хореи полностью основан на клинических признаках, которые включают кратковременную локальную мышечную слабость, эмоциональную лабильность, изменение личности и беспорядочные клонические нецеленаправленные движения. Хорея не развивается у взрослых мужчин.
Кожные проявления острой ревматической лихорадки типичны, но встречаются редко. Подкожные узелки мелкие, безболезненные и локализованы над костными выступами и сухожильными влагалищами. Обычно они мельче, более дискретные и менее устойчивые, чем ревматические узелки, и чаще наблюдаются у детей с затяжным активным кардитом, нежели на ранних стадиях ревматической лихорадки. Эти узелки гистологически похожи на узлы Ашоффа, наблюдаемые в сердце. Обычно кожные элементы существуют 1-2 недели и спонтанно разрешаются.
Ревматическая эритема начинается с эритематозных пятен или папул, расширяющихся кнаружи, в то время как кожа в центре элемента становится видимо здоровой. Края розовые, ползучие, не уплотнены и при давлении на кожу приобретают бледную окраску. Пациенты часто не знают об их существовании. Гистологическая картина представлена скудным поверхностным периваскулярным инфильтратом из лимфоцитов и нейтрофилов.
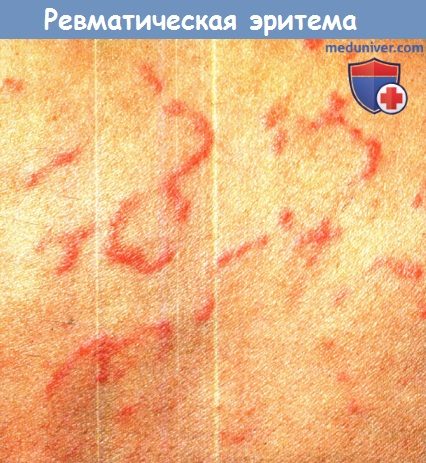
Увеличивающиеся и меняющие очертания кратковременные кольцевидные и полициклические морфологические элементы.
г) Лечение ревматической лихорадки. Лечение направлено на эрадикацию стрептококков группы А из ротоглотки. Антибиотик пенициллин является препаратом выбора, он недорогой, его можно принимать внутрь или вводить внутримышечно. Прием препарата внутрь должен продолжаться минимум 10 дней. Пациенты с аллергией на пенициллин могут получать терапию цефалоспоринами или макролидами. Из-за высокой частоты рецидивов у ранее болевших людей рекомендована антибиотикопрофилактика, особенно в эндемичных областях.
Острый воспалительный процесс повсеместно лечится симптоматически, включая постельный режим во время ранней фазы синдрома. Противовоспалительная терапия, включающая салицилаты и нестероидные противовоспалительные средства, эффективна при лечении артрита, лихорадки и артралгии. Однако эффективность монотерапии салицилатами в снижении заболеваемости ревматической болезнью сердца после острой ревматической лихорадки не показана. Считается, что кортикостероиды эффективны при лечении кардита, хотя это никогда не было показано в рандомизированных контролируемых исследованиях.
Наконец, исследовались иммуноглобулины для внутривенного введения, но их эффективность не показана. Примерно у 80% пациентов, подходящих под критерии заболевания, наблюдается спонтанное выздоровление.
Видео этиология, патогенез ревматоидного артрита
- Рекомендуем далее ознакомиться со статьей "Подагра: причины, клиника, диагностика, лечение"
Редактор: Искандер Милевски. Дата публикации: 15.2.2019

