Паранеопластический акрокератоз Базекс: причины, клиника, диагностика, лечение
Паранеопластический акрокератоз Базекс - краткий обзор:
- Распространение кожных поражений является симметричным; они обычно локализуются на завитках ушных раковин, носу, щеках, пальцах и ногтях.
- Из неспецифического дерматита и паронихий патологические элементы развиваются в воспалительные бляшки, акральную кератодермию и изменения ногтевых пластинок.
- Кожные поражения часто предшествуют выявлению злокачественной опухоли внутренних органов.
- Наиболее распространены злокачественные опухоли в верхних отделах респираторного и желудочно-кишечного трактов.
а) Эпидемиология. Базекс установил взаимосвязь между этой специфически распространенной папулосквамозной сыпью и лежащим в ее основе злокачественным новообразованием. В действительности, он рассматривал характерную клиническую картину как патогномоничный признак злокачественного поражения внутренних органов. В медицинской литературе описано более 100 случаев. Типичный пациент — мужчина в возрасте старше 40 лет.
Паранеопластический акрокератоз не связан с синдромом Базекса-Дюпре-Кристоля, который представляет собой генодерматоз, характеризующийся врожденным гипотрихозом, фолликулярной атрофодермией и плоскоклеточным раком, возникающем в раннем возрасте.
б) Этиология и патогенез. Механизм, по которому возникает эта характерная сыпь, до сих пор обсуждается. Согласно одной теории, антитела, возникающие против опухоли, перекрестно реагируют на антигены кератиноцитов или базальной мембраны (сходные с наблюдаемыми при паранеопластическом буллезном пемфигоиде). В других теориях рассматривается Т-клеточный опосредованный ответ на опухолеподобные антигены в эпидермисе или избыточную экспрессию аутокринных факторов роста опухолью, что приводит к эпидермальной гиперплазии.
К другим предположительным факторам этиопатогенеза относятся низкие уровни витамина А и цинка в сыворотке.
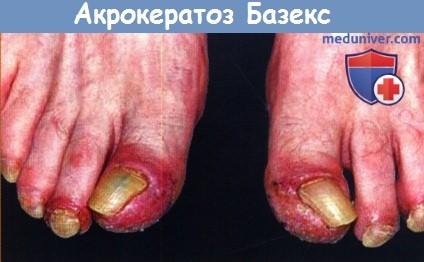
в) Клиническая картина. Название «паранеопластический акрокератоз» точно описывает состояние, так как характерные патологические элементы располагаются акрально и представлены гиперкератозом. Бляшки обычно эритематозные вплоть до фиолетового оттенка с чешуйчатым шелушением. Почти у всех пациентов в течение болезни отмечаются патологические элементы, поражающие уши и ногти.
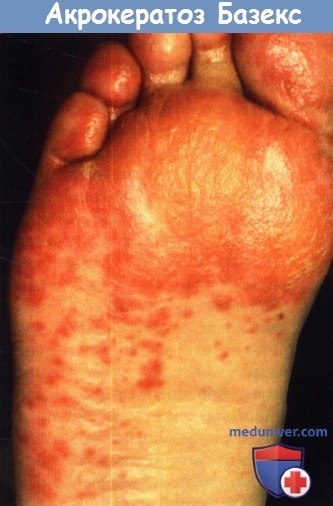
Почти у 2/3 пациентов будет выявляться поражение носа и пальцев рук, а более чем у половины отмечается поражение кистей и стоп, в частности ладонной и подошвенной поверхностей. Другие клинические находки включают гиперпигментацию и волдыри, наиболее распространенные на конечностях.
Три стадии кожных поражений соответствуют росту и диссиминированию первичной опухоли. На первой стадии обычно развивается симметричное поражение ушных раковин, носа и пальцев рук и ног. Ранние элементы представляют собой макулярные поражения и не имеют четких границ, напоминая неспецифический дерматит. Помимо чешуйчатого шелушения, они могут иметь корочки. Сыпь обычно не сопровождается жалобами, однако существенный дискомфорт может вызывать зуд. Первым признаком поражения ногтей является паронихия. В большинстве случаев опухоль, лежащая в основе данных проявлений, на этой стадии латентна и остается таковой в среднем в течение 11 месяцев.
Во время второй стадии начинают проявляться симптомы опухоли вследствие местного растяжения тканей или распространения метастазов, и кожные высыпания становятся более обширными. На щеках отмечается образование типичных шелушащихся или покрытых корочками бляшек от красного до пурпурного цвета. На ладонях и подошвах развивается кератодермия, которая обычно не затрагивает центральные области, но может приводить к образованию болезненных трещин. К изменениям со стороны ногтевых пластинок относятся пожелтение, утолщение, онихолизис и образование гребней, как горизонтальных, так и вертикальных.
Последняя стадия наблюдается при отсутствии лечения по поводу опухоли или его неэффективности. При этом сохраняются все вышеперечисленные симптомы и начинают появляться папулосквамозные патологические элементы на туловище, локтях, коленях и дорсальных поверхностях кистей и стоп. В редких случаях могут отмечаться везикулы и буллы, чаще всего поражающие кожу пальцев рук, кистей и стоп. Изменения ногтей могут быть достаточно разнообразными, варьируя от типичного утолщения до атрофии и выпадения.
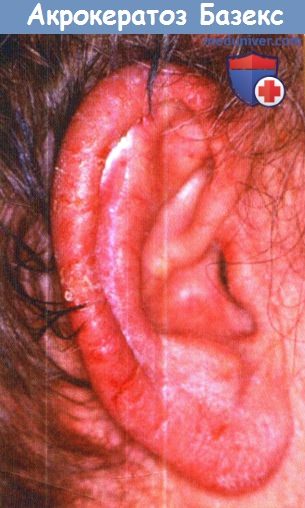
К основным состояниям, с которыми следует проводить дифференциальную диагностику, относится псориаз, особенно его акральные варианты. Отличительным клиническим признаком, который почти всегда определяется при паранеопластическом акрокератозе, является поражение завитков ушных раковин и кончика носа. На коленях и локтях могут развиваться бляшки, но это происходит на поздних стадиях болезни. В типичных случаях акрокератоз Базекса не поддается лечению, в отличие от других заболеваний, рассматриваемых в дифференциально-диагностическом ряду.
Плоскоклеточный рак слизистых оболочек головы и шеи представляет собой наиболее распространенное злокачественное новообразование, ассоциированное с паранеопластическим акрокератозом. Опухоли в ротоглотке или гортани и плоскоклеточные метастазы в шейные лимфатические узлы при латентной первичной злокачественной опухоли составляют более 60% раковых опухолей, сочетанных с синдромом Базекса, и лишь у 7% пациентов страдающих раком синдром Базекса не выявляется. Следующими по частоте развития опухолевых процессов являются легкие и пищевод (15 и 10% соответственно), однако не во всех случаях злокачественный процесс представлен плоскоклеточным раком.
При обследовании должны быть исключены не только типичные сопутствующие злокачественные новообразования, но и редкие случаи опухолей мочеполовой системы или нижних отделов желудочно-кишечного тракта.
Выявляются некоторые псориазиформные черты, в том числе гиперкератоз, паракератоз и поверхностная лимфогистиоцитарная инфильтрация, при этом также отмечаются другие непсориазиформные изменения. К ним относятся вакуольная дегенерация с меланин-содержащими макрофагами в дерме и дискератоз кератиноцитов.

г) Осложнения. При кератодермии подошв и ладоней могут развиваться трещины. При поражении стоп это может приводить к болезненности при передвижении. Встречается вторичное инфицирование. Паронихия обычно бывает болезненной и может значительно ухудшать самочувствие пациента.
д) Прогноз и течение. Полагают, что кожная сыпь исчезает при лечении лежащего в основе злокачественного новообразования и может появляться вновь при рецидиве опухоли. У некоторых пациентов кожные изменения, а еще чаще дистрофия ногтей (гребневание и подногтевой гиперкератоз), могут сохраняться, несмотря (предположительно) на успешную эрадикацию опухоли.
е) Лечение. Адекватная терапия лежащего в основе злокачественного новообразования обычно приводит к улучшению со стороны паранеопластического акрокератоза, а повторное появление сыпи указывает на рецидив опухоли. Кожные изменения в типичных случаях не поддаются стандартным методам лечения гиперкератозных состояний; были описаны несколько методов, специфических для кожного компонента паранеопластического акрокератоза. С переменным успехом применялись ретиноиды. В отдельных сообщениях предполагается эффективность перорального приема псоралена и фототерапии ультрафиолетом А, местной салициловой кислоты и кортикостероидов.
ж) Профилактика. Эффективных методов профилактики, помимо проведения скрининг-обследований на раковые опухоли, соответствующих для каждой возрастной группы, не существует.
- Вернуться в оглавление раздела "дерматология."
Редактор: Искандер Милевски. Дата публикации: 29.1.2019

