Фототоксичность кожи - клиника, диагностика, лечение
I. Клиника фототоксичности кожи:
а) Острая фототоксичность кожи. Острая фототоксичность обычно проявляется в течение часов после воздействия фототоксического вещества и УФ-излучения. Симптомы зависят от дозы препарата и дозы УФ-излучения, но при достаточных дозах пациент жалуется на жжение и покалывание в облученных областях, таких как лоб, нос, воротниковая зона шеи и тыльная поверхность кистей.
В течение нескольких часов после воздействия может появиться эритема и отек; в тяжелых случаях развиваются пузыри и буллы. Не вовлеченными в реакцию остаются защищенные области, такие как носогубные складки, заушные и подподбородочная области и участки, покрытые одеждой. Исключением из такой кинетики является псорален-индуцированная фототоксичность, при которой сначала через 24 часа развивается острая ответная реакция, с максимумом проявления между 48 и 72 часами, что является основной причиной назначения псоралена и УФА (PUVA) фотохемотерапии вне этого периода (48-72 часа).
Фототоксическая реакция обычно разрешается гиперпигментацией различной степени, которая может сохраняться несколько месяцев. При более низких дозах препарата и УФА можно увидеть лишь постепенный загар, без предварительной реакции по типу солнечного ожога.
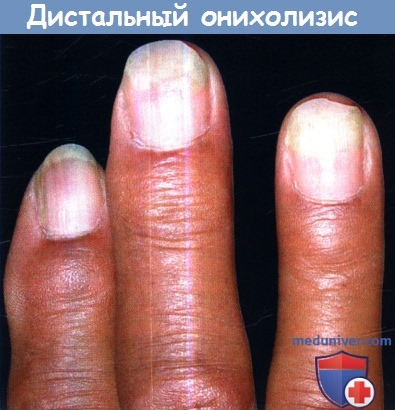
б) Фотоонихолизис. Отделение дистальной части ногтевой пластинки от ногтевого ложа является проявлением острой фототоксичности, с сохранением ногтевой пластинки в виде линзы в фокусе УФ-энергии на ногтевое ложе. Подобная реакция описана на доксициклин и другие тетрациклины, фторхинолоны, псоралены, беноксапрофен, дикалий клоразепат и хинин.
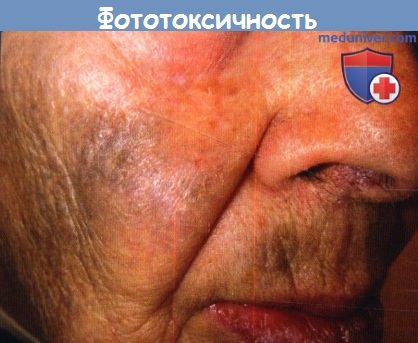
в) Синевато-серая пигментация. Бессимптомная синевато-серая пигментация на открытых солнцу участках ассоциируется с приемом нескольких лекарств. Такой побочный эффект наблюдается у 1-10% пациентов, принимающих амиодарон. Подобные изменения может вызывать хлорпромазин. Трициклические антидепрессанты имипрамин и реже дезипрамин также вызывали синевато-серую пигментацию. Причиной этого явления считается соединение меланина с метаболитами препарата.
Миноциклин может вызывать синевато-серую пигментацию на лице, нередко на участках постугревых рубцов, хотя похожая пигментация может также появиться на предплечьях и голенях. Хроническое воздействие дилтиазема, блокатора кальциевых каналов из группы бензодиазепинов, приводит к сетчатой синевато-серой пигментации на открытых областях кожи. Синевато-серая пигментация, наблюдаемая при аргирозе, вовлекает ногтевую луночку, слизистые оболочки и склеры. К таким пигментным нарушениям приводит фотохимическая реакция, при которой серебряные гранулы откладываются в дерме.
г) Лихеноидная сыпь. Имеются сообщения о лихеноидной сыпи, но они неоднозначны.
д) Псевдопорфирия. Развитие кожных изменений по типу поздней кожной порфирии — ломкость кожи, пузырьки и субэпидермальные пятна — связано с несколькими фототоксическими веществами. И хотя гистологические и иммунофлуоресцентные изменения сходны с таковыми при поздней кожной порфирии, порфириновый профиль у этих пациентов нормальный или его значения находятся на верхней границе нормы. Самой частой причиной считается напроксен.
Другими препаратами риска являются амиодарон, b-лактамные антибиотики, целекоксиб, циклоспорин, дифлунизал, этретинат, фуросемид, набуметон, налидиксовая кислота, пероральные контрацептивы, оксапрозин, кетопрофен, мефенамовая кислота, рофекоксиб (исключен из продажи в США с сентября 2004 г.), тетрациклины,тиапрофеновая кислота и вориконазол.
е) Ускоренная динамика фотоиндуцированных изменений. Такая динамика описана исключительно для вориконазола, противогрибкового препарата широкого спектра действия. У пациентов с иммуносупрессией, получающих вориконазол >12 месяцев может развиться фоточувствительность, псевдопорфирия, фотостарение кожи, множественные лентиго, преждевременная солнечная геродермия (дерматогелиоз). Кроме того, в группе пациентов, поучавших вориконазол > 12 месяцев, описаны случаи плоскоклеточной карциномы и меланомы.
ж) Телеангиэктазия на открытых участках кожи. Телеангиэктазия на участках, облученных солнцем, описана на фоне приема блокаторов кальциевых каналов, включая нифедипин, амлодипин, фелодипин и дилтиазем, а также на фоне антибиотика цефотаксима. У некоторых из этих пациентов провокация УФА приводила к развитию телеангиэктазии.
з) Персистенция фоточувствительности и ее переход в хронический актинический дерматит. Хотя фототоксичность обычно проходит после прекращения действия причинного фактора, имеются сообщения о сохранении фоточувствительности в течение многих лет после прекращения воздействия, что приводит к развитию хронического актинического дерматита. Такое явление чаще всего наблюдалось на фоне дексаметагексахлорина, компонента, ранее обнаруженного в некоторых минеральных водах, а также на фоне тиазидов, хинидина, хинина и амиодарона.
и) Хронические проявления. Кожные проявления длительного повторяющегося фототоксического повреждения ткани более выражены у пациентов, получавших длительную PUVA-фотохемотерапию, действующую, как известно, на ДНК. Эти проявления включают преждевременное старение кожи, лентигиноз, чешуйчатоклеточные и базальноклеточные карциномы и меланомы. Они более детально обсуждены в отдельных статьях на сайте.
II. Фототоксические вещества:
а) Местные препараты. В таблице ниже перечисляются основные местные фототоксические вещества. Следует отметить, что фторурацил и ретиноиды индуцируют усиленную реакцию на УФ по причине раздражающего воздействия на кожу. Лечебное или профессиональное применение этих веществ является распространенным способом контакта.
Фурокумарины. Местное нанесение фурокумаринов может наблюдаться у людей определенных профессий (бармены, шеф-повара, садовники) и у пациентов, получающих местную фотохемотерапию с псораленами.
Деготь. Хотя сырой угольный деготь теперь редко применяется в дерматологической терапии, имеется много документальных подтверждений тому, что он вызывает ощущение жжения и покалывания при воздействии УФА («дегтярные ожоги»). Профессиональное действие дегтя связано с повышенным риском немеланомного рака кожи.
б) Системные вещества. В таблице ниже перечисляются основные системные фототоксические вещества. Они обычно вызывают избыточную реакцию по типу солнечного ожога, но как большинство фототоксинов, могут также вызывать экзематозную фотоаллергическую реакцию у небольшой части пациентов, особенно после местного применения. Как правило, спектры действия для этих веществ находятся в УФА диапазоне, известными исключениями являются порфирины, флуоресцеин и другие красители, спектры действия которых находятся в диапазоне видимого света.
III. Гистология фототоксичности кожи. Острая фототоксическая реакция характеризуется изолированным некрозом кератиноцитов и, в тяжелых случаях, эпидермальным некрозом. Могут наблюдаться эпидермальный спонгиоз, дермальный отек и умеренная инфильтрация нейтрофилами, лимфоцитами и макрофагами. Синевато-серая пигментация связана с повышением меланина и отложением препаратов или их метаболитов в дерме. Гистологические проявления лихеноидных высыпаний похожи на идиопатический простой лишай, однако могут наблюдаться более выраженный спонгиоз и инфильтрация дермы эозинофилами и плазматическими клетками, а также более выраженный некроз кератиноцитов и увеличение числа клеточных тел.
При псевдопорфирии, как и при поздней кожной порфирии, имеются дермально-эпидермальное разделение на уровне блестящего слоя и отложение иммуноглобулинов на этой границе и вокруг стенок сосудов.
IV. Лечение фототоксичности кожи. Самым важным в лечении является определение и избегание фототоксических веществ. Кроме того, необходимо избегать солнечных лучей. Поскольку у большинства веществ спектр действия находится в УФА-диапазоне, следует применять солнцезащитные средства с высоким фактором защиты и адекватным УФА-фильтром. При острой фототоксичности можно использовать местные кортикостероиды и компрессы; системные кортикостероиды следует применять только при наиболее тяжелых поражениях.
Лечение пациентов с синевато-серой пигментацией, лихеноидной сыпью, псевдопорфирией и телеангиэктазией открытых участков кожи является симптоматическим. Пациентов следует также предупредить о том, что после прекращения действия причинного фактора исчезновение симптомов произойдет только через несколько месяцев. При псевдопорфирии, вызванной нестероидными противовоспалительными средствами, в случае необходимости продолжения такой терапии следует заменить эти препараты на препараты другого класса или препараты с меньшим фотосенсибилизирующим потенциалом, например индометацин или сулиндак.
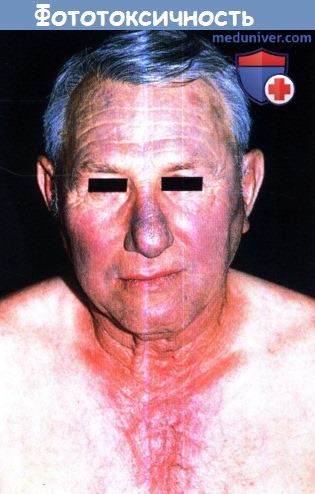
Отмечается эритема и синевато-серая пигментация (нос, лоб) в открытых для солнца областях.
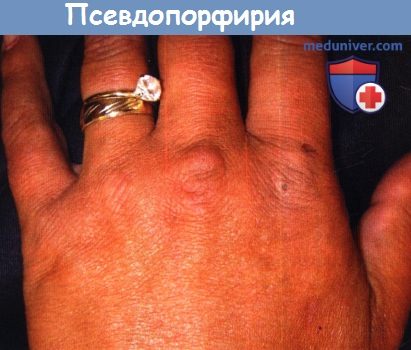
Обратите внимание на минимальные эрозии на тыле кисти и основании указательного пальца, а также шелушение в области сустава пальца.
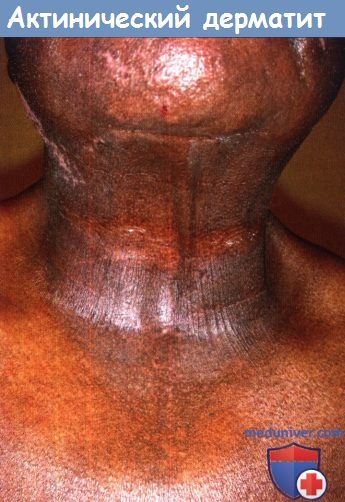
Обратите внимание на лихенификацию и гиперпигментацию на участках, доступных для солнечного излучения, и интактность кожи в складках.



- Рекомендуем далее ознакомиться со статьей "Фотоаллергия кожи - клиника, диагностика, лечение"
Оглавление темы "Болезни кожи от ультрафиолета света.":- Диагностика и лечение патологической чувствительности кожи к свету (патологической фоточувствительности кожи)
- Причины фоточувствительности (фотосенсибилизации)
- Механизм фототоксичности (патофизиология)
- Фототоксичность кожи - клиника, диагностика, лечение
- Фотоаллергия кожи - клиника, диагностика, лечение
- Обследование при фототоксичности и фотоаллергии

