Диагностика и лечение патологической чувствительности кожи к свету (патологической фоточувствительности кожи)
Патологическая фоточувствительность кожи проявляется в трех видах: 1) спорадическими или 2) постоянными высыпаниями привычно облучаемых светом областей, и реже — 3) эритродермией. В случае спорадических высыпаний пациент обычно связывает их появление с воздействием солнца, если высыпания персистирующие, такую связь часто должен установить врач. Тем не менее, тщательный сбор анамнеза имеет существенное значение, прежде всего для подтверждения причинной роли воздействия солнца и затем для установления диагноза.
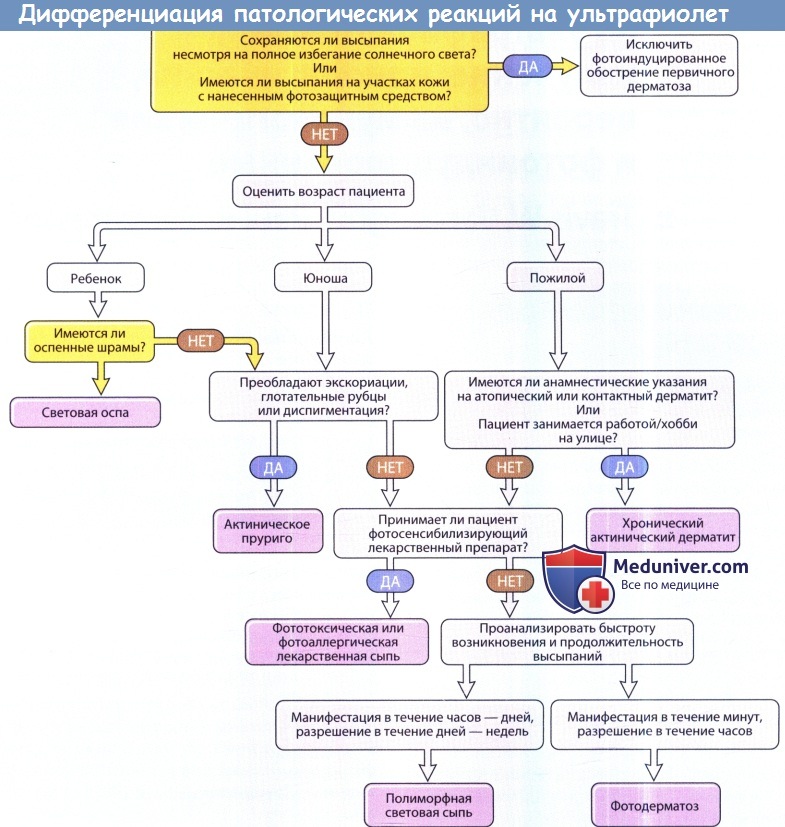
Важными данными являются возраст при начале заболевания, пол, семейный анамнез, ранее отмечавшаяся чувствительность к солнечному излучению, профессия, занятия в свободное время и применение системных и местных лекарств (или химических веществ). Релевантные дополнительные детали включают распределение очагов, влияние времени года, время, необходимое для появления очагов, и интервал между воздействием облучения и появлением очагов, продолжительность высыпаний после прекращения облучения, воздействие облучения через оконное стекло (что указывает на участие УФА и видимого света), наличие системных симптомов и оценка пациентом характера высыпаний (как прогрессировало заболевание до посещения врача).
Что касается возраста и пола, то у молодых женщин и девочек преимущественно развивается АП, у детей обоего пола — СО, пигментная ксеродерма (ПК) или ЭП; у пожилых мужчин или молодых людей с экземой в анамнезе чаще всего развивается ХАД.
Пациенты с ПСС, АП, ПК и порфириями могут иметь положительный семейный анамнез чувствительности к солнечному свету. ХАД чаще наблюдался среди добровольцев, находившихся на открытом воздухе, при одновременном действии солнечного света и воздушных аллергенов. При ухудшении состояния кожи, несмотря на применение солнцезащитных средств, следует предположить аллергию на эти средства, хотя такое обострение может также произойти на фоне ПСС без аллергических реакций. Высыпания, которые возникают в течение минут и разрешаются в течение двух часов, указывают на СК или иногда на фоточувствительность к лекарствам, таким как амиодарон.
Начало заболевания в течение 20 минут — нескольких часов с регрессом через несколько дней предполагает ПСС, СО, ЭП, ПК, подострую кожную красную волчанку и фотообострения других дерматозов, либо фоточувствительность на другие препараты, такие как тиазиды. При ПСС, СО, СК или кожной красной волчанке системные заболевания наблюдаются редко. Развитие очагов после воздействия облучения через оконное стекло указывает на присутствие УФА в индуцирующем спектре, хотя это может происходить практические при всех фотодерматозах.
Высыпания, описанные пациентами с полиморфным фотодерматозом, обычно представляют собой мелкие или крупные, выступающие, зудящие, красного или телесного цвета, часто расположенные группами пятна или пузырьки, иногда сливающиеся, которые обычно появляются не некоторых, но не на всех открытых участках кожи. При СО происходит образование волдырей и затем стойких рубцов. При СК выступающие зудящие волдыри часто сливаются. При ЭП и фоточувствительности к амиодарону описано выраженное ощущение жжения без видимых изменений, тогда как длительное облучение может привести к плотному бесцветному или розового цвета диффузному отеку, изредка сопровождающемуся рассеянными пузырьками при ЭП.
В большинстве других реакций лекарственной фоточувствительности и часто при ПК возможна избыточная реакция по типу солнечного ожога, которая зачастую максимально проявляется через 2-3 дня. При фотоиндуцированных дерматозах сыпь обычно похожа на характерную для основного заболевания.
Высыпания при фоточувствительности обычно локализуются на отдельных участках и иногда на всей области лба, носа, верхней части щек, кончике подбородка, по краям ушных раковин, на спинке и крыльях носа, в верхних отделах грудной клетки, на тыльной поверхности кистей и стоп и разгибательных поверхностях конечностей. Защищенные одеждой области тоже могут быть вовлечены, но в меньшей степени. С другой стороны, кожа лба под челкой, верхние веки, межпальцевые промежутки, морщины и кожа иод носом, на нижней губе, подбородке и ушных раковинах часто не поражены за исключением случаев сопутствующего воздушного контактного дерматита.
Шелушащиеся узелки предполагают АП, в то время как экзема или, очень редко, световая эритродермия предполагают ХАД или фотообострение атопической или себорейной экземы. Наконец, хрупкость кожи, образование пузырей и атрофические поверхностные рубцы указывают на печеночную порфирию или псевдопорфирию, особенно в случае приема лекарств или злоупотребления алкоголем.
Оценка клинической картины и анамнез обычно приводят к установлению диагноза, хотя для полной уверенности можно провести некоторые из перечисленных ниже исследований.
Анализы и лабораторная диагностика. Если нет уверенности в диагнозе, соответствующими исследованиями являются определение титров АНА и ЭНА. Если титры высокие, следует предположить КВ. Кроме того рекомендуется исследовать кровь, мочу и стул на порфирины.
Могут помочь биопсии. Гистологические проявления элементов характерны при многих фотодерматозах, особенно при ПСС, СО и ХАД, но, за исключением СО, редко имеют диагностическое значение. Эти изменения рассматривались в предыдущих описаниях соответствующих заболеваний.
Фототест нормальной кожи спины с облучением монохроматическим светом при ХАД и СК нередко вызывает папулы или волдыри, часто при низких дозах облучения и определяет спектр действия при высыпании. Он также часто помогает уточнить ПК при отсроченном развитии эритемы через 2-3 дня с низким порогом дозы, с образованием волдырей. Для определения любого индуцирующего или обостряющего аллергена при экзематозной фоточувствительности необходимы аппликационная кожная проба и фотоаппликационная проба. Наконец, для диагностики определенных генных фотодерматозов применяют специальные методы, такие, как оценка уровня восстановления ДНК и синтеза РНК в облученной ультрафиолетом культуре фибробластов пациента.
1. Фототестирование. Методы фототестирования очень отличаются в разных странах и разных клинических центрах. Хотя при фотодерматозах этот метод является исследованием выбора, когда диагноз не уточнен или необходимо детализировать спектр индукции заболевания, тест остается инструментом, применяющимся лишь в немногих клинических центрах. Стоимость оборудования и редкость его применения в условиях большинства клинических практик означает, что пациентов при соответствующих показаниях необходимо направлять на консультацию в такие центры.
Фототестирование подразделяется на два вида: (1) монохромное фототестирование, обычно на верхней части спины волнами определенной длины и определенными дозами для идентификации спектра действия в случае данного заболевания и (2) тестирование фотопровокацией с помощью источника света с широким оптическим диапазоном для индукции клинической картины высыпаний и последующей биопсии по показаниям. В таблице ниже перечислены заболевания, для которых монохроматическое тестирование наиболее информативно.
Для точного определения зависимости заболевания от длины волны следует применять монохроматическое тестирование, для которого предпочтителен монохроматор с ксеноновой дуговой лампой. Для фотопровокации предпочитают применять имитатор солнечного излучения на основе снабженной фильтрами ксеноновой дуговой лампы, испускающей световые лучи, имитирующие солнечный свет на поверхности земли в летний полдень в умеренных широтах. Следует помнить, что спектр земного солнечного света в июньский полдень значительно разнится в Исландии и Кении, а также на возвышенностях и на уровне моря.
Некоторые приемлемые протоколы включают применение простых широкополосных галогенных или флуоресцентных источников света, при необходимости с фильтрами, использование солнечного света с фильтрами показало, что этот метод обычно слишком непредсказуем для клинического применения.
Основным способом фототестирования является применение монохроматора. Он состоит из ксеноновой дуговой лампы высокого давления, излучение которой направляется через дифракционную решетку таким образом, чтобы из выходной спектральной щели поступали световые волны необходимой длины. Такое оборудование требует регулярной калибровки выходной интенсивности и длины световой волны. Поскольку даже не все крупные центры имеют такие приборы, были созданы альтернативные световые источники, например металлогалогенные или флуоресцентные лампы с достаточной выходной интенсивностью. С помощью таких источников можно изучать фоточувствительность пациента к УФВ, УФА и видимому свету, на основании отклонений от нормальных эритемных реакций в диапазоне УФ-излучения.
Тестирование монохроматическим излучением предпочтительнее проводить на неизмененной коже верхней части спины сбоку от околопозвоночной линии, тогда как провокация поражения, за исключением случаев сравнительно быстрой реакции на монохроматический свет, как при СК и ХАД, наилучшим образом выполняется при использовании широкополосных источников света с лучем, направленным на более обширные области кожи, которые предрасположены к высыпаниям. Полиморфный фотодерматоз, АР и СО являются заболеваниями, в случае которых для воспроизведения высыпаний часто требуется повторное облучение источниками УФА или УФВ или комбинированного излучения.
Важно, чтобы применение местных или системных стероидных препаратов было исключено по возможности как минимум за несколько дней до фототестирования для предотвращения ложно-отрицательных результатов. Точно неизвестно, влияют ли на результаты теста пероральные иммуносупрессивные препараты, но их прием следует прекратить. Ложноположительные результаты могут также наблюдаться у пациентов с распространенным заболеванием, поэтому высыпания, по возможности, следует достаточно хорошо купировать, при необходимости обеспечив для этого пребывание пациента в условиях приглушенного светового излучения. Однако в случае активного заболевания эти требования часто трудно выполнить, поэтому в таких условиях тестирование проводится с учетом потенциальных ограничений.
Фототестирование следует проводит при тщательно подобранных стандартизированных дозах и длинах волн, а результаты фиксировать в соответствующие сроки после облучения при постоянном контроле условий освещения и температуры. Более того, поскольку процедура тестирования включает УФ-облучение, потенциально вредное как для кожи, так и для глаз, у пациента и исследователя должна иметься соответствующая одежда, защитные экраны и очки.
2. Кожные аппликационные фотопробы. Кожные аппликационные пробы — распространенное исследование, разработанное для выявления фотоаллергенного контактного дерматита, хотя оно также может помочь в определении потенциальных фототоксических веществ. Это более сложный вариант аппликационных проб, используемый с целью выявления фотоаллергии у пациентов с явным экзематозным поражением облученной кожи, независимо от того, имеется ли у них другой фотодерматоз.
Методу кожных фотоаппликационных проб уделялось меньше внимания, чем аллергенным пробам или фотопробам, поскольку этот метод оказался между двух смежных областей — фотодерматологии и контактной дерматологии. Однако в настоящее время разработана консенсусная методика.
При этом подходе тестируемые вещества (обычно солнцезащитные средства, топические нестероидные и противовоспалительные препараты и другие потенциальные аллергены) наносятся на здоровую кожу в двух экземплярах на 24-48 часов. Затем одна дорожка тестовых аппликаций облучается широковолновым УФА источником, обычно лучом 5 Дж/см2 из флуоресцентной PUVA-лампы, результаты считываются через 24 и 48 часов. Выраженные положительные реакции на участках воздействия химического вещества и УФА при отсутствии реакции на закрытых контрольных участках являются подтверждением диагноза фотоаллергии.
Однако иногда на обоих участках развивается контактное раздражение или контактная аллергия, что осложняет достоверность диагноза фотоаллергии. Следует также помнить о возможности такой ситуации, когда все облученные участки дают положительный результат, что указывает на наличие распространенной фоточувствительности к УФА. Более того, идентификация потенциальных фотоаллергенов все еще остается на примитивном уровне, и нередко разграничение фототоксичности и фотоаллергии четко не прослеживается. Следует еще раз подчеркнуть, что тестирование на фотоаллергию лучше проводить в региональных центрах или у врачей, имеющих соответствующий опыт.

- Рекомендуем далее ознакомиться со статьей "Причины фоточувствительности (фотосенсибилизации)"
Оглавление темы "Болезни кожи от ультрафиолета света.":- Диагностика и лечение патологической чувствительности кожи к свету (патологической фоточувствительности кожи)
- Причины фоточувствительности (фотосенсибилизации)
- Механизм фототоксичности (патофизиология)
- Фототоксичность кожи - клиника, диагностика, лечение
- Фотоаллергия кожи - клиника, диагностика, лечение
- Обследование при фототоксичности и фотоаллергии

