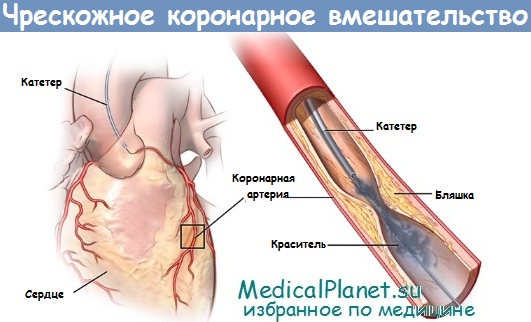
Чрескожное вмешательство (ЧКВ) при остром коронарном синдроме без подъема сегмента ST
Общепринятым методом лечения острого коронарного синдрома (ОКС) стало чрескожное вмешательство (ЧКВ). Дополнительное применение интракоронарных стентов и ингибиторов гликопротеиновых IIb/ IIIа рецепторов тромбоцитов способствует снижению риска вмешательства и улучшению его исхода. В настоящее время внутрибольничная смертность составляет менее 1%, а клинические и ангиографические индикаторы риска развития инфаркта хорошо изучены.
Исторически при нестабильной стенокардии операция коронарного шунтирования (КШ) была ассоциирована с высокой операционной смертностью, составлявшей 3,7% (которая значительно снизилась по данным исследования FRISC-II - до 1,2%), предикторами которой служили наличие дисфункции ЛЖ, необходимость проведения баллонной контрпульсации в предоперационном периоде и наличие операции КШ в анамнезе.
После успешной выписки 5-летняя выживаемость составляла 90%, при этом наибольшая относительная польза отмечена в группе пациентов со сниженной функцией желудочков: в одном исследовании у пациентов с ФВ ЛЖ < 50% 3-летняя смертность в группе оперированных составила 6,1% в сравнении с 17,6% в группе лиц, получавших только медикаментозную терапию.
В исследовании FRTSC-II у 2457 больных нестабильной стенокардией сопоставлялась эффективность ранней инвазивной и консервативной стратегий. Средний возраст пациентов составил 66 лет, 70% из них были мужчины. В течение первых 7 дней ангиография была выполнена у 96% больных из группы инвазивной стратегии и только у 10% пациентов из группы консервативного лечения.
В течение первых 10 дней наблюдения реваскуляризация (ЧКВ - у 55% или КШ - у 45%) была выполнена у 71% больных из группы инвазивного лечения и только у 9% из группы консервативного лечения, а в течение 6 мес. - у 77 и 37% пациентов соответственно. Через 6 мес. наблюдения в инвазивной группе частота комбинированной конечной точки «смерть или ИМ» снизилась на 22% (9,4% против 12,1%, р=0,031) за счет снижения частоты ИМ.
Кроме того, по сравнению с группой консервативного лечения наблюдалось снижение частоты повторных госпитализаций на 44%, а также снижение частоты случаев стенокардии на 36%. Данная польза инвазивной стратегии прослеживалась и в 5-летней перспективе: в группе инвазивного лечения отмечено снижение частоты первичной конечной точки «смерть или ИМ» на 19% (при этом частота ИМ снизилась на 27%). В исследовании FR1SC-II пациенты также рандомизировались для лечения с использованием НМГ далтепарина или без него. Польза дополнительного назначения далтепарина наблюдалась в группе консервативного лечения в виде снижения частоты первичной конечной точки; при этом в группе инвазивного лечения дополнительной пользы назначение препарата не принесло.
В исследовании TACTICS-TIMI 18 также проводилось сравнение ранней инвазивной и консервативной стратегии у пациентов с ОКС бпST, которым назначался ингибитор гликопротеиновых IIb/IIIа рецепторов тирофибан. Более чем у половины пациентов отмечено повышение уровня сывороточного тропонина Т и у 48% - наличие ЭКГ-признаков, указывающих на принадлежность к группе высокого риска.
В группе инвазивного лечения почти у всех (97%) больных выполнена КАГ в среднем через 22 ч после рандомизации. Реваскуляризация проведена у 61% пациентов из группы инвазивного лечения (у 41% - 4KB, у 20% - КШ). В группе консервативного лечения в ходе первичной госпитализации у 51% больных была выполнена КАГ, у 37% проведена реваскуляризация. Это привело к существенному снижению смертности и частоты нефатального ИМ в группе инвазивного лечения: к концу 1-го месяца наблюдения - на 35% (4,7% против 7%, р=0,02), к 6-му месяцу - на 26% (7,3% против 9,5%, р<0,05).
Дополнительный анализ показал, что ранняя инвазивная стратегия оказалась наиболее эффективной у пациентов с числом баллов по шкале TIMI >3 или больных, у которых наблюдалось повышение уровня сывороточного тропонина Т >0,1 нг/мл, в то время как при числе баллов по шкале TIMI<2 и уровнем тропонина Т<0,1 нг/мл исходы лечения при обеих стратегиях оказались одинаковыми.
В исследовании RITA-3 также получены доказательства пользы инвазивной стратегии, что проявилось снижением частоты случаев рефрактерной стенокардии через 4 мес. (4,4% против 9,3%). Снижения смертности или частоты ИМ через 1 год не отмечено, однако через 5 лет сердечно-сосудистая смертность и частота ИМ в группе инвазивной стратегии снизилась на 26% (р=0,03). Когда пациенты были стратифицированы в зависимости от риска, то оказалось, что наибольшую пользу инвазивная стратегия принесла пациентам из группы максимального риска.
При метаанализе 7 исследований, суммарно насчитывающих 8375 пациентов с ОКС бпST (включая RITA-3, TACTICS TIMI 18 и FRISC-II), показано статистически значимое положительное влияние раннего вмешательства на выживаемость через 2 года: смертность от всех причин составила 4,9% против 6,5% (р=0,001).
В зависимости от времени вмешательства в нескольких исследованиях сопоставлялась эффективность ранней и поздней процедуры. В ходе небольшого (401 пациент) двухцентрового исследования ISAR-COOL больные с ОКС бпST рандомизировались относительно двух тактик лечения: раннее вмешательство и отсроченное вмешательство после пролонгированной антитромботической терапии. В первой группе среднее время вмешательства составило 2,4 ч, во второй - 86 ч. В группе раннего вмешательства выявлено существенное снижение частоты нефатального ИМ или смерти к 30-му дню наблюдения (5,9% против 11,6%, р=0,04), причем данные события в основном происходили во время ожидания процедуры.
В относительно недавнем исследовании TIMACS с участием 3031 пациента также сопоставлялась эффективность раннего (<24 ч) и позднего (>36 ч) вмешательства. Среднее время в группе раннего инвазивного вмешательства составило 14 ч, в группе позднего вмешательства - 50 ч. Наблюдение через 6 мес. не выявило разницы в частоте первичной конечной точки (смерть, ИМ или инсульт), однако в группе раннего инвазивного вмешательства отмечено снижение частоты рефрактерной ишемии миокарда.
В целом у пациентов из группы высокого риска, не имеющих противопоказаний к вмешательству, следует придерживаться ранней инвазивной стратегии, в идеале - в течение 24 ч после поступления; при этом у больных с сохраняющейся несмотря на оптимальную медикаментозную терапию ишемией миокарда вопрос о проведении реваскуляризации следует решать в более короткие сроки. Пациенты из группы высокого риска, у которых наблюдается повышенное содержание сердечного тропонина, в условиях кабинета ангиографии должны получать ингибиторы гликопротеиновых IIb/IIIа рецепторов. Предварительное введение ингибиторов гликопротеиновых IIb/IIIa рецепторов рекомендуется во многих руководствах, однако их рутинное применение сопряжено с высоким риском кровотечения, а польза в виде уменьшения ишемии миокарда наблюдается в основном во время самой процедуры ЧKB.
- Читать далее "Риск кровотечения при остром коронарном синдроме (ОКС)"
Оглавление темы "Лечение острого коронарного синдрома (ОКС)":- Инфаркт миокарда с подъемом сегмента ST при неизмененных коронарных артериях
- Лечение острого коронарного синдрома без подъема сегмента ST
- Сортировка пациентов с острым коронарным синдромом без подъема сегмента ST
- Оценка риска острого коронарного синдрома без подъема сегмента ST
- Чрескожное вмешательство (ЧКВ) при остром коронарном синдроме без подъема сегмента ST
- Риск кровотечения при остром коронарном синдроме (ОКС)
- Тромбоцитопения на фоне лечения острого коронарного синдрома (ОКС)
- Аспирин в лечении острого коронарного синдрома (ОКС)
- Клопидогрел в лечении острого коронарного синдрома (ОКС)
- Длительность приема аспирина и клопидогреля при остром коронарном синдроме (ОКС)
- Антикоагулянты в лечении острого коронарного синдрома (ОКС)

