Оценка боли и ее восприятия
Множество, возможно, большинство скелетно-мышечных расстройств сопровождается болевым синдромом. Вне зависимости от природы заболевания, боль сама по себе требует лечения; иногда она становится главным объектом внимания, даже после устранения или стихания вызвавших ее факторов.
Боль приводит в замешательство. Рецепторы, вызывающие чувство дискомфорта, связаны и с ощущением удовольствия. Электрический импульс при «умеренной» боли идентичен импульсу «сильной» боли. Степень дискомфорта, безусловно, связана с интенсивностью физического раздражителя, но в конечном итоге как боль, так и ее характер воспринимаются субъективно и не поддаются измерению.
а) Болевые рецепторы. Ноцицепторы в форме свободных нервных окончаний находятся практически во всех тканях организма. Они стимулируются с помощью механического, химического, температурного и электрического раздражения или ишемии.
Скелетно-мышечная боль, связанная с травмой или воспалением, вызывается как деформацией тканей, так и химическим раздражением (местное освобождение кининов, простагландинов и серотонина). Висцеральные ноцицепторы реагируют на растяжение и аноксию. При повреждении нервов регенерирующие аксоны могут быть гиперчувствительны ко всем стимулам.
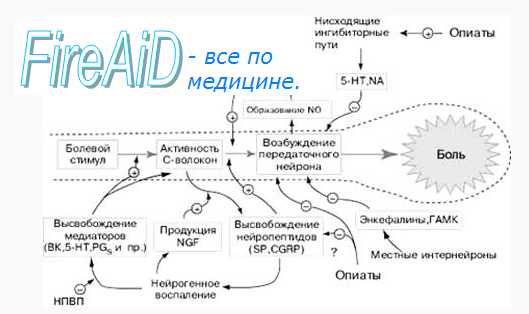
б) Передача болевого импульса. Болевая чувствительность передается по миелиновым волокнам (большого диаметра), которые несут четкое и локализованное ощущение, и по значительно более многочисленным безмиелиновым волокнам, отвечающих за неопределенную, грубую болевую чувствительность. Некоторые волокна из задних рогов спинного мозга участвуют в проведении ипсилатеральных рефлекторных моторных и вегетативных импульсов, в то время как другие соединяются с аксонами контралатеральных спиноталамических трактов, идущих к таламусу и коре головного мозга (где боль оценивается и локализуется), а также к ретикулярной системе, отвечающей за рефлекторные вегетативные и двигательные ответы на боль.
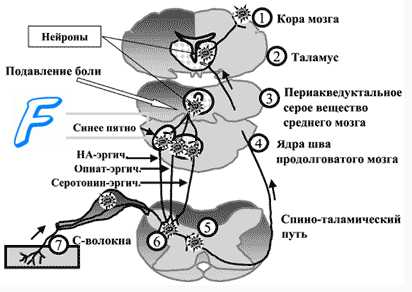
в) Модуляция боли (изменения частоты и амплитуды болевых импульсов). Болевые импульсы могут подавляться или тормозиться (1) одновременным прохождением чувствительных импульсов в соседних аксонах и (2) нисходящими импульсами из головного мозга. Таким образом, установлено, что болевые импульсы «сортируются»: некоторые из них блокируются, а некоторые пропускаются в задние рога спинного мозга (теория «входных ворот» Melzak и Wall).
Это объясняет причины возможности уменьшения боли при противоположном стимуле. К тому же морфиноподобные компоненты (эндорфины и энкефалины), в норме синтезируемые в головном и спинном мозге, могут ингибировать болевую чувствительность. Эти нейротрансмиттеры активизируются разнообразными факторами, включая саму по себе сильную боль, другие неврологические и физиологические стимулы, а также плацебо.
г) Порог болевой чувствительности. Так называемый «болевой порог» — это уровень стимулов, необходимый, чтобы вызвать боль. Не существует фиксированного порога для каждого человека; болевая перцепция— результат всех факторов, упомянутых выше, с учетом сложного и изменчивого психологического фона. Порог снижается при страхе, депрессии, беспокойстве, недостаточном самоуважении и психической или физической усталости; он повышается при расслаблении, отвлеченности, общей психологической поддержке и снижении тревожности. Терапия болевого синдрома включает в себя не только устранение раздражителей и прием анальгетиков, но и общую заботу о пациенте.
д) Острая боль. Интенсивная острая боль, возникающая обычно после травмы, сопровождается вегетативной реакцией «бороться или бежать» (в ответ на стресс): учащение частоты пульса, спазм периферических сосудов, потоотделение, тахипное, напряженность мышц, тревога. Похожие проявления характерны для острых неврологических синдромов или злокачественного заболевания. При меньшей выраженности болевого синдрома побочные эффекты могут быть незначительными.
Лечение направлено на устранение или нейтрализацию причиняющего боль расстройства, шинирование болезненной области, обеспечение обстановки комфорта и безопасности, назначение анальгетиков, НПВП или, при необходимости, наркотических препаратов и ослабление тревожности.
г) Хронический болевой синдром. Хроническая боль характерна для дегенеративных и злокачественных заболеваний, артритов и сопровождается такими вегетативными проявлениями как усталость и депрессия. Лечение вновь включает купирование основного заболевания, если это возможно, и общую аналгетическую терапию, но при этом необходимы полноценные реабилитационные и психологические поддерживающие мероприятия.

д) Комплексный регионарный болевой синдром (КРБС). Под этим названием описывается ряд клинических синдромов, в том числе: атрофия Зудека, рефлекторная симпатическая дистрофия, альгодистрофия, синдром «плечо-кисть»и каузалгия, особенно после травмы нерва. Общими для всех нарушений являются неадекватный этиологическому фактору по интенсивности и продолжительности болевой синдром, неустойчивость вазомоторных реакций, трофические изменения кожи, очаговый остеопороз и функциональное нарушение.
Причиной может быть травма (часто незначительная), операция или артроскопия, повреждение периферических нервов, инфаркт миокарда, инсульт и гемиплегия. Частота заболеваемости КРБС неизвестна, во многом из-за отсутствия согласованных критериев диагностики случаев легкой степени тяжести. Однако данное состояние встречается гораздо чаще, чем его распознают, и оно предполагает, что, по меньшей мере, у 30 % пациентов с переломами конечностей развиваются признаки вышеописанного состояния, к счастью, непродолжительные в большинстве случаев. Синдром обычно характерен для взрослых, но иногда развивается у детей.
Патогенез. О патофизиологии этого состояния спорят с тех пор, как оно было описано сто лет назад. Поскольку многие структуры включают вегетативные нервные пути, оно обычно рассматривается как разновидность симпатической «гиперактивности» — отсюда более раннее название «рефлекторная симпатическая дистрофия» — хотя это не объясняло, почему патологическая активность сохранялась такое длительное время (иногда на неопределенный период). Сейчас известно, что вовлечены многие механизмы: патологическое высвобождение цитокинов, нейрогенное воспаление, симпатически опосредованное усиление ответов на боль и пока еще плохо объяснимые корковые реакции на раздражающие стимулы (Gibbs et al., Birklein).
В настоящее время вполне достаточно описательного термина «комплексный регионарный болевой синдром».
Клиническая картина. После воздействия какого-либо запускающего фактора пациент предъявляет жалобы на жгучую боль, нетерпимость к холоду в поврежденной области — обычно в кисти или стопе, иногда в коленном, тазобедренном, реже в плечевом суставе, подверженном гемиплегии. В нетяжелых случаях или на ранней стадии заболевания может быть легкая отечность, с болезненностью и тугоподвижностью в ближайших суставах. Особое внимание уделяется при выявлении повышения местной температуры и покраснения, в некоторых случаях сменяющихся пятнистым цианозом, охлаждением и потливостью кожи. Рентгенограммы на ранних стадиях неинформативны, но трехфазное радионуклидное сканирование на этой стадии показывает повышенную активность.
Позже, или в более тяжелых случаях, трофические изменения становятся более очевидными: гладкая блестящая кожа с редкими волосами и атрофичными ломкими ногтями. Отечность и болезненность сохраняются, и может появиться выраженное ограничение движений. Теперь на рентгенограммах определяется пятнистый остеопороз, который может быть довольно диффузным.
На более поздних стадиях может появиться тутоподвижность в суставах и фиксированные деформации. Острые симптомы разрешаются через год или 18 месяцев, но некоторая болезненность сохраняется на неопределенное время.
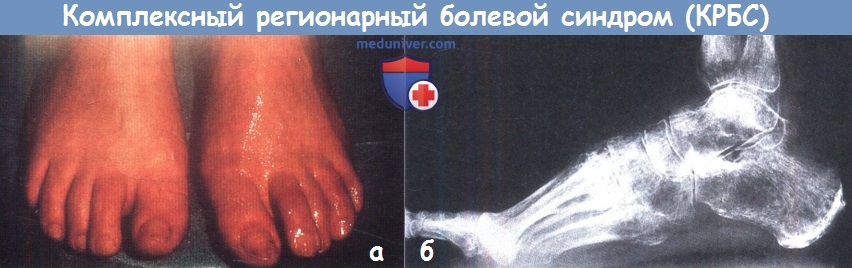
Женщина 53 лет с переломом правой большеберцовой кости без смещения.
Перелом консолидировался, но стопа стала припухшей, потливой, горячей и мягкой на ощупь.
(б) На рентгенограммах определяется необычная степень остеопороза.
Каузалгия — тяжелая форма регионарной боли, возникающей обычно после травмы нервного ствола. Боль носит интенсивный характер, часто «жгучая» или «проникающая» и провоцируется прикосновением, сотрясением, иногда даже сильным шумом. Симптомы сначала возникают в дистальных отделах и постепенно распространяются проксимально, охватывая всю зону иннервации.
Лечение. Лечение должно начинаться как можно раньше; если состояние сохраняется более нескольких недель, то может стать необратимым.
Случаи легкой степени тяжести часто купируются просто соблюдением режима полного покоя, приемом противовоспалительных препаратов и физиотерапевтическим лечением. Другие консервативные меры включают прием кортикостероидов, блокаторов кальциевых каналов и трициклических антидепрессантов.
Если стандартная схема лечения неэффективна в течение нескольких недель, часто помогает главный способ при тяжелых формах — симпатическая блокада. Техника выполнения заключается в одной или нескольких местных инъекциях анестетиков в звездчатый или соответствующий симпатический ганглий или регионарный блок путем внутривенной инъекции гуанетидина в поврежденную конечность. Однако эффективность данных мер непредсказуема и несколько сомнительна.
Небольшой процент пациентов продолжает жаловаться на боли и нарушение функции в течение длительного периода времени. Психологическая консультация поможет справиться с эмоциональным стрессом, потрясением, тревожностью и выработать стратегию преодоления.
е) «Синдром хронической боли». У небольшого количества пациентов с хроническим болевым синдромом существует несоответствие субъективных жалоб и истинной картины физической аномалии. Наиболее показательным примером являются пациенты с грыжами межпозвонковых дисков и продолжительной, невосприимчивой к лечению, инвалидизирующей болью в пояснице.
Безуспешны попытки описать состояние как «функциональные накладки», «супратенториальные реакции», «компенсит», «поведение болезни», и в итоге врача и пациента охватывает чувство безнадежности. Иногда определяются отчетливые признаки депрессии или жалобы на распространенные соматические нарушения (боли в различных частях тела, мышечная слабость, парестезии, сердцебиение и импотенция).
Лечение заболевания всегда трудное и в идеале должно контролироваться несколькими специалистами: физиотерапевтом, специалистом по реабилитации и социальным работником. Болевой синдром может быть облегчен различными способами: анальгетики и противовоспалительные препараты, инъекции в болезненные зоны, местные отвлекающие средства, акупунктура, чрескожная стимуляция нервов, симпатический блок и, наконец, хирургическое пересечение проводящих путей, вызывающих боли. Все эти методы, а также психосоциальная оценка и терапия лучше всего применимы в клиниках специализирующихся на лечении боли.
Учебное видео проводящие пути болевой и температурной чувствительности
- Читать далее "Симптомы фибромиалгии и ее лечение"
Оглавление темы "Поражения нервной системы":- Симптомы периферических нейропатий - полинейропатии
- Симптомы наследственной нейропатии
- Симптомы нейропатии из-за нарушения обмена веществ (метаболическая нейропатия)
- Симптомы нейропатии при инфекции
- Оценка боли и ее восприятия
- Симптомы фибромиалгии и ее лечение
- Симптомы полиомиелита и его диагностика
- Современное лечение полиомиелита
- Симптомы поражения двигательных нейронов
- Классификация периферических нейропатий и их причины

