Диагностика и лечение кортикостеромы
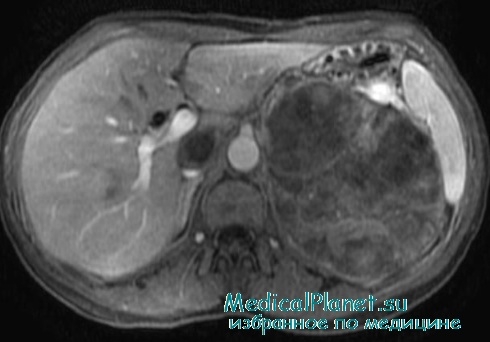
Диагностика кортикостеромы проводится на основании характерной внешности больных, наличия атрофического поражения кожи, мышечной и костной систем, артериальной гипертензии, стероидного диабета, высокого уровня экскреции 17-ОКС с мочой, повышения концентрации кортизола и снижения АКТГ в плазме крови, а также выявления опухоли при визуализации надпочечников.
Существенную сложность для диагностики представляют случаи эктопической гиперсекреции кортизола опухолями вненадпочечииковой локализации. Изменения состояния оси гипофиз-надпочечники у таких больных сходны с показателями, выявляемыми при кортикостероме и других гормонально-активных опухолях коры надпочечников. Однако при визуализации обнаруживаются опухоли другой локализации. Наиболее часто обнаруживаются опухоли грудной клетки (в 50% случаев — овсяноклеточный рак легкого).
РКТ и МРТ органов грудной клетки позволяют выявить образование в большинстве случаев (De Leo V. et al., Liu H. et al.).
Лечение кортикостеромы
Единственным радикальным методом лечения кортикостеромы является ее удаление. После ликвидации гиперкортизолизма выраженность неврологических расстройств уменьшается. Тем не менее пациенты нуждаются в восстановительном лечении. Для улучшения двигательных функций больным назначают нейротропные витамины группы В (раствор Мильгаммы 2,0 в/м ежедневно внутримышечно N 10-15 и последующий прием препарата Милъгамма композитам 1 драже 3 раза в день 2-3 мес), антихолинэстеразные препараты (0,5% раствор прозерина 1,0 п/к N 10-20, калимин 60 мг по 1 таб. 2-3 раза в день 1 мес), инстенон (по 2 мл раствора N 10 внутривенно капельно, по 1 таб. 3 раза в день внутрь в течение месяца), нейрометаболики (ноотропил, церебролизин, пантогам и др.).
При выраженных амиотрофиях и дефиците мышечной массы назначают ретаболил по 1,0 в/м 1 раз в неделю, на курс 4-6 инъекций. При этом обязательным условием являются активные занятия ЛФК.
Нередко к врачу обращаются лица с «кушингоидной» внешностью — лунообразным лицом, «климактерическим горбиком», ожирением в области груди и живота с относительным истончением конечностей, страдающие артериальной гипертензией. Достаточно часто у них обнаруживается и латентно протекающий сахарный диабет 2-го типа. Таким образом, наблюдается клиническая картина, близкая к описанной при синдроме Кушинга.
Однако при углубленном гормональном исследовании истинной гиперкортизолемии у подобных больных не обнаруживают. Изменения эти являются функциональными, а подобные состояния некоторые исследователи обозначают как «псевдо-Кушинг». Причиной повышения количества кортизола в крови у лиц с избыточной массой тела является его ускоренный метаболизм в жировой ткани и соответственно увеличение секреции АКТГ, приводящее по механизму обратной связи к возрастанию секреции кортизола и андрогенов. Это и является причиной обнаружения у таких больных элементов синдрома Кушинга — артериальной гипертензии, снижения толерантности к глюкозе, изменения внешнего вида.
Свойственные эндогенному гиперкортизолизму клинические проявления часто обнаруживаются у больных хроническим алкоголизмом и при заболеваниях печени, когда замедляется метаболизм кортизола. Частым неврологическим проявлением у таких больных (в дополнение к характерной клинике алкогольной полинейропатии) являются церебральные гипертонические кризы.
Лечебные мероприятия у таких больных заключаются в нормализации дисметаболических расстройств. Показано назначение эссенциальных фосфолипидов (эссенциале, липостабил), антиоксидантов (препараты янтарной кислоты, коэнзима Q10, карнитина, витамины А, Е, С, группы В). Среди нейрометаболических средств имеет смысл назначение препаратов, повышающих активность восходящих отделов ретикулярной формации (фенотропил, ноотропил, инстенон), что ведет к повышению повседневной активности и снижению массы тела.
Следует внести коррективы в диету — исключить или ограничить потребление продуктов, содержащих легкоусвояемые углеводы, холестерин, увеличить потребление овощей и фруктов, зелени, обезжиренных молочных продуктов, рыбы. Важным фактором является снижение потребления поваренной соли, нормализация водного режима, включение в рацион фруктов и соков, содержащих соли калия.
- Читать далее "Обследование больной в гинекологии."
Оглавление темы "Болезни надпочечников":- Причины и механизмы развития несахарного диабета
- Клиника и диагностика несахарного диабета
- Синдром избыточной продукции вазопрессина. Синдром идиопатических отеков - Пархона
- Корковое вещество надпочечников. Глюкокортикоиды - синтез и механизм действия
- Минералокортикоиды. Синтез и функции альдостерона
- Андрогены - синтез и функции
- Катехоламины и дофамин мозгового вещества надпочечников
- Кортикостерома - клиника. Неврологические проявления кортикостеромы
- Диагностика и лечение кортикостеромы
- Первичный гиперальдостеронизм. Причина

