Транспилорический пролапс. Варикозное расширение вен желудка.
Транспилорический пролапс слизистой оболочки желудка в луковицу двенадцатиперстной кишки встречается приблизительно в 0,5—1% случаев всех рентгенологических исследований пищеварительного тракта.
Он может быть циркулярным и односторонним, а также отличаться по объему выпавших складок и степени их подвижности. Выпадение слизистой оболочки часто сопутствует гастриту и язвенной болезни. Клиническая картина определяется течением основного заболевания, а также возможным ущемлением в привратнике (приступообразные боли) или изъязвлением (кровотечение) выпадающей слизистой оболочки с развитием вторичной железодефицитной анемии. Иногда отмечаются интенсивные, упорные, не связанные с приемом пищи боли.
Нередко больные жалуются на вздутие и чувство тяжести в эпигастральной области, изжогу, тошноту, рвоту. Эти явления могут появиться внезапно и неожиданно прекратиться.
При рентгенологическом исследовании выявляют характерную картину: грибовидный, в виде зонтика пли цветной капусты дольчатый дефект наполнения у основания луковицы с четкими полициклическими контурами, который расположен центрально, связан с привратником. Пилорический канал расширен, в нем нередко видна складка слизистой оболочки, переходящая из препилорического отдела желудка в луковицу.
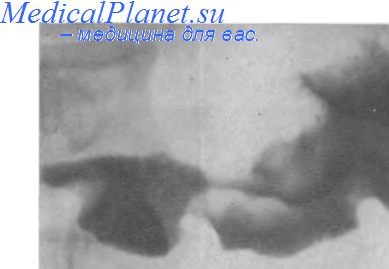
Деформация луковицы при выпадении слизистой оболочки обусловлена не рубцовыми изменениями стенки, как при язвенной болезни, а пролабирующими складками, образующими нестойкий нефект наполнения у ее основания. При этом контрастное вещество проникает между дефектом наполнения и основанием луковицы, а края ее карманов как бы конвергируют к привратнику.
При прохождении перистальтической волны во время пальпации и дозированной компрессии пилородуоденальной зоны, а также при повторных исследованиях форма, размеры и положение дефекта наполнения в луковице меняются (от полного его исчезновения вследствие вправления — релапса — слизистой оболочки в желудок до повторного появления подобно периодически выпадающему полипу на ножке). Эта изменчивость рентгенологической картины хорошо прослеживается па серии прицельных рентгенограмм или рентгенокинематограмм.
Варикозное расширение вен желудка
Изолированное расширение внутристеночных вен желудка наблюдается редко. Обычно оно сочетается с аналогичными изменениями вен пищевода, особенно в далеко зашедших стадиях патологического процесса. Варикозное расширение вен может быть причиной тяжелых пищеводно-желудочных кровотечений.
Варикозное расширение вен пищевода и желудка обычно развивается при нарушении портального кровообращения, обусловленного циррозом печени или тромбозом воротной вены.
Изолированное расширение вен свода и верхней трети тела желудка наблюдается при тромбозе селезеночной вены (при хроническом панкреатите, раке поджелудочной железы и др.), а также при наличии прямых анастомозов между желудочными и забрюшинными венами. Они могут наблюдаться в антральном отделе и двенадцатиперстной кишке при расширении панкреатической и дуоденальной вены, а также правой желудочно-сальниковой и пузырной ветвей правой брыжеечной вены.
При рентгенологическом исследовании, осуществляемом в условиях двойного контрастирования верхних отделов желудка, определяются выраженная ячеисто-петлистая или полиповидная перестройка рельефа слизистой оболочки свода и верхней трети тела желудка, а также овальные, дольчатые или извитые, нередко расположенные в виде цепочки, и четко очерченные дефекты наполнения. Эти изменения трудно отличить от патологической перестройки рельефа слизистой оболочки, наблюдаемой при других заболеваниях желудка (избыточное развитие слизистой оболочки, полппоз, лимфогранулематоз, лимфосаркома и др.).
Характерной особенностью дефектов наполнения при варикозном расширении веп является изменчивость их формы и размеров при перемене положения пациента во время исследования, а также под влиянием дыхательных проб Мюллера и Вальсальвы, внешней компрессии, раздувания желудка газом при двойном его контрастировании и других воздействиях. Сохраняется также пластичность стенки желудка в зоне поражения.
Установлению правильного диагноза способствует обнаружение расширенных вен пищевода и клинических симптомов портальной гипертензии. При необходимости прибегают к контрастному исследованию сосудов портальной системы, с помощью которого определяется характер и степень выраженности окольного кровотока и варикозного расширения вен.
- Читать далее "Осложнения язвенной болезни. Диагностика осложнений язвенной болезни."
Оглавление темы "Болезни пищевода. Диагностика болезней желудка.":1. Пищевод при коллагенозах. Варикозное расширение вен пищевода.
2. Грыжи пищеводного отверстия диафрагмы. Признаки грыж пищеводного отверстия диафрагмы.
3. Диагностика грыжи пищеводного отверстия. Проявления грыжи пищеводного отверстия.
4. Рак пищевода. Классификация рака пищевода.
5. Транспилорический пролапс. Варикозное расширение вен желудка.
6. Осложнения язвенной болезни. Диагностика осложнений язвенной болезни.
7. Перидуоденит. Диагностика перидуоденита.
8. Желудок при лимфогранулематозе. Желудок при лейкозе.
9. Эозинофильная гранулема. Сифилис желудка.
10. Туберкулез желудка. Безоары желудка.

