Электрокардиостимуляция (ЭКС) - показания, методики
Электрокардиостимуляция (ЭКС) часто может быть жизнесохраняющей процедурой, особенно когда остановке кровообращения предшествует период брадикардии или если брадикардия развивается на фоне нестабильности гемодинамики после успешной реанимации.
Можно попытаться провести ЭКС неинвазивным или инвазивным методом в зависимости от наличия соответствующего оснащения и/или опыта специалиста.
Неинвазивная (чрескожная) электрокардиостимуляция
Чрескожная электрокардиостимуляция (ЭКС) может быть начата очень быстро, требует минимум навыков и позволяет избежать рисков, связанных с катетеризацией центральной вены. У многих современных дефибрилляторов есть функция наружной ЭКС, и тем сотрудникам, которые вовлечены в процесс оказания помощи пациентам с остановкой кровообращения, очень важно в совершенстве овладеть этой методикой.
Стимуляция обычно осуществляется через самоклеющиеся накожные электроды, которые в случае необходимости можно использовать и для дефибрилляции. Если устройство используется для стимуляции, как правило, требуется еще и регистрация ЭКГ-сигнала с помощью отдельного трехэлектродного кабеля.
Усиление ЭКГ-сигнала регулируется так, чтобы обеспечить восприятие каждого собственного комплекса QRS. Затем устанавливается режим стимуляции «по требованию» (demand) и частота стимуляции от 60 до 90 уд./мин. Ток стимулов устанавливают на минимум, после чего включают стимулятор. Затем, наблюдая за пациентом и мониторируя ЭКГ-сигнал, постепенно увеличивают ток стимулов до тех пор, пока ритм не будет навязан. По мере увеличения силы тока появляются сокращения скелетной мускулатуры, а на мониторе - спайки стимулов.
Электрический захват распознается по появлению расширенного комплекса QRS и широкого зубца Т. Обычно для этого бывает достаточно тока силой 50-100 мА. Появление пальпируемого артериального пульса указывает, что электрический захват сопровождается механическим (т.е. сокращением миокарда). Невозможность добиться механического захвата при наличии хорошего электрического захвата указывает на нефункционирующий миокард. Поскольку процедура может оказаться болезненной, обычно пациенты нуждаются во в/в седации бензодиазепином (Диаземульс).
Чрескожная стимуляция - это временная мера и продолжается лишь до тех пор, пока не будет налажена система для временной трансвенозной ЭКС.
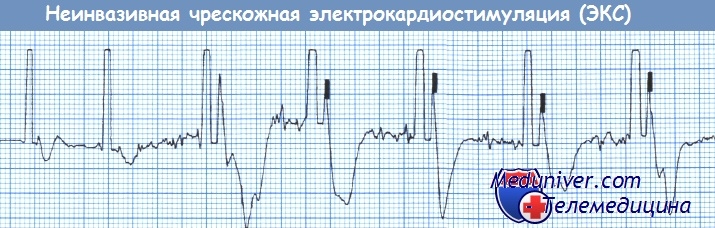
В остальных спайках можно видеть захват желудочков. Важно убедиться, что электрический захват сопровождается механическим захватом желудочков, что можно оценить по наличию пульсовой волны.
Инвазивная (трансвенозная) электрокардиостимуляция
При проведении данной манипуляции в распоряжении должны быть реанимационная тележка и венозный доступ. В ходе процедуры нередко индуцируются брадикардия, асистолия и желудочковые тахиаритмии, в связи с чем под рукой необходимо иметь атропин, изопреналин и лидокаин. Чаще всего для установки временного электрода для трансвенозной ЭКС используется правая подключичная вена (левую вену оставляют нетронутой для установки постоянного ЭКС, что может понадобиться в ряде случаев).
Риск связанных с венозным доступом осложнений можно снизить при использовании доступа через бедренную вену, другими преимуществами которого являются также возможность быстрого гемостаза путем прижатия в случае возникновения кровотечения и минимизация числа манипуляций с электродом во время его установки.
Методом Сельдингера в центральную вену необходимо установить интродьюсер с невозвратным клапаном, позволяющий легко манипулировать электродом. В большинстве случаев для стимуляции подойдет биполярный эндокардиальный электрод размером 5 F. Перед введением электрода необходимо подготовить сам стимулятор (пульс-генератор). При использовании подключичного доступа электрод со стандартным изгибом 20-30° на конце под контролем рентгеноскопа продвигают в ПП, а затем поворачивают таким образом, чтобы его кончик указывал влево и вниз.
Продвижение электрода через трикуспидальный клапан часто сопровождается возникновением желудочковой эктопической активности, которая обычно быстро купируется самостоятельно и не требует лечения. При возникновении трудностей при прохождении кольца трикуспидального клапана обычно помогает изменение кривизны кончика электрода. Если это оказывается неэффективным, попробуйте сформировать в ПП петлю путем направления кончика электрода к правой границе сердца. Пока он находится вблизи кольца трикуспидального клапана, электрод вращается по часовой стрелке и против нее; в этом случае легкое извлечение электрода позволит его кончику «провалиться» через клапан в ПЖ.
Электрод никогда не следует продвигать форсированно, если ощущается препятствие: при этом, наоборот, его необходимо немного оттянуть, повернуть вокруг своей оси и постараться аккуратно продвинуть вновь. При использовании бедренного доступа изгиб конца электрода должен быть направлен медиальнее по отношению к точке входа в ПП. В этом случае при дальнейшем продвижении электрод обычно легко проходит через трикуспидальный клапан.
Наилучшая позиция эндокардиального электрода - верхушка ПЖ, так, чтобы его кончик проецировался чуть левее срединной линии и был направлен вниз (если электрод направлен влево, по направлению к левой ключице, он может находиться в коронарном синусе, что, как правило, не позволяет осуществлять стимуляцию с приемлемым порогом). Петля электрода должна иметь достаточную слабину, позволяющую его кончику сохранять позицию при изменении позы и при глубоком вдохе, но при этом не слишком большую, что может привести к смещению кончика в ПП или легочную артерию. После установки электрода его контакты подключаются к самому пульс-генератору.
Для определения порога стимуляции пульс-генератор сначала переводится в режим «по требованию» (demand), после чего устанавливается частота стимуляции, превышающая частоту собственного ритма пациента на 5-10 уд./мин. Выходное напряжение устанавливается равным 3 В, при этом должен быть навязан устойчивый ритм ЭКС. Затем амплитуду стимулов постепенно уменьшают до тех пор, пока захват желудочков не исчезнет. Удовлетворительный порог стимуляции составляет < 1 В, хотя приемлемыми могут также оказаться и более высокие его величины (у пожилых, у лиц с нижним ИМ, а также в том случае, когда были испробованы различные позиции электрода, в каждой из которых порог стимуляции был еще выше).
Устойчивость стимуляции контролируется на фоне глубокого дыхания, кашля и чихания. Если при этом ритм перестает навязываться, следует искать другую, более стабильную позицию электрода. Как только порог стимуляции определен, необходимо установить такую амплитуду стимулов, которая превышала бы пороговую в 3 раза, т.е. 3 В или выше. Это позволяет компенсировать последующее возрастание порога вследствие воспаления или отека тканей в области контакта с электродом. Если синусовый ритм сохранен, то пороговая частота стимуляции устанавливается на величину 50 уд./мин. При наличии АВ-блокады или брадикардии обычно устанавливают частоту стимуляции 70-80 уд./мин.
Для уменьшения вероятности смещения электрода его плотно подшивают к коже после формирования наружной петли. По окончании манипуляции для исключения осложнений необходимо выполнить контрольную рентгенографию органов грудной клетки.
Работу временного трансвенозного электрокардиостимулятора необходимо контролировать как минимум 1 раз в сутки, проверяя порог стимуляции, наличие признаков инфекции в области венозного доступа, целостность соединений и уровень зарядки источника питания внешнего генератора. Также необходимо оценивать и регистрировать собственный ритм сердца пациента. Порог стимуляции оценивается путем увеличения частоты импульсов до достижения устойчивой стимуляции с последующим постепенным снижением амплитуды импульсов до тех пор, пока не прекратится захват желудочков. Резкое возрастание порога стимуляции обычно указывает на необходимость репозиционирования электрода.
Показания для временной трансвенозной электрокардиостимуляции (ЭКС):
Неотложные/острые показания для электрокардиостимуляции (ЭКС)
I. Острый ИМ:
• Асистолия
• Симптомная брадикардия (синусовая брадикардия с артериальной гипо-тензией, АВ-блокада II степени типа Мобитц 1 с артериальной гипотензией, не поддающиеся лечению атропином)
• Билатеральная блокада ножек пучка Гиса (альтернирующая блокада ножек пучка Гиса или блокада правой ножки пучка Гиса в сочетании с альтернирующей блокадой передней или задней ветви левой ножки пучка Гиса)
• Свежая или неизвестной давности бифасцикулярная блокада в сочетании с АВ-блокадой I степени (трифасцикулярная блокада)
• АВ-блокада II степени типа Мобитц 2
• Необходимость проведения учащающей ЭКС для подавления тахиаритмии
II. Брадикардия, не связанная с острым ИМ:
• Асистолия
• АВ-блокада II или III степени с нарушением гемодинамики или синкопальным состоянием в покое
• Наличие «брадизависимых» желудочковых тахиаритмии III.
Элективные показания для электрокардиостимуляции (ЭКС):
• Для поддержания ритма сердца во время выполнения процедур, которые могут усугубить брадикардию
• Общая анестезия в сочетании с:
- АВ-блокадой II или III степени;
- интермиттирующей АВ-блокадой;
- АВ-блокадой I степени и бифасцикулярной блокадой;
- АВ-блокадой I степени и полной блокадой левой ножки пучка Гиса
• Кардиохирургическое вмешательство:
- на аорте;
- на трикуспидальном клапане;
- с целью закрытия дефекта МЖП;
- с целью ликвидации первичного дефекта межпредсердной перегородки
- Вернуться в раздел нашего сайта "кардиология"
Оглавление темы "Нарушения ритма при инфаркте миокарда":- АВ-блокада 2 степени при инфаркте миокарда
- АВ-блокада 3 степени (полная блокада сердца) при инфаркте миокарда
- Поздние аритмии после инфаркта миокарда: желудочковая экстрасистолия, тахикардия
- Реабилитация после острого коронарного синдрома (ОКС)
- Частота и физиология реанимационных мероприятий при остановке сердца
- Этапы реанимационных мероприятий АВС
- Восстановление проходимости дыхательных путей - методика
- Поддержание кровообращения - наружный массаж сердца при остановке
- Дефибрилляция сердца - показания, методика
- Электрокардиостимуляция (ЭКС) - показания, методики

