Обратная артериальная перфузия. Диагностика обратной артериальной перфузии.
Частота обратной артериальной перфузии (ОАП), или акардии, составляет 1% от всех случаев монохориальной беременности или 1 случай на 35 000 всех беременностей. Впервые эта аномалия была описана A. Benedetti [80] в 1553 г. Акардия является результатом атерио-артериальных и вено-венозных анастомозов сосудов пуповины близнецов, слияния плацент и ОАП. Поэтому в 1983 г. М. Van Allen и соавт. впервые использовали термин последствия обратной артериальной перфузии (ПОАП). Кровь от пуповины плода-донора через артериальные анастомозы в реверсном направлении по пуповине поступает какардиальному плоду. По вене пуповины паразитирующего плода в плаценту поступает глубоко дезоксигенированная кровь. Наиболее часто ОАП возникает у монозиготных близнецов со слившимися плацентами, но в литературе есть примеры развития этой патологии при наличии трех, четырех и пяти близнецов. Акардиальный плод и его близнец имеют всегда одинаковый пол, преимущественно женский.
Хромосомные аномалии наблюдаются в 50% случаев при ОАП. Однако нарушения не соответствуют ожидаемому фенотипу при этих хромосомных аберрациях. При ПОАП один близнец является реципиентом, второй - донором. Близнец-реципиент (перфузируемый) представляет собой широкий круг нарушений, в то время как близнец-донор морфологически здоров. У пораженного плода может отсутствовать не только сердце, но и любой другой орган, внешне плод может принимать самые разные формы. У акардиального плода аномалии определяются фактически в любом органе. К ним относятся полное или частичное отсутствие свода черепа, голопрозэнцефалия, анэнцефалия, пороки лица (анофтальмия, микрофтальмия, расщелины губы и неба), отсутствие или недоразвитие конечностей, грудной клетки, дефекты диафрагмы, отсутствие легких, атрезия пищевода, короткий кишечник, омфалоцеле, гастрошизис, асцит, отсутствие печени, желчного пузыря, поджелудочной железы, экстрофия клоаки, отек подкожной клетчатки, единственная артерия пуповины. В большинстве случаев обнаруживается оболочечное прикрепление пуповины акардиального плода.
В клинической практике наибольшее распространение получила следующая классификация акардии.
1. Acardius anceps - пораженный плод имеет наиболее сохранный вид: голова сформирована полностью или частично с остатками краниальных костей и мозговой ткани, лицевой череп с расщелинами, четко различаются конечности и отдельные части туловища.
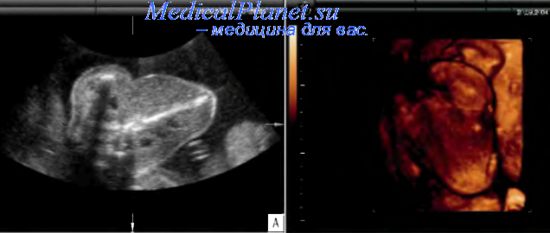
2. Acardius acephalus - отсутствуют голова, верхняя часть туловища с органами грудной клетки, верхние конечности; дифференцируются рудиментарная диафрагма, зачатки органов брюшной полости, тазовые кости и конечности.
3. Acardius acormus - туловище отсутствует; голова или рудиментарная, подобная голове структура прикрепляется к плаценте напрямую или через небольшой фрагмент пуповины.
4. Acardius amorphus - наиболее выраженное повреждение плода, приводящее к полной потере человеческого облика.
Пренатальная диагностика акардии широко представлена в литературе. Подозрение на акардию возникает в тех случаях, когда один из плодов при многоплодной беременности имеет причудливые очертания (недифференцированные голова, туловище, конечности). Во II триместре беременности развивается выраженное многоводие у плода-донора. Дифференциальный диагноз необходимо проводить с тератомой и случаем внутриутробной гибели одного из близнецов. При подозрении на внутриутробную гибель одного из близнецов необходимо провести серию ультразвуковых исследований, которые покажут рост акардиального плода в динамике.
Установление диагноза акардии возможно уже при скрининговом ультразвуковом исследовании в конце I триместра беременности. Наиболее рано пренатально диагноз ПОАП был поставлен S. Zucchini и соавт. в начале 9-й недели беременности. Допплерография имеет большое значение для постановки точного диагноза. При нормальной беременности кровоток в артерии пуповины идет в направлении от плода к плаценте. Кровоток у акардиального монстра по артерии пуповины идет в обратном направлении, то есть от плода-донора к плоду-реципиенту. D. Sherer и соавт. зарегистрировали значительное увеличение по сравнению с нормой систолодиастолического соотношения в артерии пуповины акардиального плода. Уровень смертности близнецов-реципиентов составляет 100%, плодов-доноров 50-75%. Основными причинами смерти плодов-доноров являются сердечная недостаточность, запутывание петель пуповины и недоношенность. Частота врожденных пороков развития у плода-донора составляет около 10%. Наиболее часто отмечается гидроцефалия, пороки сердца и сосудов. Во время беременности плод-донор адаптируется к новым условиям кровоснабжения. В результате у него развивается водянка, асцит, гидроторакс, гипертрофия правого желудочка, гепато-мегалия и тяжелая сердечная недостаточность, сопровождающаяся трикуспидальной недостаточностью и нередко перикардиальным выпотом.
Основной задачей лечения является получение жизнеспособного плода-донора до развития сердечной недостаточности. В случае диагностики акардии необходим еженедельный ультразвуковой контроль и при отсутствии признаков сердечной недостаточности у плода-донора возможно консервативное ведение. Назначаются препараты, снижающие маточную активность (сульфат магния, (3-адреномиметики, индометацин) и кортикостероиды (целестон, дексаметазон) для ускорения созревания легочной ткани плода. Амниоредукция способствует уменьшению внутриматочного давления и наряду с использованием токолитиков снижает риск развития преждевременных родов. Если акардия диагностирована до 20 нед, то методом выбора является селективное прекращение кровотока по пуповине плода-реципиента. Трудности этого метода лечения обусловлены тем, что пуповина акардиального плода очень короткая и имеется тесная связь межу пуповинами близнецов. Облитерация сосудов пуповины может быть осуществлена путем эмболизации, коагуляции или перевязки.
- Читать далее "Фето-фетальный трансфузионный синдром. Диагностика фето-фетального трансфузионного синдрома."
Оглавление темы "Оперативная тактика при многоплодной беременности. Трехмерная эхография.":1. Плод в плоде. Диагностика плода в плоде.
2. Обратная артериальная перфузия. Диагностика обратной артериальной перфузии.
3. Фето-фетальный трансфузионный синдром. Диагностика фето-фетального трансфузионного синдрома.
4. Переплетение пуповин. Диагностика переплетения пуповин.
5. Инвазивные вмешательства при многоплодной беременности. Оперативная тактика при многоплодной беременности.
6. Редукция многоплодной беременности. Техника редукции многоплодной беременности.
7. Гибель одного из близнецов. Что делать при гибели одного из близнецов?
8. Трехмерная эхография. Методика трехмерной эхографии.
9. Трехмерная эхография черепа и лица. Как проводить трехмерное исследование черепа и лица?
10. Трехмерное исследование позвоночника и конечностей. Трехмерное УЗИ плода.

