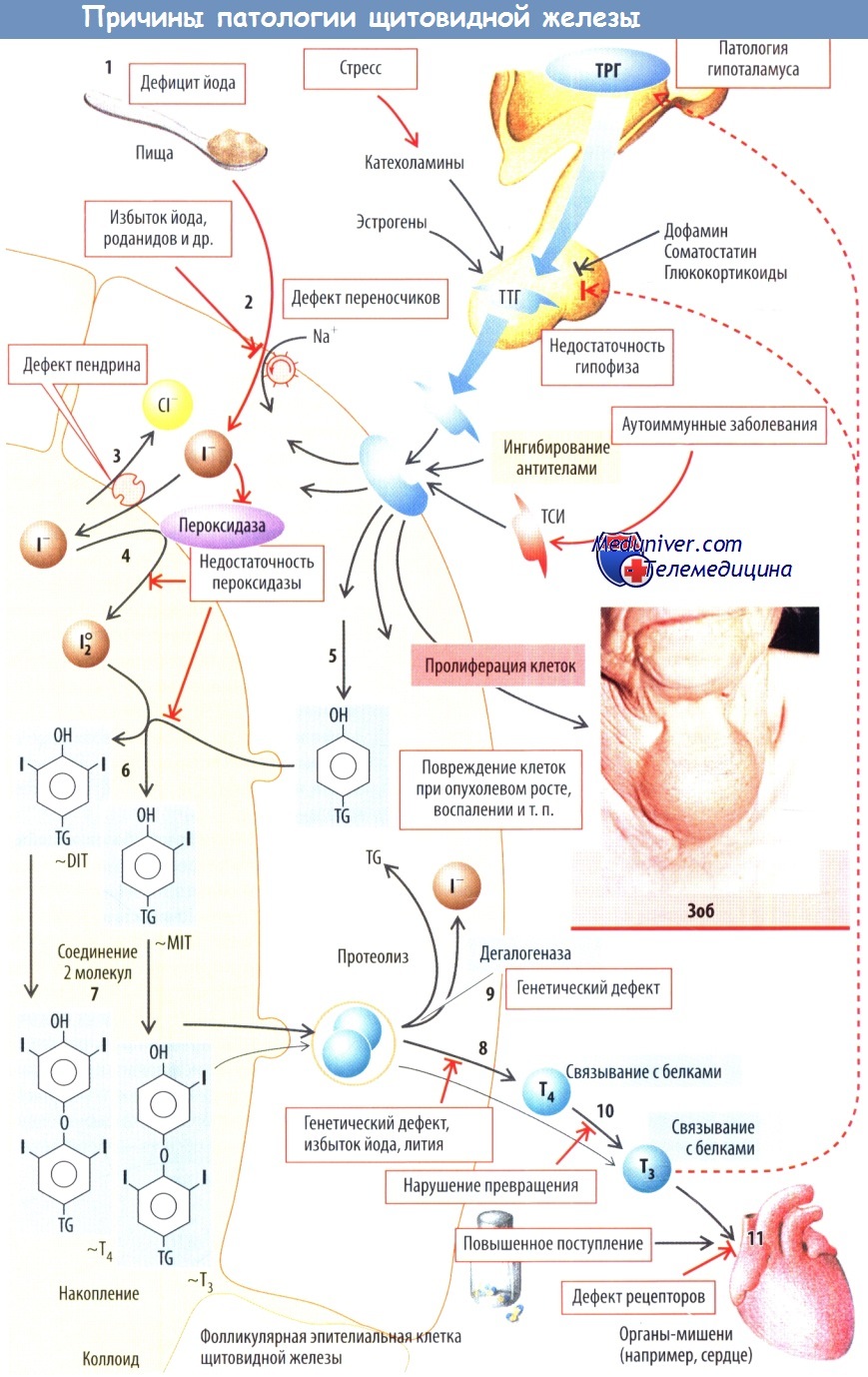
Схема причин зоба, гипотиреоза и гипертиреоза
Гормоны тироксин (Т4) и трийодтиронин (Т3) образуются в эпителиальных клетках (тироцитах), которые окружают фолликулы щитовидной железы. Их синтез происходит в несколько этапов, каждый из которых может быть нарушен. Пищевой йод поступает из крови в фолликулярные эпителиальные клетки с помощью Na+,I- - котранспортера, секретируется через апикальную мембрану клеток в просвет фолликулов с помощью анионообменника (пендрина) и окисляется в просвете с помощью оксидазы.
Богатый тирозином белок (тиреоглобулин, TG) синтезируется в эпителиальных клетках и, как и йод, секретируется в просвет фолликулов. Здесь остатки тирозина глобулина йодируются с образованием дийодтирозина (DIT) или монойодтиро-зина (MIT). Два йодированных остатка затем соединяются. Гормоны щитовидной железы депонируются в виде тиреоглобулина, который находится в коллоиде просвета фолликула.
При стимуляции щитовидной железы тиреотропным гормоном (ТТГ) фолликулярные эпителиальные клетки захватывают тиреоглобулин из просвета, который распадается, выделяется Т4 и, в меньшей степени, Т3. От DIT или MIT, которые не использовались для образования гормонов, с помощью галоксиге-назы отщепляется I-. В крови Т4 (99,98 %) и Т3 (99,7 %) транспортируются в основном в комплексе с белками плазмы: тироксинсвязывающим белком, транстиретином, альбумином.
В периферических тканях от Т4 под действием дейодирующих ферментов отщепляется один остаток йода. Дейодиназы I типа обладают низким сродством к гормону, II типа — высоким. Таким образом, Т4 превращается в более активный гормон Т3. В период голодания и тяжелой болезни Т4 и Т3 инактивируются дейодиназой III типа с образованием неактивного реверсивного Т3 (гТ3). Т3 и Т4 стимулируют рецепторы TRα и TRβ, которые в 10 раз более чувствительны к Т3, чем к Т4.
На синтез и секрецию Т3 и Т4, а также рост щитовидной железы влияет ТТГ передней доли гипофиза. Секреция ТТГ, в свою очередь, стимулируется тиреолиберином (ТРГ) гипоталамуса. Стресс и эстрогены усиливают, а глюкокортикоиды, соматостатин и дофамин ингибируют высвобождение ТТГ.
Снижение секреции гормонов щитовидной железы (гипотиреоз), как правило, связано с патологией самой щитовидной железы. Причины нарушения синтеза и действия гормонов щитовидной железы следующие:
1) снижение потребления йода с пищей;
2) нарушение транспорта йода в клетки щитовидной железы (генетический дефект переносчика или ингибирование транспорта перхлоратом, нитратами, тиоцианатом/роданатом);
3) генетически обусловленный синтез аномального пендрина (мутация одновременно приводит к глухоте — синдром Пендреда);
4) недостаточность пероксидазы, связанная с мутацией гена, или ингибирование пероксидазы тиоура-цилом либо избытком йода (ингибирование образования Н2O2 при высокой концентрации йода);
5) аномальный тиреоглобулин;
6) нарушение йодирования остатков тиреоглобулина, в котором также участвует пероксидаза;
7) нарушение процесса связывания двух йодированных остатков тирозина;
8) генетически детерминированное или связанное с действием лития нарушение процесса гидролиза тиреоглобулина и образования Т3 и Т4;
9) недостаточность галогеназы;
10) нарушение образования более эффективного гормона Т3, что снижает соотношение Т3/Т4, даже при нормальной или повышенной секреции Т3/Т4;
11) дефект рецептора ТТГ или нарушение передачи гормонального сигнала (например, дефект Gsa-субъединицы G-белка при синдроме Олбрайта, транскрипционных факторов TTF-1, TTF-2 или РАХ-8).
Генетические дефекты рецепторов и ферментов синтеза Т3/Т4 встречаются редко. Главные этиологические факторы гипотиреоза — дефицит йода, воспалительные процессы в щитовидной железе (например, аутоиммунный тиреоидит Хасимото), облучение или хирургическое удаление железы при раке. Реже гипотиреоз отмечается вследствие дефицита ТТГ (напри мер, при гипофизарной недостаточности) или ТРГ (например, при повреждении гипоталамуса). Иногда рецептор ТТГ блокируется антителами.
Наиболее распространенной причиной повышенного высвобождения гормона щитовидной железы (гиперти реоза) является длительно действующий стимулятор щитовидной железы или тиреоидстимулирующий иммуноглобулин (ТСИ). ТСИ — это иммуноглобулин класса G, который связывается с рецептором ТТГ (например, при болезни Грейвса). В результате усиливается секреция гормона и развивается гипертрофия щитовидной железы. Продукция ТТГ подавляется высокой концентрацией Т3/Т4.
Другие причины гипертиреоза — ортотопическая или эктопическая продукция гормонов щитовидной железы гормонпродуцирующими опухолями, воспаление щитовидной железы (тиреоидиn), повышенная секреция ТТГ или избыточное поступление гормонов щитовидной железы.
Увеличение размера щитовидной железы (зоб) отмечается при опухолях или повышенной стимуляции ТТГ либо ТСИ. В этой ситуации высвобождение гормонов щитовидной железы уменьшается (например, при выраженном дефиците йода и дефекте указанных выше ферментов) или увеличивается (например, при болезни Грейвса).
Учебное видео гормоны щитовидной железы в норме и при болезни
- Рекомендуем ознакомиться со следующей статьей "Схема развития и симптомов гипертиреоза"
Оглавление темы "Схемы гормональных нарушений":- Схема и видео секреции женских половых гормонов
- Схема эффектов эстрогенов и прогестерона
- Схема последствий избытка и недостатка женских половых гормонов
- Схема развития гермафродитизма - интерсексуальности
- Схема причин зоба, гипотиреоза и гипертиреоза
- Схема развития и симптомов гипертиреоза
- Схема развития и симптомов гипотиреоза
- Схема причин развития сахарного диабета
- Схема ранних признаков сахарного диабета
- Схема поздних осложнений сахарного диабета
- Дополнительное питание больных через зонд. Какие смеси применять?

