Механизм развития (патогенез) портальной гипертензии
Причины, приводящие к повышению сопротивления портальных сосудов току крови, можно разделить на предпеченочные, внутрипеченочные и постпеченочные.
Основными предпеченочными причинами являются тромбоз воротной вены, сужение ее просвета ниже места разделения на левую и правую ветви, а также массивная спленомегалия с резким увеличением оттока крови по селезеночной вене.
Важнейшие постпеченочные причины — тяжелая правожелудочковая недостаточность, констриктивный перикардит и обструкция печеночных вен.
Главная внутрипеченочная причина — цирроз печени, вызывающий портальную гипертензию. Редкими внутрипеченочными причинами являются шистосомоз, тяжелый жировой гепатоз, диффузные фиброзирующие гранулематозы (например, саркоидоз), а также заболевания, при которых нарушается портальная микроциркуляция (например, регенеративная узловая гиперплазия).
Патофизиологические основы развития портальной гипертензии сложны и включают:
- высокое сопротивление портальному кровотоку на уровне синусоидов. Связано с сокращением гладкомышечных клеток и миофибробластов сосудистой стенки, а также с нарушением кровотока, вызванным рубцеванием и образованием ложных долек. Эндотелиоциты синусоидов вносят свой вклад в развитие внутрипеченочной вазоконстрикции, связанной с портальной гипертензией, путем снижения синтеза оксида азота и выделения эндотелина-1, ангиотензиногена и эйкозаноидов.
Ремоделирование синусоидов и формирование в фиброзных септах анастомозов между системами печеночной артерии и воротной вены вносят свой вклад в развитие портальной гипертензии за счет увеличения давления в системе воротной вены, вызванного шунтированием артериальной крови под высоким давлением. Кроме того, ремоделирование синусоидов и внутрипеченочное шунтирование препятствуют обмену веществ между кровью в синусоидах и гепатоцитами;
- увеличение портального кровотока за счет гипердинамической циркуляции крови. Последняя вызвана расширением артерий (прежде всего артерий внутренних органов). Усиленный кровоток в артериях внутренних органов, в свою очередь, ведет к увеличению оттока крови в систему воротной вены.
За расширение артерий внутренних органов ответственны многочисленные медиаторы, например простагландин I2 и TNF, однако основная роль в этом процессе отводится оксиду азота. Считается, что повышение концентрации бактериальной ДНК в крови, всасываемой из просвета кишки, обусловленное снижением функции системы мононуклеарных фагоцитов и шунтированием крови из портальной циркуляции в системную, когда кровь минует основную массу клеток Купфера в печени, стимулирует выработку оксида азота.
Правильность этой гипотезы была доказана с помощью экспериментальных моделей портальной гипертензии, когда использование антибиотиков оказывало благоприятный эффект на течение заболевания.
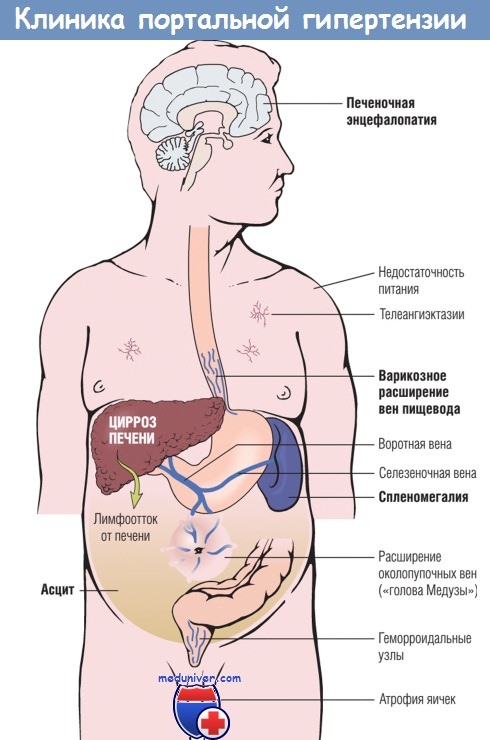
Основные клинические проявления портальной гипертензии при циррозе печени:
(1) асцит;
(2) портокавальные анастомозы;
(3) спленомегалия;
(4) печеночная энцефалопатия.
1. Асцит. Асцит — накопление в брюшной полости избыточного количества жидкости. В 85% наблюдений причиной асцита является цирроз печени. Обычно асцит можно выявить только после того, как в брюшной полости накопилось более 500 мл жидкости. Асцитическая жидкость в большинстве случаев имеет характер серозной и содержит менее 3 г/дл белка (в основном альбумина), при этом разница сывороточного альбумина и асцитического альбумина >1,1 г/дл.
Концентрация в асцитической жидкости таких веществ, как глюкоза, натрий и калий, соответствует их концентрации в крови. Также в жидкости могут быть немногочисленные мезотелиальные клетки и мононуклеарные лейкоциты.
Наличие нейтрофилов свидетельствует о присоединении вторичной инфекции, тогда как наличие эритроцитов указывает на возможную диссеминацию злокачественной опухоли органов брюшной полости. Длительно существующий асцит может сопровождаться развитием гидроторакса, чаще правостороннего, за счет интенсивной фильтрации асцитической жидкости через трансдиафрагмальные лимфатические сосуды.
Патогенез асцита сложен, в него вовлечены следующие механизмы:
- повышение давления в синусоидах. Ведет к изменению направления действия сил Старлинга и выходу жидкости в пространства Диссе, откуда она удаляется через лимфатические сосуды печени. Выходу жидкости способствует также гипоальбуминемия;
- фильтрация лимфы, образовавшейся в печени, в брюшную полость. В норме через грудной лимфатический проток за сутки проходит 800— 1000 мл лимфы. При циррозе печени по ее лимфатическим сосудам за сутки может оттекать до 20 л лимфы, что значительно больше дренажной способности грудного лимфатического протока. Лимфа, образовавшаяся в печени, насыщена белками и содержит мало триглицеридов, что объясняет присутствие белка в асцитической жидкости;
- расширение сосудов внутренних органов и гипердинамическая циркуляция. Эти изменения были описаны ранее, когда речь шла о патофизиологических основах портальной гипертензии. Расширение артерий внутренних органов ведет к снижению артериального давления. По мере прогрессирования вазодилатации увеличение сердечного ритма и сердечного выброса уже не может компенсировать снижение давления. Это приводит к активации механизмов вазоконстрикции, включая РААС и увеличение выделения антидиуретического гормона.
Сочетание портальной гипертензии, вазодилатации и задержки в организме натрия и воды ведет к увеличению перфузионного давления в капиллярах межуточной ткани и выходу жидкости в брюшную полость.
2. Портокавальные анастомозы. По мере повышения давления в системе воротной вены кровь из нее начинает поступать в системный кровоток, минуя печень, по расширенным сосудистым анастомозам и по вновь образованным сосудам. В тех участках, где вены большого круга кровообращения связаны посредством капилляров с системой воротной вены, формируются портокавальные анастомозы: вены вокруг и внутри стенки прямой кишки (их расширение приводит к появлению геморроидальных узлов), вены пищеводно-желудочного соединения (варикозно расширяются), вены ретроперитонеального пространства и серповидной связки печени (с вовлечением околопупочных и других коллатералей брюшной стенки).
Геморроидальные узлы иногда могут быть источником кровотечений, но они редко угрожают жизни. Большее клиническое значение имеют варикозно расширенные вены пищеводно-желудочного соединения, наблюдаемые у 40% лиц с выраженным циррозом печени и являющиеся причиной массивной кровавой рвоты, которая в 50% случаев приводит к летальному исходу. Летальность при каждом эпизоде кровотечения достигает 30%. Важным симптомом портальной гипертензии является расширение подкожных вен на передней брюшной стенке от пупка до нижнего края ребер (признак «голова Медузы»).
3. Спленомегалия. Длительный застой крови в системе воротной вены может вести к застойной спленомегалии. Степень увеличения селезенки вариабельна, масса может достигать 1 кг, однако этот показатель не обязательно коррелирует с другими признаками портальной гипертензии. Массивная спленомегалия может вторично вести к патологии системы крови, характерной для гиперспленизма, например тромбоцитопении и даже панцитопении.
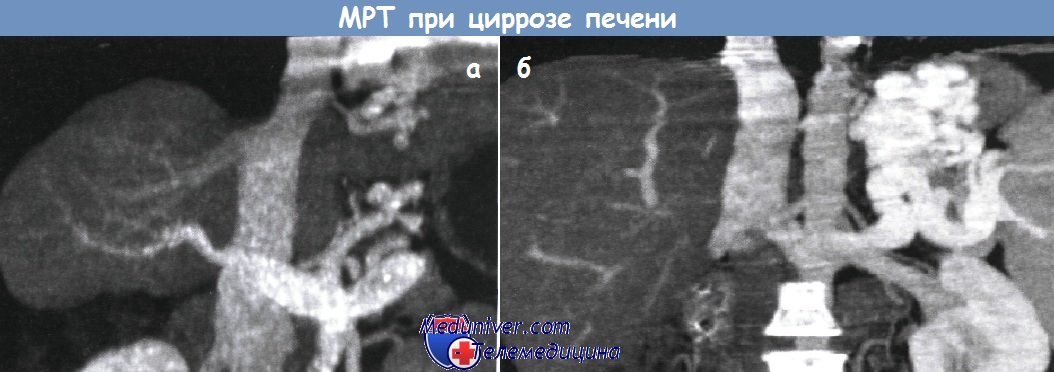
Магнитно-резонансная ангиография.
б - Магнитно-резонансная ангиография другого пациента с портальной гипертензией.
Определяется выраженное варикозное расширение вен и коллатеральный кровоток.
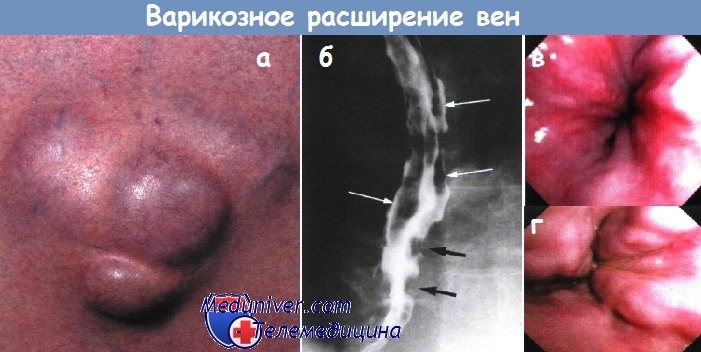
б - Варикозное расширение вен — многокамерные дефекты наполнения во фронтальной (белые стрелки) и сагиттальной (черные стрелки) проекции дистального отдела пищевода.
Рентгеноконтрастное исследование.
в - Первая степень варикозного расширения вен пищевода.
г - Вторая степень варикозного расширения вен пищевода. Извитые вены.
- Рекомендуем ознакомиться со следующей статьей "Обмен билирубина и образование желчи"
Оглавление темы "Патогенез болезней ЖКТ":- Механизм развития (патогенез) острого аппендицита
- Механизм развития (патогенез) опухоли червеобразного отростка
- Механизм развития (патогенез) перитонита - воспаления брюшины
- Механизм развития (патогенез) опухоли брюшины
- Строение и функции печени
- Проявления болезни печени и ее лабораторная диагностика
- Механизм развития (патогенез) печеночной недостаточности
- Механизм развития (патогенез) цирроза печени
- Механизм развития (патогенез) портальной гипертензии
- Обмен билирубина и образование желчи

