Механизм развития (патогенез) печеночной недостаточности
Вариантов клеточной и тканевой реакции печени на повреждение (вне зависимости от его причины) относительно немного. Самыми частыми являются:
- повреждение гепатоцитов и внутриклеточные накопления;
- некроз и апоптоз гепатоцитов;
- воспаление;
- регенерация;
- фиброз.
Клинически многочисленные болезни печени проявляются разными синдромами. Прежде чем приступить к обсуждению болезней печени, остановимся на некоторых синдромах: печеночной недостаточности, циррозе печени, портальной гипертензии и нарушениях обмена билирубина, приводящих к желтухе и холестазу.
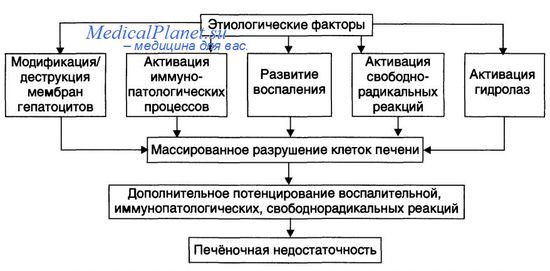
Наиболее тяжелым проявлением болезни печени является печеночная недостаточность. Она может возникать в результате внезапного и массивного разрушения клеток печени (молниеносная печеночная недостаточность), но чаще является терминальной стадией прогрессирующего хронического повреждения печени. Ежегодно в США регистрируют 2000 случаев молниеносной печеночной недостаточности. При этом в терминальную стадию переходят болезни печени с бессимптомным разрушением гепатоцитов и с периодически повторяющимся повреждением паренхимы органа.
В случае серьезного нарушения функции печени к печеночной недостаточности часто приводят интеркуррентные заболевания. Независимо от причины печеночная недостаточность возникает лишь тогда, когда утрачены 80-90% функциональной активности печени. После потери печенью способности обеспечивать гомеостаз жизнь пациента может спасти только трансплантация органа. Без трансплантации летальность при печеночной недостаточности достигает 80%.
Повреждения, вызывающие печеночную недостаточность, подразделяют на 3 категории:
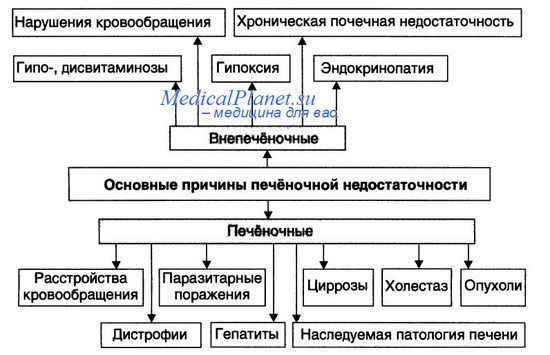
1. Острое повреждение печени. Такое состояние, сопровождающееся энцефалопатией, приводит к острой печеночной недостаточности. Если энцефалопатия развивается в течение 2 нед с момента появления желтухи, говорят о молниеносной печеночной недостаточности. Если энцефалопатия возникает через 3 мес после появления желтухи — о субмолниеносной печеночной недостаточности. К острой печеночной недостаточности приводит массивный некроз печени, развившийся чаще всего в результате воздействия лекарственных средств или токсинов. Случайный или осознанный прием ацетаминофена (парацетамола) является в США причиной острой печеночной недостаточности почти в 50% случаев.
Галотан, антимикобактериальные препараты (рифампицин, изониазид), антидепрессанты из группы ингибиторов моноаминоксидазы, промышленные химикаты (например, четыреххлористый углерод), а также ядовитые грибы (бледная поганка) являются причинами острой печеночной недостаточности еще в 14% наблюдений (суммарно). Вирус гепатита A (HAV) вызывает острую печеночную недостаточность в 4% наблюдений, а вирус гепатита В (HBV) — в 8%.
15% случаев острой печеночной недостаточности связаны с аутоиммунным гепатитом и гепатитом неясной этиологии. Вирус гепатита С (HCV) крайне редко приводит к массивному некрозу печени. Некроз гепатоцитов может происходить в результате прямого токсического повреждения (например, под воздействием парацетамола или яда грибов), однако чаще он является результатом сочетания токсического воздействия и иммуноопосредованного разрушения гепатоцитов (например, при вирусных гепатитах).
2. Хроническая болезнь печени. Это самая частая причина печеночной недостаточности и одновременно исход персистирующего хронического гепатита, заканчивающегося циррозом печени.
3. Нарушение функции печени без некроза гепатоцитов. Иногда некроза гепатоцитов нет, однако они не способны осуществлять свою метаболическую функцию (например, при отравлении тетрациклином или острой жировой дистрофии во время беременности).
Клинические признаки. Симптомы печеночной недостаточности практически не зависят от ее причины и являются результатом неспособности гепатоцитов поддерживать гомеостаз. Самый частый симптом — желтуха. Серьезными проявлениями печеночной недостаточности являются гипоальбуминемия, предшествующая периферическим отекам, и гипераммониемия, играющая важную роль в нарушении функции головного мозга. Характерен исходящий от тела пациента затхлый или сладковато-кислый запах (печеночный запах). Он обусловлен образованием меркаптанов, выделяемых бактериями желудочно-кишечного тракта при разложении серосодержащей аминокислоты метионина, а также шунтированием крови из воротной вены в системный кровоток (портокавальный анастомоз).
Нарушение метаболизма эстрогенов с последующей гиперэстрогенемией является предположительной причиной развития на коже пальмарной эритемы в результате локальной вазодилатации (симптом печеночных ладоней) и паукообразной ангиомы. В центре каждой ангиомы есть пульсирующая расширенная артериола, от которой радиально отходят небольшие сосуды. У мужчин гиперэстрогенемия ведет к развитию гипогонадизма и гинекомастии.
Печеночная недостаточность является жизнеугрожающим состоянием, т.к. при выраженном нарушении функции печени возможно развитие энцефалопатии и полиорганной недостаточности. Дыхательная недостаточность в сочетании с пневмонией и почечная недостаточность в сочетании с сепсисом уносят жизни многих пациентов с печеночной недостаточностью. В результате нарушения синтеза в печени некоторых факторов свертывания развивается коагулопатия, которая может приводить к массивным желудочно-кишечным кровотечениям. Последующее расщепление и всасывание крови в кишечнике ведет к еще большей метаболической перегрузке печени, усугубляющей печеночную недостаточность. Часто происходит стремительное ухудшение состояния пациента, и в течение нескольких недель или месяцев наступает летальный исход.
Немногие больные, выжившие после острой печеночной недостаточности, могут рассчитывать на восстановление функции печени путем регенерации гепатоцитов (восстановление функции возможно только в том случае, если в печени отсутствует выраженный фиброз). Как указывалось ранее, спасительной операцией может стать трансплантация печени.
Три осложнения печеночной недостаточности заслуживают отдельного обсуждения в связи с сопровождающей их высокой летальностью, а именно:
- печеночная энцефалопатия проявляется разнообразными расстройствами сознания — от едва уловимых нарушений поведения до выраженной спутанности сознания и ступора и в дальнейшем до глубокой комы и смерти. Эти изменения при острой печеночной недостаточности могут прогрессировать в течение нескольких часов или дней, но у лиц в терминальной стадии хронической болезни печени они развиваются медленно. Другими неврологическими симптомами могут быть: ригидность мышц, гипервозбудимость и характерный тремор рук (астериксис, «порхающий тремор» — неритмичные быстрые сгибательно-разгибательные движения верхних конечностей, лучше всего проявляющиеся, когда руки вытянуты вперед и разогнуты в локтевых суставах).
Печеночная энцефалопатия возникает из-за нарушений передачи нервных импульсов в центральной нервной системе и нервно-мышечной передачи и связана с высоким содержанием в крови и центральной нервной системе аммиака, который нарушает работу нейронов и способствует развитию отека головного мозга. В большинстве случаев печеночная энцефалопатия сопровождается лишь незначительными морфологическими изменениями головного мозга, например набуханием астроцитов. Энцефалопатия обратима, если удается улучшить функцию печени;
- гепаторенальный синдром — это форма почечной недостаточности, развивающаяся у лиц с тяжелой хронической болезнью печени без морфологических и функциональных нарушений со стороны почек. Основные функциональные нарушения — задержка в организме натрия, нарушение выведения жидкости, а также снижение почечной перфузии и скорости клубочковой фильтрации. Частота гепаторенального синдрома у пациентов с циррозом печени и асцитом достигает 8% в год. В развитии синдрома играют роль несколько факторов, в т.ч. снижение почечной перфузии в результате системной вазодилатации, активация почечной симпатической нервной системы с последующим сужением приносящих артериол, а также повышение синтеза вазоконстрикторных медиаторов в почках с последующим снижением клубочковой фильтрации.
Ранним признаком гепаторенального синдрома является снижение объема выделяемой мочи, сопровождающееся повышением концентрации остаточного азота и креатинина в крови. Быстрое развитие этого синдрома обычно связано с воздействием стрессорного фактора, например инфекции, желудочно-кишечного кровотечения или обширного хирургического вмешательства. Прогноз заболевания неблагоприятен: выживаемость в среднем составляет 2 нед при острой форме и 6 мес — при бессимптомной. Терапией выбора является трансплантация печени;
- гепатопульмональный синдром характеризуется клинической триадой: хронической болезнью печени, расширением внутрилегочных сосудов и гипоксемией. Возможные причины гипоксемии: вентиляционно-перфузионное несоответствие (преобладающая причина) в результате нестабильности кровотока в сосудах легких при стабильной вентиляции альвеол; ограничение диффузии кислорода (диффузионно-перфузионный дефект), возникающее из-за недостаточного для газообмена времени в области аэрогематического барьера в связи с высокой скоростью кровотока в расширенных сосудах легких; шунтирование крови из легочных артерий в легочные вены. В патогенезе данного синдрома участвуют многочисленные вазоактивные медиаторы, однако ключевая роль отводится оксиду азота, который в больших количествах вырабатывают легкие.
Клинически гепатопульмональный синдром проявляется снижением насыщения кислородом артериальной крови (ортодеоксией) и прогрессирующей одышкой при переходе из горизонтального положения в вертикальное (платипноэ); также могут быть телеангиэктазии. В качестве симптоматического лечения часто помогает оксигенотерапия, но единственным эффективным методом лечения является трансплантация печени.
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) цирроза печени"
Оглавление темы "Патогенез болезней ЖКТ":- Механизм развития (патогенез) острого аппендицита
- Механизм развития (патогенез) опухоли червеобразного отростка
- Механизм развития (патогенез) перитонита - воспаления брюшины
- Механизм развития (патогенез) опухоли брюшины
- Строение и функции печени
- Проявления болезни печени и ее лабораторная диагностика
- Механизм развития (патогенез) печеночной недостаточности
- Механизм развития (патогенез) цирроза печени
- Механизм развития (патогенез) портальной гипертензии
- Обмен билирубина и образование желчи

