Факторы риска сахарного диабета. Дефицит инсулина.
Известно большое число факторов риска развития сахарного диабета.
• Избыточная масса тела. Ожирение выявляется более чем у 80% пациентов с ИНСД. Это повышает инсулинорезистентность печени, жировой и других тканей — мишеней инсулина.
• Стойкая и значительная гиперлипидемия.
Оба фактора стимулируют продукцию контринсулярных гормонов и гипергликемию. Это, в свою очередь, активирует синтез инсулина р-клет-ками, приводя к их «истощению» и повреждению.
• Артериальная гипертензия, приводящая к нарушению микроциркуляции в поджелудочной железе.
• Наследственная или врождённая предрасположенность. Считают, что у пациентов с иммуноагрессивным диабетом предрасположенность к болезни определяют гены HLA.
У пациентов с ИНСД предрасположенность к диабету имеет полигенный характер. При наличии СД у одного из родителей соотношение их больных детей к здоровым может составлять 1:1.
• Женский пол.
• Повторные стресс-реакции. Они сопровождаются стойким повышением в крови уровней контринсулярных гормонов.
• Сочетание нескольких факторов риска увеличивает вероятность возникновения диабета в 20—30 раз.
Ниже рассмотрены звенья патогенеза сахарного диабета при дефиците инсулина (в результате чего развивается ИЗСД) и при недостаточности эффектов инсулина (в связи с чем развивается ИНСД)
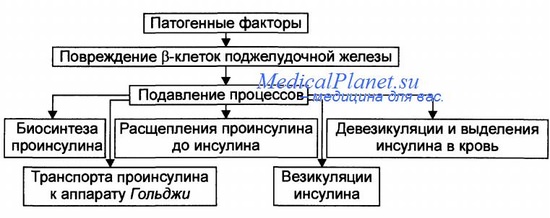
Дефицит инсулина
Основные звенья патогенеза инсулиновой недостаточности приведены на рисунок
• При дефиците инсулина происходит:
- повреждение и гибель бета-клеток островков Лангерханса,
- уменьшение суммарной массы бета-клеток,
- подавление синтеза и выделения в кровь инсулина из повреждённых бета-клеток.
• В большинстве случаев (возможно, даже во всех) патогенез инсулиновой недостаточности имеет общее звено: развитие иммуноагрессивного процесса. Этот процесс обычно длится несколько лет и сопровождается постепенной деструкцией р-клеток.
- Симптомы диабета, как правило, появляются при разрушении примерно 75—80% р-клеток (они могут выявляться и ранее на фоне различных «провоцирующих» состояний — болезней, интоксикаций, стрессов, расстройств углеводного обмена, переедания, других эндокринопатий). Оставшиеся 20— 25% клеток разрушаются обычно в течение последующих 2—3 лет.
- У погибших от сахарного диабета пациентов масса поджелудочной железы составляет в среднем 40 г (при 80-85 г в норме). При этом масса бета-клеток (у здоровых лиц около 850 мг) ничтожно мала либо не определяется.
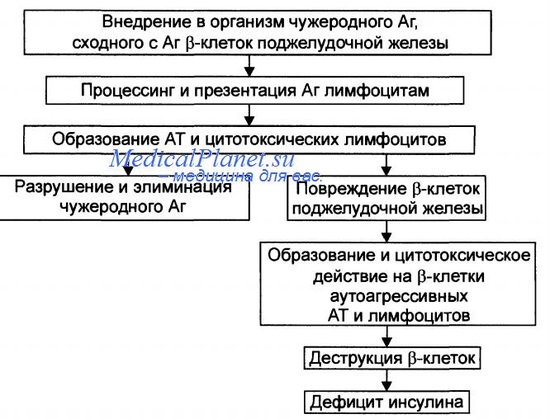
• Главные этапы механизма развития иммуноагрессивного варианта сахарного диабета приведены на рисунке.
- Внедрение в организм генетически предрасположенных к сахарному диабету лиц носителя чужеродного Аг. Наиболее часто это вирусы, реже — другие микроорганизмы.
- Поглощение чужеродного Аг антигенпредставляющими клетками, процессинг Аг и представление его в сочетании с Аг HLA (презентация) хелперным Т-лимфоцитам.
- Образование иммунных AT и активированных специфических лимфоцитов против чужеродного Аг.
- Действие AT и активированных лимфоцитов на:
- чужеродный Аг: разрушение его и элиминация из организма при участии фагоцитов;
- антигенные структуры бета-клетки, имеющие сходное строение с чужеродным Аг (допускают, что таким эндогенным Аг, похожим на чужеродный, может быть белок с Мг 64 кД);
- клетки, содержащие такие Аг, подвергаются атаке со стороны системы иммунобиологического надзора организма, воспринимающей собственные Аг за чужеродные. Этот феномен обозначается как «перекрестная иммунная реакция». В ходе этой реакции р-клетки разрушаются, а отдельные белки денатурируются и становятся аутоантигенными.
- Поглощение, процессинг и презентация лимфоцитам как чужеродных Аг, так и вновь образовавшихся аутоантигенов р-клеток моноцитами/макрофагами.
Процесс иммунной аутоагрессии потенцируется синтезом и транспортом на поверхность повреждённых р-клеток Аг HLA классов I и И. Указанные Аг стимулируют хелперные Т-лимфоциты и как следствие — выработку специфических Ig и дифференцировку цитотоксических Т-лимфоцитов. Иммунная аутоагрессия против собственных бета-клеток усиливается. Нарастает масштаб повреждения островкового аппарата.
- Миграция в регионы повреждённых и разрушенных р-клеток поджелудочной железы фагоцитов.
- Цитолитический эффект лейкоцитов на бета-клетки посредством ферментов лизосом, генерации большого количества активных форм кислорода, свободных радикалов органических веществ, активации липопероксидного процесса, цитокинов (у-ИФН, ФНОр, ИЛ-1).
- Разрушение бета-клеток сопровождается высвобождением из них «чужих» для иммунной системы белков (в норме они находятся только внутриклеточно и в кровь не попадают): теплового шока, цитоплазматических ганглиозидов, проинсулина.
- Поглощение макрофагами указанных цитоплазматических белков р-клеток, процессинг их и представление лимфоцитам. Это вызывает следующий эпизод иммунной атаки с разрушением дополнительного числа бета-клеток. При уменьшении их массы до 75—80% от нормальной «внезапно» появляются клинические признаки СД.
Признаки активации системы иммунного надзора по отношению к р-клеткам со временем могут исчезать. По мере гибели бета-клеток уменьшается и стимул к реакции иммунной аутоагрессии. Так, уровень AT к Аг бета-клеток значительно снижается через 1—1,5 года после их первого обнаружения.
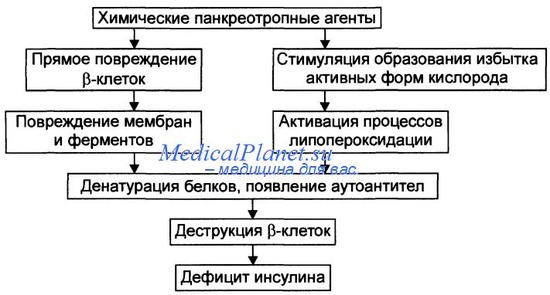
Патогенез абсолютной инсулиновой недостаточности, вызванной действием химических панкреотропных факторов, рассмотрен на рисунке.
Видео этиология, патогенез сахарного диабета, гипергликемии, кетоацидоза
- Читать далее "Недостаточность эффектов инсулина. Инсулинорезистентность."
Оглавление темы "Сахарный диабет.":1. Причина сахарного диабета. Этиология сахарного диабета.
2. Факторы риска сахарного диабета. Дефицит инсулина.
3. Недостаточность эффектов инсулина. Инсулинорезистентность.
4. Проявления сахарного диабета. Признаки сахарного диабета.
5. Гипогликемия. Причина, патогенез гипогликемии.
6. Клиника гипогликемии. Гипогликемическая реакция. Гипогликемический синдром.
7. Поздние осложнения сахарного диабета.
8. Невропатии при сахарном диабете. Диабетические невропатии.
9. Нефропатии при сахарном диабете. Иммунологические поражени при сахарном диабете.
10. Принципы терапии сахарного диабета.

