Вспомогательная трансплантация печени: показания, противопоказания, этапы
Принцип вспомогательной трансплантации печени состоит в имплантации правой или левой половины печени в брюшную полость для временного восстановления нормальной функции печени, пока собственная печень восстанавливается. После нормализации функции собственной печени трансплантат можно удалить или оставить на месте без иммуносупрессии, что приводит к его атрофии.
а) Показания:
- Молниеносная и быстрая печеночная недостаточность (примерно 10 % всех показаний к пересадке печени), как определено критериями Королевского университетского колледжа или критериями Клиши
- Молниеносная (а не быстрая) форма острой печеночной недостаточности (продолжительность желтухи/энцефалопатии <2 недель)
- Острая печеночная недостаточность вследствие вирусного гепатита (А и В), отравления грибами или лекарствами, про которые известно, что они вызывают обратимую печеночную недостаточность
б) Критерии исключения:
- Общие противопоказания к трансплантации
- Наличие фиброза (или цирроза) при срочном гистологическом исследовании интраоперационных биоптатов
в) Особые соображения:
1. Так как в брюшной полости недостаточно места для второй целой печени, трансплантат необходимо уменьшить.
2. Уменьшенный трансплантат печени можно имплантировать гетеротопически, то есть ниже естественной печени, но эта техника может привести к синдрому портального обкрадывания и нарушить питание трансплантата.
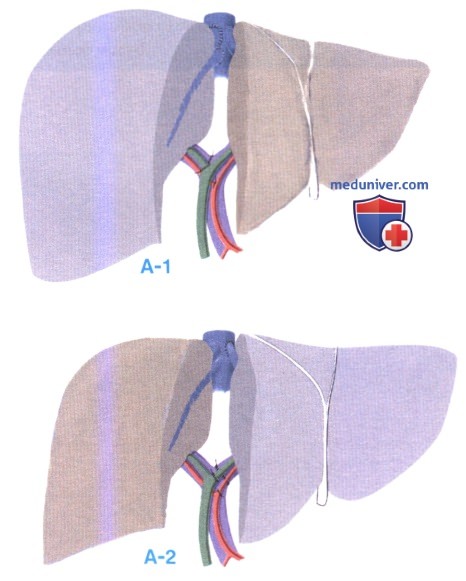
3. Ортотопическая подсадка трансплантата более физиологична и широко применяется как стандартная методика. Она предполагает резекцию половины печени реципиента. В зависимости от типа используемого трансплантата можно выполнить два вида вспомогательной частичной ортотопической трансплантации печени (ВЧОТП):
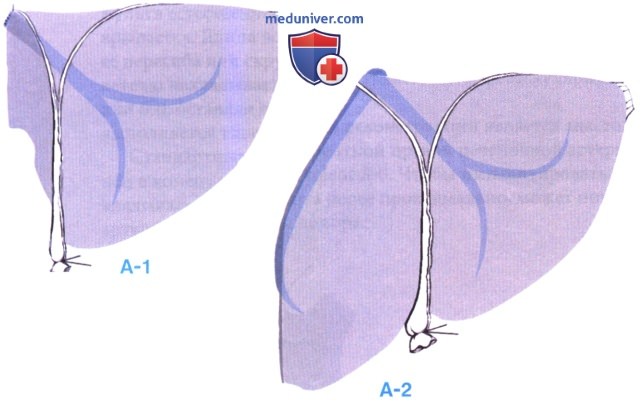
- Правая ВЧОТП (А-1): правосторонняя гемигепатэктомия и трансплантирование правой печени (сегменты 5, 6, 7 и 8 и правой части дорзального сектора)
- Левая ВЧОТП (А-2): левосторонняя гемигепатэктомия и трансплантирование либо левой латеральной секции (сегменты 2 и 3), либо левой половины печени (сегменты 2, 3 и 4)
4. Трансплантат печени можно забрать у живого донора или трупа. Когда произведен забор у трупа, печень можно разделить in situ или ex situ.
5. Необходимы две бригады, которые работают одновременно:
- Донорская бригада, которая забирает и разделяет трансплантат
- Реципиентная бригада, которая подготавливает брюшную полость реципиента и выполняет трансплантацию
г) Специфические послеоперационные осложнения:
- Первичное отсутствие функции трансплантата печени
- Кровотечение из поверхности среза как естественной, так и вспомогательной печени
- Стриктура анастомоза воротной вены с последующим синдромом обкрадывания воротной вены и прекращением функции печени
- Тромбоз печеночной артерии и последующий некроз желчного тракта атрофичного трансплантата
д) Правосторонняя вспомогательная частичная ортотопическая трансплантация печени. Правая ВЧОТП рекомендуется для взрослых пациентов с целью достижения соотношения вес трансплантата/вес пациента более 1%.
При этом у живого донора удаляется правая половина печени; удаление можно выполнить при селективной окклюзии правой портальной триады.
1. Ревизия, мобилизация и резекция правой половины печени у донора. После визуальной и пальпаторной ревизии печени и всей брюшной полости, сосудистые структуры (средняя печеночная вена и ее ветви от сегментов 5 и 8) оцениваются при ультразвуковом исследовании с особым вниманием к анатомическим вариантам, которые могут осложнить операцию (например, отсутствие правого воротного ствола).
Затем выполняется краевая биопсия для выявления фиброзных изменений, так как наличие фиброза или цирроза является противопоказанием к вспомогательной трансплантации печени. Часто возникает некроз паренхимы, но его интенсивность не всегда связана с вероятностью восстановления функции печении в целом.
После холецистэктомии мобилизуется правая половина печени. Дистальный конец правой печеночной вены можно обойти снизу тесьмой, но на этом этапе его не следует пересекать.
Открывается заднебоковой перитонеальный листок правой части печеночнодвенадцатиперстной связки; правая печеночная артерия аккуратно выделяется из-под общего печеночного протока до его бифуркации и обозначается сосудистой петлей. Правая ветвь воротной вены тщательно очищается от элементов связки. Этот маневр нельзя выполнить безопасно без выделения и пересечения одной или двух небольших ветвей к хвостатому отростку печени. Вена также обозначается сосудистой петлей.
Чтобы определить линию демаркации между правой и левой половиной печени, правая печеночная артерия и правая воротная вена временно пережимаются сосудистыми зажимами. Затем оба сосуда пересекаются между лигатурами как можно дистальнее. Правый печеночный проток не следует выделять вне печени. Его можно легко пересечь во время диссекции паренхимы.
Паренхима печени пересекается с сохранением средней печеночной вены на 1см правее главной воротной фиссуры. Пересечение выполняется кзади от позадипе-ченочного сегмента полой вены, а правый печеночный проток пересекается через паренхиму печени у места слияния его передней и задней ветви. Желчный проток от сегмента 1 тщательно предохраняется.
Затем правая печеночная вена пересекается сосудистым сшивающим аппаратом (или другим способом; см. статью «Правосторонняя гемигепатэктомия»). Наконец широко обнажается позадипеченочный сегмент нижней полой вены, который подготавливается к восприятию правого трансплантата печени.
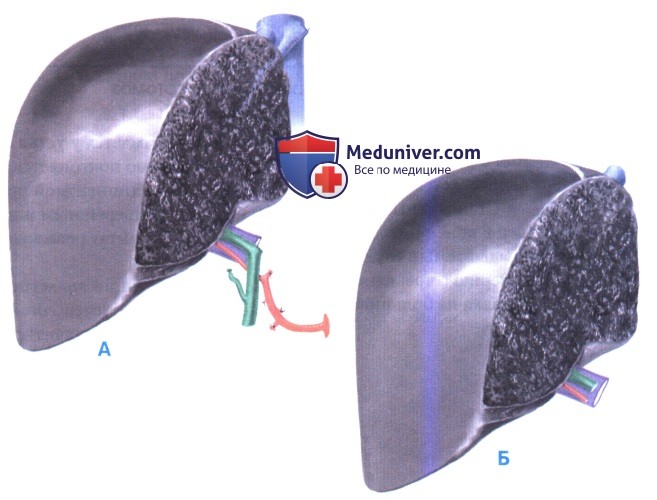
2. Подготовка трансплантата правой печени. Правый трупный трансплантат лучше всего разделить in situ. Если это делается ех situ, среднюю печеночную вену следует сохранить со стороны трансплантата, чтобы избежать застоя и кровотечения с поверхности среза трансплантата во время реваскуляризации. В трансплантат входят (А):
- Сегменты 5-8
- Правая ветвь печеночной артерии
- Правая ветвь воротной вены
- Правый печеночный проток (протоки) вместе с бифуркацией и общим печеночным протоком
- Правая и средняя печеночная вена, обе связанные с нижней полой веной позади печени. Так как левая печеночная вена пересекается с сохранением тонкого лоскута от общего ствола, дефект требуется закрыть поперечным швом
В правостороннем трансплантате от живого донора (см. также статью на сайте о трансплантации печени от живого донора) должны оставаться позадипеченочный сегмент полой вены, средняя печеночная вена и внепеченочные желчные пути. Следовательно, трансплантат включает (Б):
- Сегменты 5-8
- Правую ветвь (ветви) печеночной артерии
- Правую ветвь (ветви) воротной вены
- Правый печеночный проток (протоки)
- Правую печеночную вену
3. Имплантация трансплантата правой печени от трупа. Анастомоз полой вены. При трупном трансплантате выполняется имплантация полой вены. Естественная нижняя полая вена пережимается латерально и открывается примерно на 5 см, включая устье правой печеночной вены. Широко открывается левая сторона нижней полой вены трансплантата, и выполняется кавокавостомия «бок в бок» непрерывным швом нитью Prolene 4-0. После создания задней стенки, трансплантат промывается раствором Рингера или 4 % раствором альбумина.
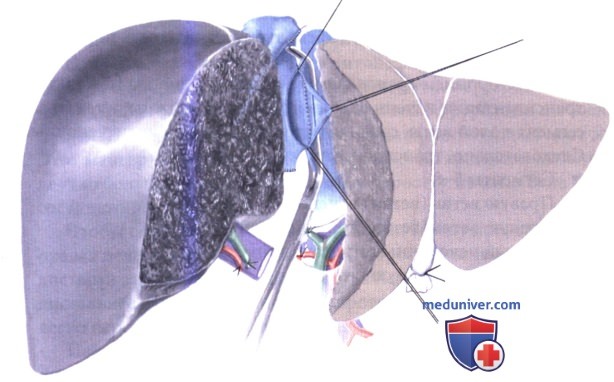
4. Анастомоз воротной вены и артериальный анастомоз. Культя естественной правой воротной ветви пережимается у устья и широко открывается. Длина воротной вены трансплантата точно подгоняется, чтобы избежать ее перегиба или скручивания. Между донорской и реципиентной правой воротной ветвью накладывается анастомоз «конец в конец» непрерывным швом из Prolene 5-0 или 6-0, оставляя припуск около 5 мм. Затем трансплантат реваскуляризируется и выполняется тщательный гемостаз.
Стандартным вариантом артериальной реконструкции является анастомоз «конец в конец» между донорской и реципиентной правой печеночной артерией, накладываемый отдельными швами из Prolene 8-0. Чтобы имплантировать донорскую артерию с чревным стволом реципиента более проксимально, может потребоваться вставка из большой подкожной вены донора.
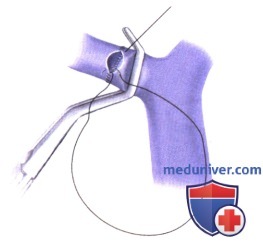
5. Реконструкция желчных путей. После тщательного гемостаза, накладывается стандартный прямой анастомоз «конец в конец» отдельными швами из PDS 6-0, и вводится Т-образный дренаж. Если стандартную холедохохоледохостомию выполнить нельзя, следует наложить гепатикоеюноанастомоз с отключенной по Ру петлей тощей кишки.
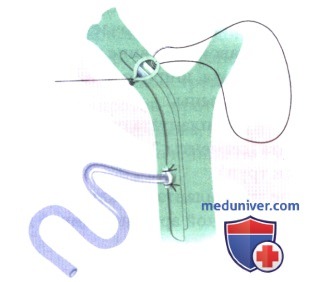
Замечание: Имплантация трансплантата правой печени от живого донора. Имплантация трансплантата правой печени от живого донора отличается от таковой при трупном трансплантате только этапом 1. Так как нижняя полая вена оставляется у донора, правая печеночная вена трансплантата вшивается в реципиентную нижнюю полую вену «конец в бок».
е) Вспомогательная частичная ортотопическая трансплантация левой печени. Левая ВЧОТП рекомендуется для детей, так как правая половина печени взрослого донора может быть слишком большой. Трансплантат левой доли или левой половины печени достаточен для создания соотношения вес трансплантата/вес пациента более 1%.
1. Извлечение левой половины печени донора и подготовка трансплантата. Резекцию естественной левой половины печени можно выполнить под селективной окклюзией левой воротной триады (см. статью «Сегментэктомии, секционэктомии и клиновидные резекции»), она включает резекцию сегмента 1 с сохранением средней печеночной вены в правой половине печени. Чтобы облегчить имплантацию левостороннего трансплантата, широко обнажается левая сторона позадипеченочного сегмента нижней полой вены.
Для подготовки трансплантата рекомендуется резекция сегмента 1 независимо от типа трансплантата (сегменты 2 и 3 или левая половина печени) или типа донора (живой донор или труп).
Левосторонние трансплантаты включают:
- Левую ветвь печеночной артерии (живой донор) или всю печеночную артерию, включая чревный ствол (труп)
- Левую ветвь воротной вены
- Левый печеночный проток
- Никогда не оставляйте позадипеченочную нижнюю полую вену, прикрепленной к левому трансплантату
- Любой из сегментов 2 и 3, дренируемых через левую печеночную вену (левая латеральная секция)
- Сегменты 2, 3 и 4, дренируемые через левую и среднюю печеночные вены (трансплантат левой половины печени) (А-1, А-2)
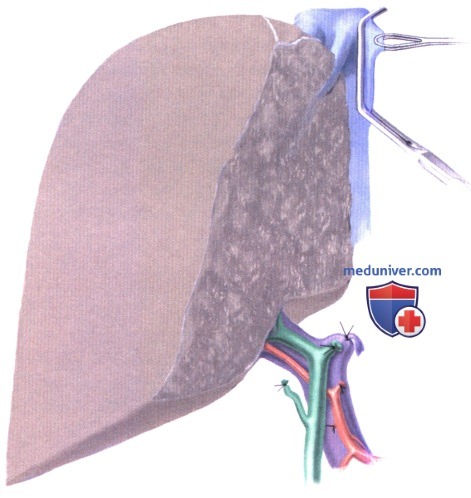
2. Имплантация левосторонних трансплантатов печени. Естественная нижняя полая вена пережимается спереди и латерально, при этом культя левой печеночной вены используется для экспозиции сосуда. Затем естественная нижняя полая вена вскрывается вертикально на 2 см, начиная от устья левой печеночной вены. Между полой веной реципиента и левой печеночной веной или общим стволом медиальной и левой вены трансплантата накладывается анастомоз «конец в бок» непрерывным швом из Prolene 4-0.
Воротная вена подгоняется и имплантируется с припуском, как для правой стороны. Обычно артериальная реконструкция выполняется анастомозированием «конец в конец» чревного ствола трансплантата и общей печеночной артерии или селезеночной артерии реципиента. Анастомоз «конец в конец» между донорской и реципиентной левой печеночной артерией используется в случае трансплантации от живого донора.
Стандартная техника реконструкции желчных протоков включает наложение прямого анастомоза «проток-проток» отдельными швами из PDS 6-0 или 7-0 с установкой Т-образного дренажа. Если прямой анастомоз невозможен, выполняется гепатикоеюностомия с отключенной по Ру петлей тощей кишки.
ж) Советы опытного хирурга:
- Никогда не начинайте операцию у реципиента, пока не будет ясно, что процедура разделения анатомически выполнима.
- Нужно, чтобы две бригады работали одновременно, возглавляемые двумя опытными хирургами-гепатологами.
- Никогда не начинайте операцию, не выполнив биопсию печени. Фиброз или цирроз требует выполнения ортотопической, а не вспомогательной пересадки печени.
- Рекомендуем следующую статью "Эндоскопическая холецистэктомия: показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 13.2.2020

