Трансплантация части трупной печени: этапы
В 1989 r. Pichlmayr и соавт. были первыми, кто сообщил о разделении трупной печени для двух реципиентов — взрослого и ребенка. В том же году Bismuth и соавт. выполнили первую трансплантацию одной печени двум взрослым реципиентам с молниеносным гепатитом. В настоящее время донорская печень разделяется для взрослого и ребенка или (реже) для двух взрослых реципиентов.
а) Общие критерии донора печени:
- Возраст <55 лет
- Вес >70 кг
- Гемодинамическая стабильность
- Нормальные показатели функции печени
- Отсутствие макроскопических признаков стеатоза печени
- Соотношение веса трансплантата к весу тела реципиента >1%
б) Операция у донора: разделение ex situ или in situ. В целом трансплантат печени можно разделить либо в ходе процедуры забора (in situ), либо на препараторском столе после обычной операции у донора (ex situ).
Для разделения ex situ весь орган извлекается, как описано в главе «Техника мультиорганного забора». Затем трансплантаты подготавливаются в реципиентном центре трансплантации. Альтернативой является техника разделения in situ, которая тесно связана с техниками, разработанными для забора у живого донора.
Хотя для пересадки одной печени двум пациентам наиболее широко используется метод разделения ex situ, увеличенное время холодной ишемии и некоторое согревание вследствие более длительной (по сравнению с обычной трансплантацией печени) процедуры на препараторском столе повышает риск дисфункции трансплантата в теле реципиента. Несмотря на то, что разделение in situ потенциально устраняет эту проблему, его применение ограничено из-за более длительной и технически сложной процедуры эксплантации.
в) Процедура на препараторском столе для разделения ex situ. Во время разделения на препараторском столе следует следить за тем, чтобы печень оставалась холодной. После стандартного забора трансплантата печени, путем введения тупого металлического зонда в ствол воротной вены определяется уровень ее бифуркации. Анатомия печеночной артерии и желчного протока определяется путем диссекции, зондирования или рентгеноконтрастного исследования.
Окончательная диссекция воротной вены, печеночной артерии, желчного дерева и надпеченочных вен выполняется на препараторском столе.
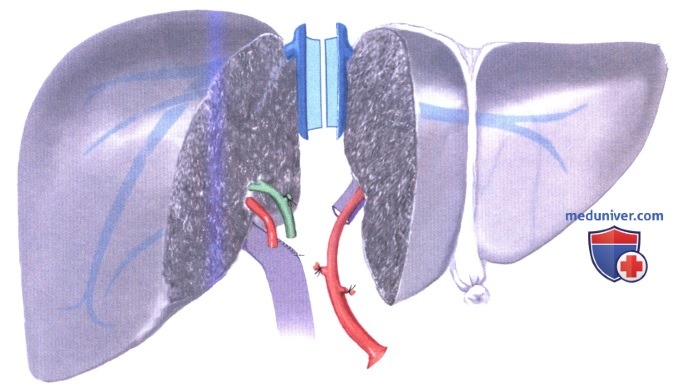
г) Операция с разделением донорской печени in situ для взрослого пациента и ребенка. Целью этой операции является получение следующих трансплантатов:
- Трансплантат для взрослого реципиента: сегменты 4—8
- Трансплантат для реципиента-ребенка: сегменты 2 и 3
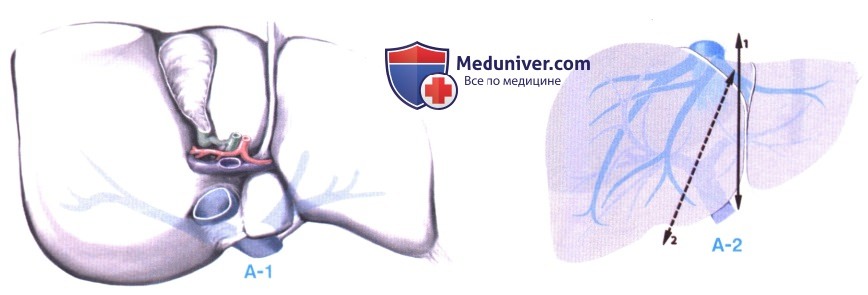
1. Мобилизация и пересечение левых латеральных сегментов. Сегменты 2 и 3 мобилизуются и подготавливаются так же, как и при операции у живого донора. Выделяются левая печеночная артерия и левая воротная вена. Особое внимание уделяется предохранению артериальных ветвей к сегменту 4, когда это возможно. Обнаруживается левая печеночная вена, которая обозначается сосудистой петлей для выполнения по ней рассечения паренхимы (см. статью на сайте «Вывешивающий маневр для правосторонней гепатэктомии»).
При необходимости можно выполнить холангиографию, как описано в главах об операциях у живого донора.
Пересечение паренхимы производится вдоль серповидной связки (линия резекции 1 на рис. А-2). Печеночные вены разделяются, и левая вена оставляется с левым трансплантатом, тогда как правая и средняя печеночная вена оставляются с правым трансплантатом вместе с нижней полой веной.
Когда разделение паренхимы достигает площадки ворот, она рассекается скальпелем прямо, слегка в левую сторону. Таким образом, левый печеночный проток пересекается вслепую. Это позволяет избежать ненужной диссекции желчного протока, что может нарушить артериальное кровоснабжение желчных путей.
Сегмент 1 частично резецируется с перевязкой воротных ветвей, исходящих из задней части бифуркации воротной вены, а также дренирующих печеночных вен, впадающих в нижнюю полую вену.
Это поможет имплантировать правый трансплантат на нижнюю полую вену реципиента.
Резекция охватывает левую часть сегмента 1 и распространяется на правую сторону нижней полог! вены. Хотя резекция левой части сегмента 1 необязательна, она рекомендуется, так как это дает лучшую экспозицию левой печеночной вены во время имплантации.
При слишком большом правом трансплантате, или когда перфузия сегмента 4 не оптимальна, после имплантации этот сегмент можно резецировать (линия резекции 2 на рис. А-2).
2. Забор трансплантатов. Теперь трансплантат готов для забора. Промывание органов выполняется, как при стандартном мультиорганном заборе. Левая или правая воротная вена пересекается у места своего отхождения, а ее просвет ушивается непрерывным швом монофиламентной нитью 7-0. Если воротная вена пересекается у места отхождения левой ветви, то вены, идущие от первых сантиметров левой ветви к сегменту 1, пересекаются между лигатурами, что позволяет увеличить длину левой ветви и дает возможность наложить соосный анастомоз с воротной веной реципиента. В стандартной ситуации правая печеночная артерия пересекается у места своего отхождения, при этом чревный ствол остается с левым трансплантатом. Пересекается левая печеночная вена, и левый трансплантат извлекается и сохраняется. Затем извлекается правый трансплантат.
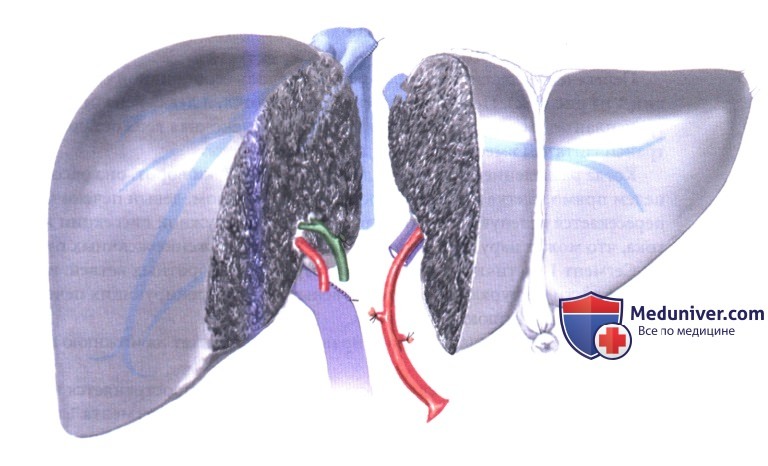
д) Разделение in situ для двух взрослых реципиентов. Целью этой операции является получение следующих трансплантатов:
- Правого трансплантата: сегменты 5-8
- Левого трансплантата: сегменты 2-4
Диссекция печени начинается с полной мобилизации правой доли печени, включая выделение правой печеночной вены, которая подготавливается для того, чтобы по ней, вывешенной в сосудистой петле, можно было пересекать паренхиму. Дренирующие правую печень короткие добавочные печеночные вены сохраняются, если их диаметр больше 5 мм, так как при имплантации правого трансплантата потребуется их анастомозирование.
Воротная вена и печеночная артерия подготавливаются, как описано в разделе об операции разделения для взрослого и ребенка. В стандартной ситуации чревный ствол остается с левым трансплантатом. В случае бифуркации воротной вены ствол вены сохраняется с переходом в левый трансплантат. В случае трифуркации воротной вены ее ствол остается с правым трансплантатом. Плоскость пересечения располагается вправо от средней печеночной вены таким образом, чтобы весь сегмент 4 был включен в левый трансплантат. Эта процедура позволяет получить два трансплантата, как показано на рис. А-1, А-2. В отличие от процедуры разделения печени для взрослого и ребенка, в этой ситуации полая вена остается с левым трансплантатом.
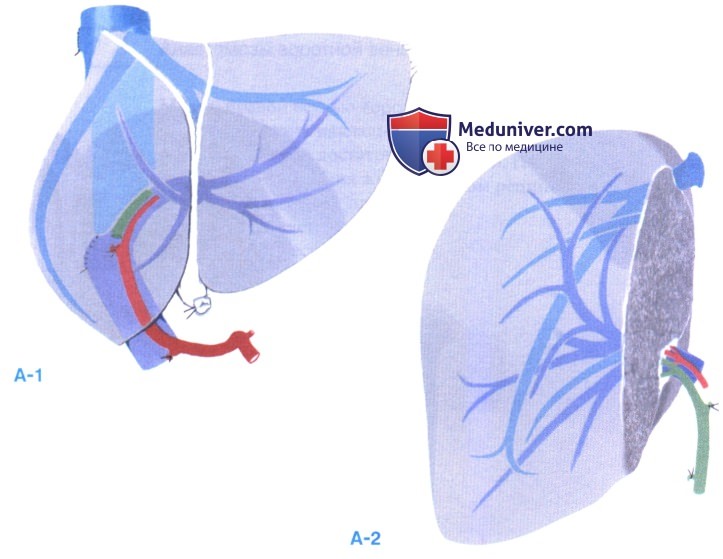
е) Имплантация. Имплантация правого трансплантата, когда печень разделена для взрослого и ребенка.
1. Подготовка трансплантата. Так как в этой ситуации полая вена остается с правым трансплантатом, становится возможным наложение анастомоза полых вен «бок в бок», что дает оптимальный отток крови от аллотрансплантата. Подготовка трансплантата состоит в резекции верхней и нижней манжеты нижней полой вены ниже первых крупных печеночных вен, дренирующих оставшуюся часть сегмента 16-сантиметровый разрез полой вены по правому заднему краю включает устья главных печеночных вен (А-1, А-2).
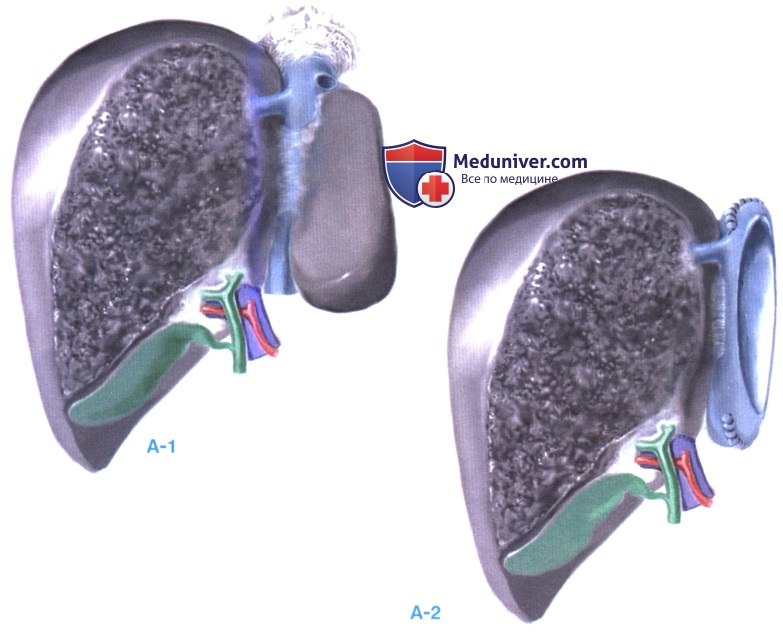
2. Сшивание полых вен «бок в бок». Выполняется анастомозирование полых вен «бок в бок» с частичным пережатием вены реципиента (также см. статью на сайте «Ортотопическая трансплантация печени»). Резекция ретрокавальной и левой части сегмента 1 на препараторском столе улучшает экспозицию и тем самым облегчает анастомозирование двух полых вен. Такую же технику можно применить для левого трансплантата при операции у двух взрослых реципиентов, так как в этой ситуации полая вена остается с левой печенью.
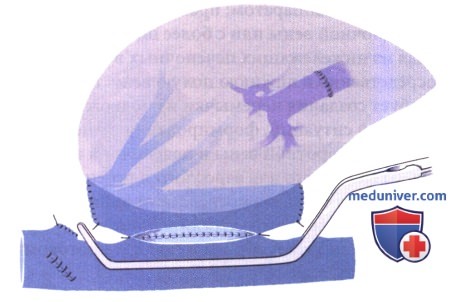
3. Анастомозы воротной вены, печеночной артерии и желчного протока. Между правой ветвью воротной вены трансплантата и общим стволом воротной вены реципиента накладывается анастомоз «конец в конец». Правая печеночная артерия, если она достаточно длинна, сшивается с печеночной артерией реципиента на уровне отхождения желудочно-двенадцатиперстной артерии. Альтернативой является анастомоз с правой печеночной артерией. Наконец правый печеночный проток соединяется с общим желчным протоком реципиента таким же образом, как при ортотопической трансплантации печени.
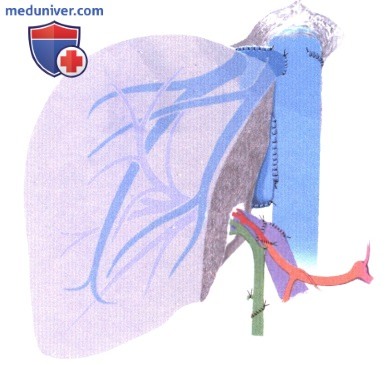
е) Имплантация правого трансплантата после разделения на два трансплантата для взрослых или после забора правой печени у живого донора. Имплантация левого трансплантата, когда печень разделена для двух взрослых реципиентов, описана в статье по трансплантации левой части печени от живого донора.
При получении трансплантата от живого донора или процедуры разделения печени для двух взрослых реципиентов, полая вена остается у донора или включается в левый трансплантат, соответственно. Поэтому венозный отток восстанавливается анастомозированием печеночных вен донора с полой веной реципиента. Гепатэктомия у реципиента выполняется, как для ортотопической трансплантации с сохранением нижней полой вены. Устья средней и левой печеночных вен ушиваются нитью или аппаратом; правая печеночная вена анастомозируется с культей правой печеночной вены или с более широким отверстием в полой вене реципиента. Каждая из нижележащих печеночных вен диаметром более 5 мм также вшивается непосредственно в нижнюю полую вену. Наличие печеночной вены от сегмента 5 или 8 требует создания перемычки из подкожной вены бедра или, в зависимости от анатомической ситуации, формирования общего устья с правой печеночной веной.
Анастомозы воротной вены и печеночной артерии выполняются, как у трансплантата, разделенного для взрослого и ребенка, а непрерывность желчных путей может быть восстановлена посредством билиодигестивного анастомоза, как показано на рисунке или прямым соединением между правым печеночным протоком правого трансплантата и общим желчным протоком реципиента.
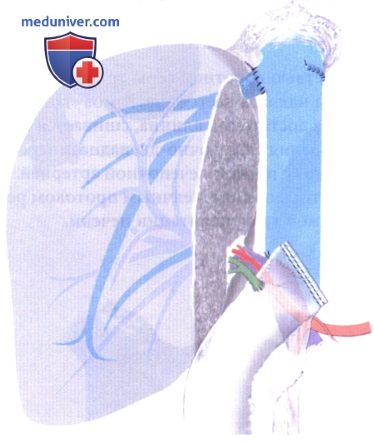
ж) Имплантация левого трансплантата реципиенту-ребенку (сегменты 2 и 3). Так как в этой ситуации полая вена остается с правым трансплантатом, левая печеночная вена анастомозируется непосредственно с нижней полой веной реципиента. Важно оставить печеночную вену короткой, так как длинная вена может привести к перегибу кавального анастомоза. Накладывается анастомоз «конец в конец» между донорской левой воротной веной и общим стволом реципиента. Наконец чревный ствол левого трансплантата анастомозируется с печеночной артерией реципиента на уровне желудочно-двенадцатиперстной артерии. Непрерывность желчных путей восстанавливается билиодигестивным анастомозом с У-образной петлей по Ру.
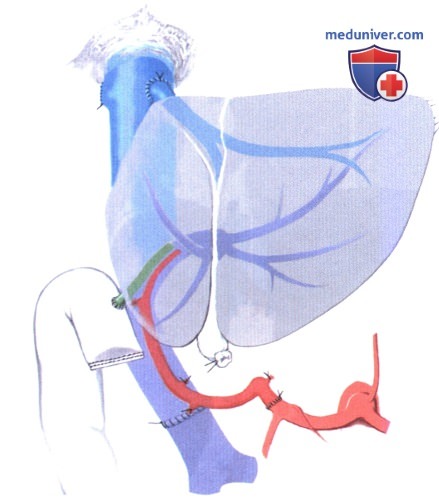
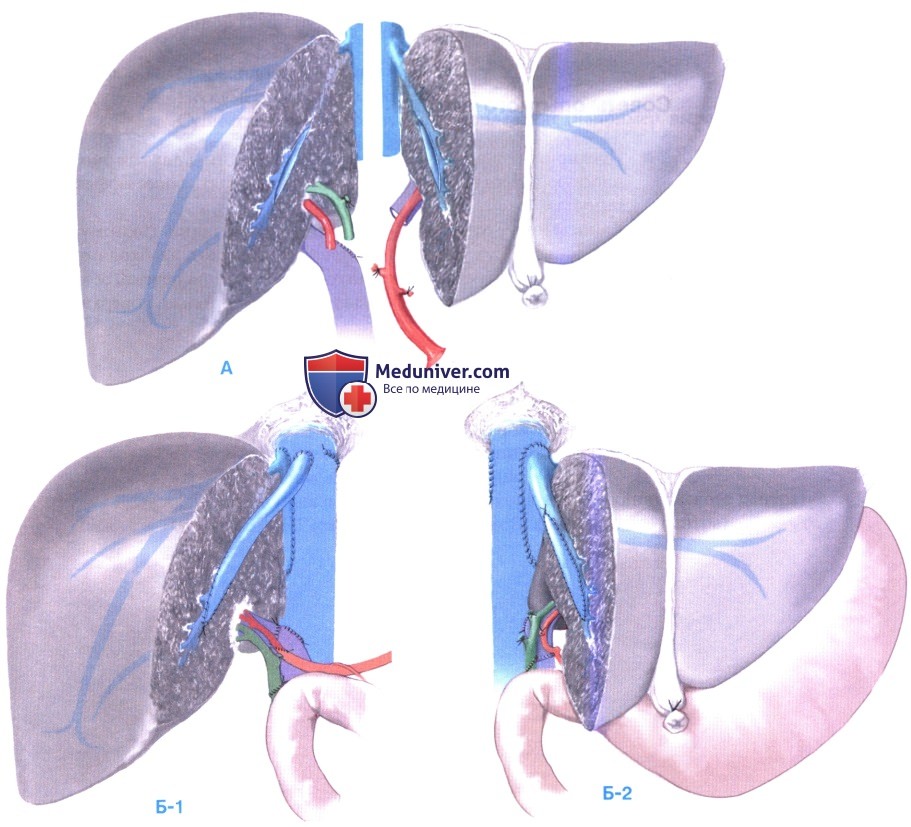
з) Альтернативный подход к печеночному венозному оттоку при трансплантации разделенной печени двум взрослым. При трансплантации печени, разделенной для двух взрослых, сохранение оптимального венозного оттока очень важно. В принципе, создаются те же венозные реконструкции и анастомозы, что и при пересадке правой печени, включая реанастомоз вен сегмента 6 и реконструкцию больших вен сегмента 5 или 8, как показано на рисунке. Для облегчения имплантации и сохранения оптимального венозного оттока можно применить два нижеописанных технических приема, неприемлемых при заборе у живого донора.
1. Разделение нижней полой вены. Эту технику можно применить как in situ, так и ex situ. Передняя и задняя стенка полой пены рассекаются продольно с созданием на обоих трансплантатах кавального лоскута, содержащего соответствующие печеночные вены, а также возможно вену сегмента 6 с правой стороны и вены сегмента 1 с левой стороны. При имплантации кавальные лоскуты пришиваются к передней стенке сохраненной полой вены реципиента.
2. Разделение средней печеночной вены. Эта техника может применяться только при разделении ex situ. При рассечении паренхимы средняя печеночная вена рассекается посередине, от места своего впадения в полую вену (А). С обеих сторон она восстанавливается стенкой донорской подвздошной вены. Таким образом, более длинные вены сегмента 5 или 8 дренируются, и в проведении какой-либо дальнейшей реконструкции или наложении других анастомозов нет необходимости (Б-1, Б-2).
и) Обычные послеоперационные исследования:
- Ультразвуковое допплеровское исследование ежедневно в отделении интенсивной терапии, затем - еженедельно до выписки
- Лабораторные исследования, как после ортотопической трансплантации
к) Послеоперационные осложнения:
- Желчеистечение с поверхности разделения, которое обычно разрешается после чрескожного дренирования
- Другие осложнения такие же, как после ортотопической трансплантации печени или трансплантации от живого донора
л) Советы опытного хирурга:
- Предпочтительнее острое рассечение паренхимы, так как оно оставляет плоскую поверхность, позволяющую выполнять более эффективный гемостаз.
- Клипсы могут отваливаться во время имплантации. Поэтому каждый отдельный сосуд, видимый на поверхности среза, необходимо ушивать. В ходе этого этапа следует не допускать согревания печени, обкладывая ее холодными салфетками и оставляя открытой только поверхность среза.
- Рекомендуем следующую статью "Правосторонняя гемигепатэктомия у живого донора: показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 13.2.2020

