Лапароскопическое стадирование периампулярных новообразований: показания, противопоказания, этапы
Основная идея предоперационного стадирования злокачественных новообразований заключается в максимально возможном отборе тех пациентов, которым может или не может быть выполнена хирургическая резекция. В инкурабельных случаях периампулярных опухолей у нас есть хороший неоперативный паллиативный метод. Поскольку лапаротомии, выполненные по поводу периампулярных опухолей, оказавшихся нерезектабельными, не дают лечебного эффекта, и пациенты вынуждены проходить «ненужную» послеоперационную реабилитацию, предоперационная стадирующая лапароскопия помогает отобрать пациентов с наибольшими шансами на потенциально радикальную резекцию и избежать лапаротомии в большинстве нерезектабельных случаев.
а) Показания:
1. Оценка резектабельности:
- Рака поджелудочной железы (аденокарциномы)
- Рака дистального отдела желчного протока
- Рака двенадцатиперстной кишки
- Ампулярного рака
- Опухолей островковых клеток
2. Стадирование местнораспространенного заболевания до химиолучевой терапии
3. Выявление метастазов
4. Инкурабельное для лучевой терапии заболевание, подтвержденное гистологически
б) Противпоказания:
- Неприемлемый риск общего обезболивания
- Многократные операции на брюшной полости в анамнезе
- Перитонит
в) Предоперационные исследования и подготовка к операции:
1. Анамнез. Желтуха, потеря веса, боль в животе, раннее насыщение.
2. Клиническое обследование. Признаки желтухи, кахексия, объемное образование в эпигастральной области, асцит.
3. Лабораторные исследования. Показатели функции печени (альбумин, общий белок, билирубин, щелочная фосфатаза, трансаминазы), параметры гемостаза (ПВ, АЧТВ), мочевина и электролиты, клинический анализ крови, С-реактивный белок, опухолевые маркеры (СА 19-9, СЕА).
4. Лучевая диагностика. Ультрасонография, у отдельных пациентов - контрастно-усиленная, динамическая КТ с тонкими срезами поджелудочной железы и печени; эндоскопическая ультрасонография (ЭУЗ), эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), магнитно-резонансная холангиопанкреатография (МРХПГ).
5. Инструменты и лапароскопы:
- 30-градусный лапароскоп, 10 мм или 5 мм
- 5-мм лапароскопические инструменты
- Диссектор Мэриленда
- Тупоконечный диссектор
- Ложковидные биопсийные щипцы
- Атравматичный зажим
- Печеночный ретрактор
- Ножницы
- 10-мм трубка для аспирации
- Лапароскопический ультразвуковой датчик (необязательно)
г) Операция:
1. Пациент находится на операционном столе в положении лежа на спине. Под него укладывается согревающая подстилка, и он соответствующим образом фиксируется на столе.
Требования:
- Общее обезболивание
- Орогастральный зонд для декомпрессии желудка
- Мочевой катетер (необязательно)
- Анестезиологическое оборудование на стреле или отдельной тележке
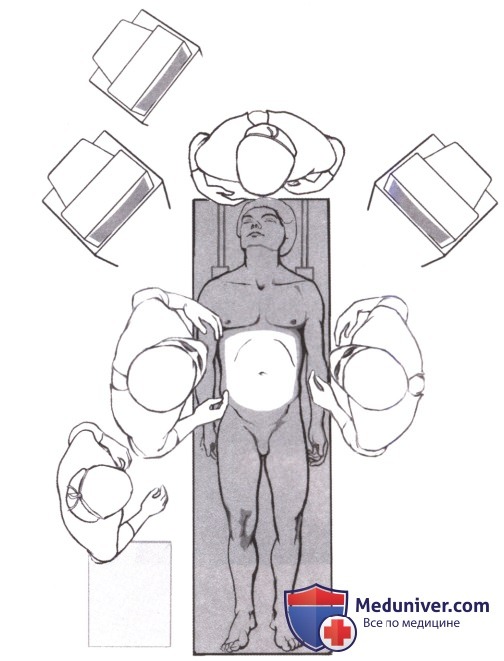
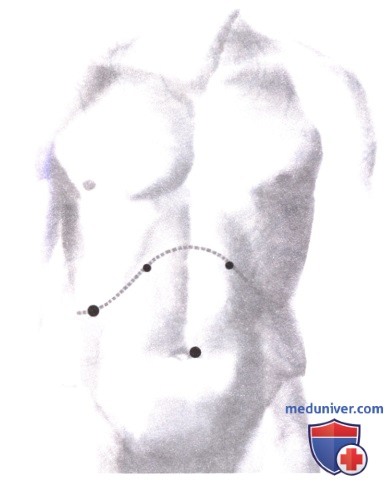
2. Установка троакаров. Используется техника нескольких портов. Первый троакар (тупоконечный 10-мм) устанавливается открытым методом обычно под пупком. После рассечения кожи и подкожной клетчатки апоневроз захватывается двумя зажимами и рассекается скальпелем или электрокаутером, брюшина вскрывается под контролем зрения. Вводится и фиксируется на месте тупоконечный троакар типа Хассона и накладывается пневмоперитонеум с CO2. Оптимальным считается внутрибрюшное давление 10-12 мм рт ст. Вводится лапароскоп и выполняется первичный осмотр брюшной полости. Если не видно явных метастазов, то устанавливаются порты в правом (10 мм и 5 мм) и левом (5 мм) верхнем квадранте по линии предполагаемого разреза.
В пупочный порт вводится лапароскоп 30°, два 5-мм порта используются для зажимов, ножниц и печеночного ретрактора. Правый боковой 10-мм порт необходим для аспиратора-ирригатора. Этот инструмент особенно удобен для отведения и «слепой» пальпации. Боковой порт также используется для лапароскопической ультрасонографии.
3. Исследование. Выполняется планомерное исследование брюшной полости, аналогичное таковому при открытой операции. Спайки, если они имеются, рассекаются для облегчения ревизии. Из любого образования на брюшине ложковидными биопсийными щипцами берется биопсия.
Последовательность исследования такова:
1) брюшная полость;
2) правая и левая доли печени;
3) двенадцатиперстная кишка и отверстие Винслоу;
4) брыжейка поперечно-ободочной кишки и связка Трейтца;
5) малый сальник, сальниковая сумка, желудок и печеночная артерия.
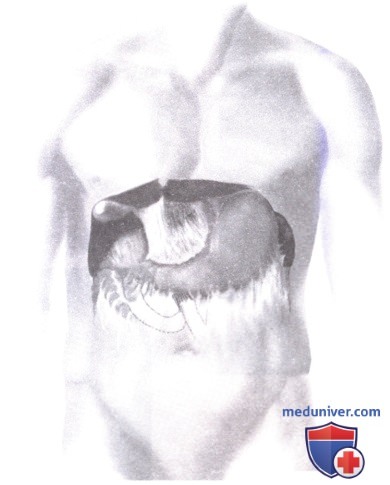
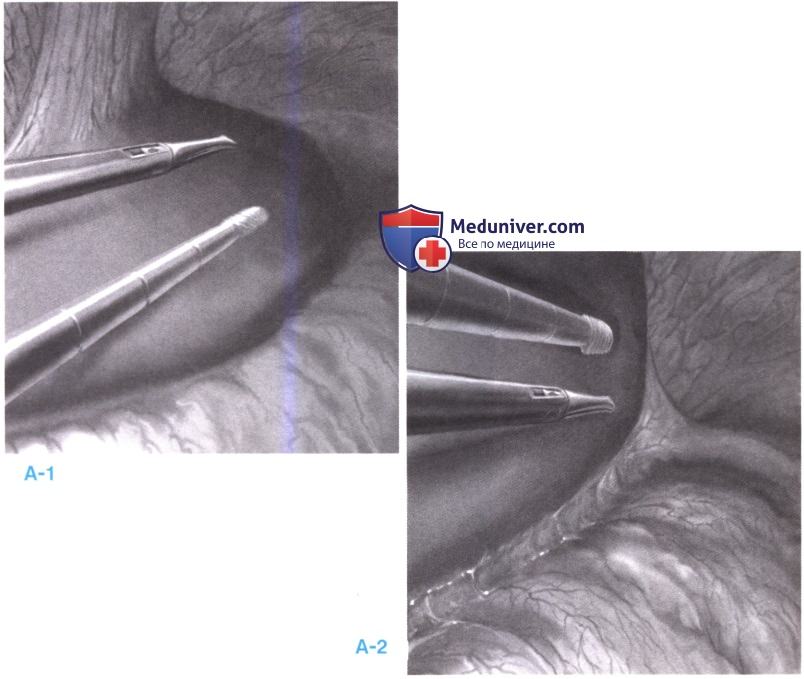
4. Ревизия брюшной полости (А-1, А-2). После общего осмотра брюшной полости головной конец операционного стола поднимается примерно на 10 градусов вверх. Обследование печени начинается с передней поверхности латеральной доли (сегменты 2 и 3). Пальпация производится 10-мм и 5-мм инструментами. Последовательно исследуются задняя поверхность левой боковой доли, а также передняя и нижняя поверхность правой доли печени.
5. Осмотр ворот печени и отверстия Винслоу. Правая доля печени поднимается ретрактором, введенным через порт в левом верхнем квадранте. При показании можно выполнить диссекцию печеночно-двенадцатиперстной связки и взять биопсию из подозрительных лимфатических узлов.
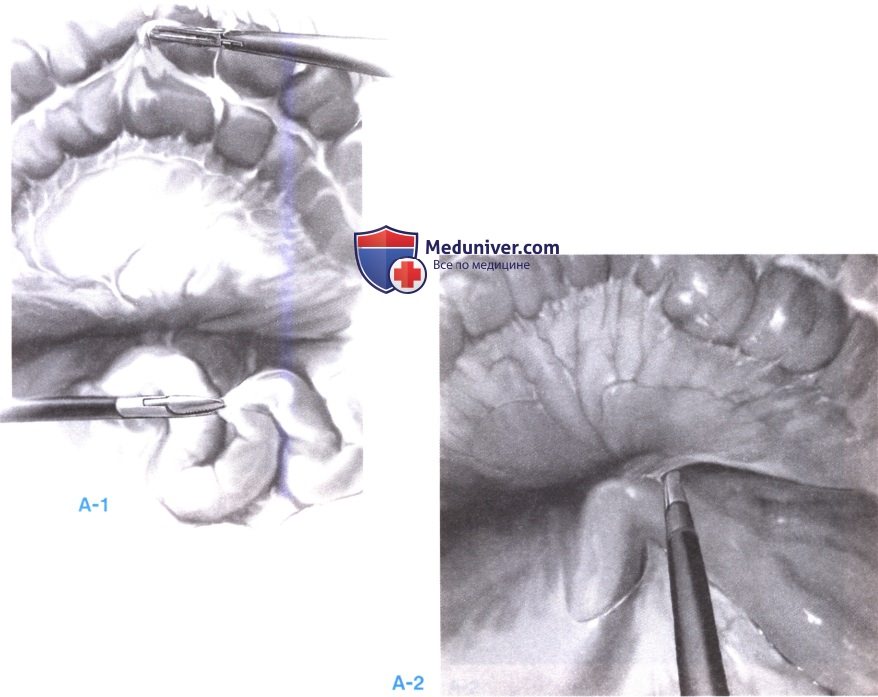
6. Обследование брыжейки поперечно-ободочной кишки (А-1, А-2). Теперь пациент переводится в положение 10 градусов головой вниз. Сальник и поперечноободочная кишка отводятся в левый верхний квадрант. Это позволяет обследовать связку Трейтца.
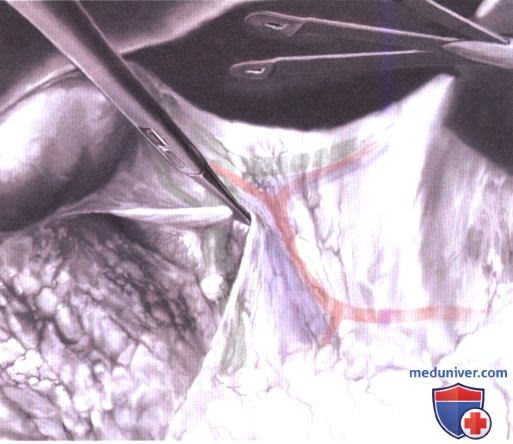
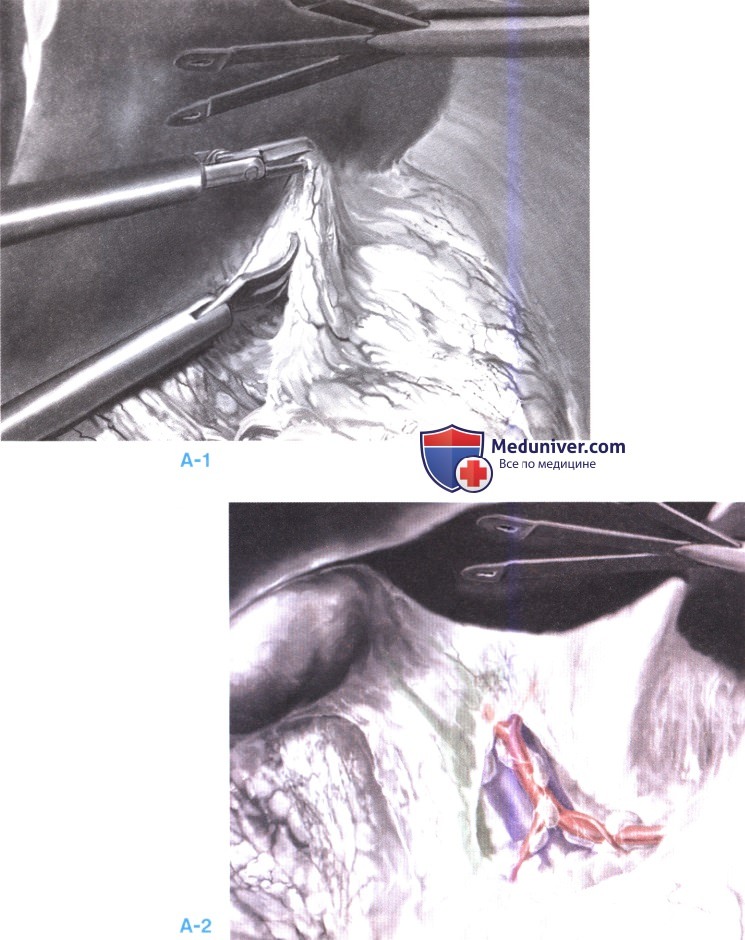
7. Исследование полости малого сальника. Теперь пациент располагается горизонтально. Левая боковая доля печени поднимается 5-мм ретрактором, введенным через левый верхний порт. Захватывается, поднимается и вскрывается малый сальник. Следует соблюдать осторожность при попытке обнаружить левую аберрантную печеночную артерию, которую следует сохранить в случае ее выявления (А-1).
Когда полость малого сальника открыта, можно выполнить биопсию подозрительных лимфоузлов вдоль левой желудочной или печеночной артерии. Можно обследовать перешеек и тело поджелудочной железы (А-2).
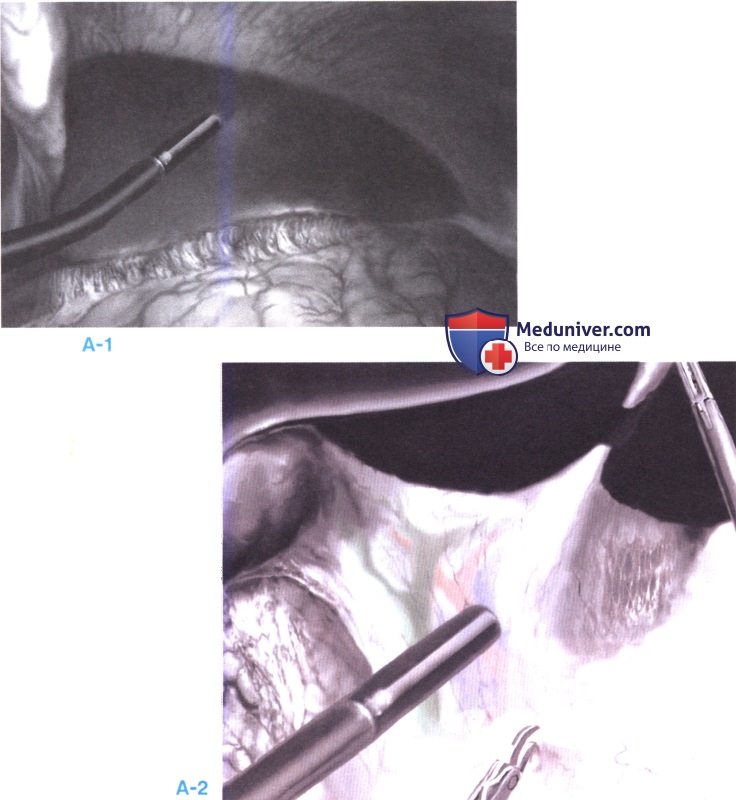
8. Лапароскопическая ультрасонография. Лапароскопический ультразвуковой датчик вводится в правый боковой порт. Обследование начинается со сканирования левой доли печени, сегментов I, II и III. За этим следует осмотр правой доли (А-1).
Осматривается печеночно-двенадцатиперстная связка с обнаружением общего печеночного и общего желчного протоков, воротной вены и печеночных артерий (А-2). Визуализации этих структур помогает цветовая допплерография. Затем неторопливым продвижением датчика обследуется поджелудочная железа. Можно определить взаимоотношения опухоли с панкреатическим протоком и окружающими поджелудочную железу сосудами (воротной веной, верхней брыжеечной веной, верхней брыжеечной артерией).
д) Послеоперационные исследования:
- Эта операция может быть выполнена в амбулаторных условиях.
- Лабораторные исследования могут не потребоваться.
е) Местные послеоперационные осложнения:
- Обычные проблемы после лапароскопии - боли в надплечьях и инфекция/ грыжи в местах введения троакаров.
- При выраженной боли и наличии лихорадки требуется выполнение лапароскопии для незамедлительного выявления повреждений органов брюшной полости.
ж) Советы опытного хирурга:
- Будьте терпеливы и перемещайтесь по брюшной полости медленно. Размеры метастазов часто небольшие, и их можно пропустить при небрежном осмотре.
- Следите за гемостазом; кровь поглощает свет и закрывает анатомические структуры.
- Обследование через единственный порт не может быть адекватным. Для должной экспозиции требуется несколько портов.
- Мобилизация двенадцатиперстной кишки не требуется.
- Устанавливайте 10-мм порт по возможности латеральнее в правом верхнем квадранте. Это позволит располагать ультразвуковой датчик на печеночнодвенадцатиперстной связке под нужными углами, что облегчает обнаружение желчных протоков/сосудов.
- Рекомендуем следующую статью "Открытая дистальная резекция поджелудочной железы: показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 24.2.2020

