Плановая повторная некрэктомия: этапы
1. Операция начинается с систематической, тщательной, мануальной и визуальной ревизии всей поджелудочной железы, а также обоих околоободочных пространств, корня брыжейки тонкой кишки ниже мезоколон и ретроперитонеальных тканей выше поджелудочной железы. Ориентирами для обнаружения областей некроза является данные, полученные при КТ-сканировании.
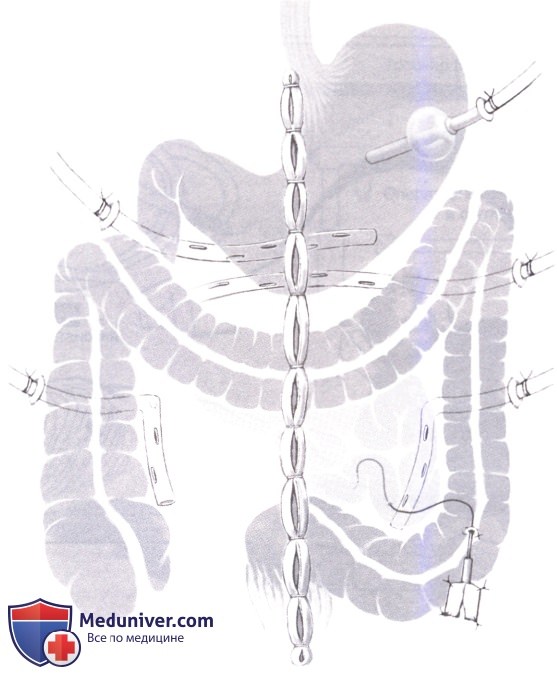
Вход в сальниковую сумку осуществляется через желудочно-ободочную связку (а не через брыжейку поперечно-ободочной кишки), так как этот доступ обеспечивает лучший подход к ложу поджелудочной железы, не связанный с риском повреждения средних или правых ободочных сосудов. Несмотря на то, что некротические изменения часто заметны через левую часть мезоколон при вовлечении тела и хвоста поджелудочной железы или через правую часть мезоколон, когда поражены головка и крючковидный отросток, любой доступ для полной некрэктомии поджелудочной железы из-под мезоколон дает недостаточную экспозицию и связан с риском случайных повреждений и неполной некрэктомии.
Мы считаем, что экспозиция через желудочно-ободочную связку особенно важна при некрозе в области тела и хвоста, за исключением тех случаев, когда некротический процесс захватывает преимущественно головку и крючковидный отросток железы, или когда полость малого сальника была облитерирована в результате предшествующей операции на поджелудочной железе.
Пальпация желудочно-ободочной связки пальцем обычно выявляет в малом сальнике полость, содержащую некротизированные ткани. После того, как полость нащупана пальцем, она осторожно вскрывается, чтобы не повредить желудочно-сальниковую аркаду и сосуды брыжейки поперечно-ободочной кишки.
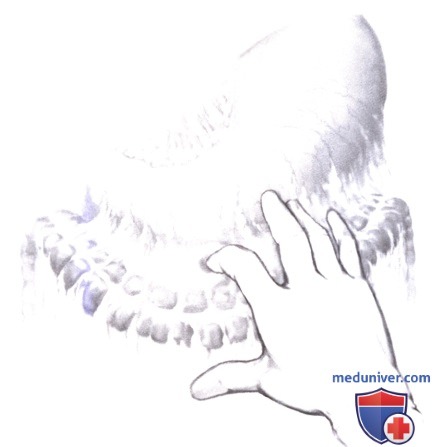
2. Некрэктомия выполняется руками, тупой диссекцией. Аккуратное «вычерпывание» замазкообразных некротических масс удается в большинстве случаев. Некрэктомия острым путем (ножницами или скальпелем) категорически не рекомендуется, особенно вблизи селезеночной и верхней брыжеечной вен, а также средних ободочных сосудов. Все мертвые ткани, доступные удалению тупым способом, должны быть эвакуированы. Первичная некрэктомия дает максимально возможную экспозицию и поэтому все попытки полной и безопасной некрэктомии должны быть предприняты именно в это время.
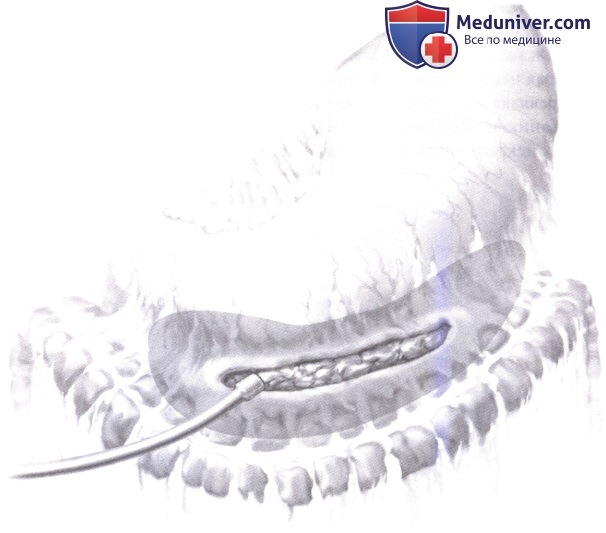
3. Когда доступ к зоне некроза необходимо получить через желудочно-ободочную связку, следует соблюдать чрезвычайную осторожность, чтобы не повредить поперечно-ободочную кишку и ее брыжейку, которая часто сморщена, утолщена, мало подвижна и подтянута к области облитерированного малого сальника.
Пока некротизированные ткани остаются связанными с жизнеспособными тканями, их тупое разделение или острая диссекция может вызвать кровотечение, которое трудно остановить. Эти области самостоятельно отделятся от живых тканей ко времени плановой повторной лапаротомии через двое или более суток. При этом воспаленные, хрупкие, гиперваскуляризированные, но жизнеспособные ткани сохраняют целостность, что минимизирует кровопотерю.
В ходе удаления некротизированных фрагментов может оказаться, что вновь образовавшуюся полость пересекает мостик ткани в виде ленты или снопа соломы. Хотя появляется соблазн разорвать эту помеху, хирург не должен спешить делать этого, потому что здесь обычно скрывается кровеносный сосуд, часто с сохранившимся кровотоком. В таком воспаленном перипанкреатическом пространстве во время некрэктомии трудно остановить любое активное кровотечение. Кроме того, перевязка или прошивание большого кровеносного сосуда может привести к образованию псевдоаневризмы; основной задачей некрэктомии должна стать эвакуация всех некротизированных тканей без провокации кровотечения.

4. Чтобы обнажить и осмотреть забрюшинные ткани, необходимо рассечь брюшину, покрывающую латеральные каналы, что особенно важно, если данные КТ-сканирования свидетельствуют о распространении воспалительного процесса на эти области; простая пальпация мало информативна в отношении некроза перипанкреатической жировой клетчатки, особенно у полных пациентов. Если эти пространства вовлечены, то необходимо их вскрыть либо медиальнее мезоколон, либо шире, из латерального доступа с медиальной мобилизацией ободочной кишки. Корень брыжейки тонкой кишки и области над поджелудочной железой (например, параэзофагеальная и парааортальная) являются зонами, где некротический процесс может остаться не выявленным, так как обычно диссекция ведется вдоль верхних брыжеечных сосудов.
После некрэктомии мы обильно промываем очищенные области, чтобы удалить остатки некротизированных тканей, воспалительный экссудат и бактерии с помощью ирригатора Water-Pik (Surgiluv, модель 201, Stryker, Kalamazoo, MI), так как он имеет систему управления давлением для жидкостной очистки и промывания.
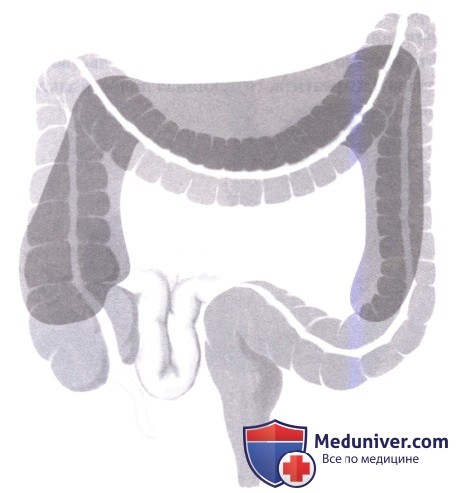
5. Если обнаружены области с сомнительной жизнеспособностью тканей, мы возвращаем пациента в операционную 2 дня спустя для повторной хирургической ревизии и некрэктомии под общим обезболиванием. Санированные области после первичной некрэктомии у таких пациентов тампонируются увлажненными губками (салфетками); селезеночные или верхние брыжеечные артерии, если они обнажены, защищаются прокладками из неадгезивного материала, такого как Adaptic (Johnson & Johnson, Kalamazoo, MI) или тонким слоем силастика. Поверх марлевых тампонов располагаются мягкие активные дренажи для эвакуации свободной жидкости, которая может скопиться и увеличить внутрибрюшное давление.
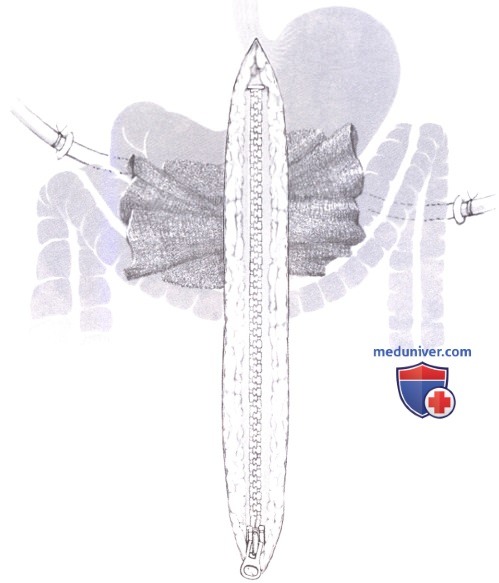
Брюшная стенка закрывается застежкой-молнией, подшитой к апоневрозу. Это не только ускоряет открытие и закрытие при любой плановой оперативной ре-санации, но также защищает брюшную полость между данными процедурами, облегчая отсроченное первичное закрытие раны и легочную вентиляцию. Мы специально избегаем подшивания молнии к коже, так как это вызывает ретракцию апоневроза, что делает его последующее ушивание более трудным или невозможным. Повторная операция планируется через 48 ч после текущей процедуры и выполняется, как описано ниже.
Открывается молния, и полностью осматривается брюшная полость. При необходимости выполняется дополнительная некрэктомия и тупая очистка. Процедура повторяется через 48-часовые интервалы, до тех пор, пока некротический процесс не остановится, что определяется по прекращению нагноения и отсутствию зон некроза. Если при первичной операции возможна полная некрэктомия, что обычно доступно, когда вмешательство производится позже 21 дня после начала панкреатита, то брюшная полость закрывается без запланированных повторных ревизий.
6. При уверенности в том, что все некротические ткани устранены, брюшная полость ушивается на дренажах. Мы предпочитаем мягкие силастиковые дренажи для активной аспирации, которые минимизируют риск некрозов прилежащих тканей от давления. Мы избегаем широких жестких «заболачивающихся» дренажей с большими отверстиями, так как при нашей технике поздней (а не ранней) первой некрэктомии с последующими плановыми повторными операциями, в области санации остается лишь минимальное количество крупных частиц и дренажи с большим просветом не нужны.
Дренажи нужно располагать вдали от крупных сосудов, избегая прямого контакта с ободочной или тонкой кишкой. Мы довольно свободно относимся к числу устанавливаемых дренажей, но считаем, что в каждой анатомической области некроза должен быть установлен хотя бы один дренаж. Дренажи направляются под печень и позади печеночного изгиба ободочной кишки справа, а также позади селезеночного изгиба под нижним полюсом селезенки слева. Для декомпрессии желудка вводится гастростомическая трубка, а для обеспечения энтерального питания накладывается пункционная катетерная еюностомия.
При последней санации застежка-молния убирается, и брюшная стенка закрывается нерассасывающимися швами. Кожа оставляется открытой и тампонируется.
а) Советы опытного хирурга:
- Воздержитесь от ранней операции у пациентов с панкреонекрозом, даже при гемодинамической и метаболической нестабильности. Всеми силами пытайтесь отсрочить операцию, выполняя ее как можно позднее, даже при инфицировании некроза, обеспечивая стабильность состояния пациента максимально интенсивной медикаментозной терапией; некротический процесс остановится, и все жизнеспособные и некротизированные ткани будут хорошо различимы. В таком случае, однократной полной некрэктомии с первичным закрытием брюшной стенки бывает обычно достаточно.
- Планирование операции на основании данных предоперационной КТ имеет решающее значение. Все области со скоплением жидкости, видимые на дооперационной КТ, следует найти, вскрыть и очистить. Не полагайтесь только на визуальную и мануальную ревизию брюшной полости и забрюшинного пространства.
- Максимальная экспозиция возможна только при первичной некрэктомии и, в силу этого, все попытки полного и безопасного удаления некротизированных тканей должны предприниматься в это время.
- Не поддавайтесь желанию удалить «мостик» ткани (при его наличии), пересекающий полость малого сальника после тупой некрэктомии; скорее всего этот «мостик» образован средними ободочными сосудами.
- Рекомендуем следующую статью "Чрескожная некрэктомия поджелудочной железы: этапы"
Редактор: Искандер Милевски. Дата публикации: 24.2.2020

