Операция при раке желчного пузыря: показания, противопоказания, этапы
Рак желчного пузыря впервые был описан в 1777 году. Средний возраст при выявлении этого заболевания составляет 65 лет, женщины страдают им в три раза чаще, чем мужчины. При раке желчного пузыря 90% всех опухолей представляют собой аденокарциномы. Выявлена связь между раком желчного пузыря и холецистолитиазом, а также хроническим холециститом.
Установлено, что у 1% пациентов, перенесших холецистэктомию по поводу калькулезного холецистита, обнаруживается рак. Рак обнаруживается в 20-60% желчных пузырей с кальцифицированной стенкой («фарфоровый» желчный пузырь).
а) Прогностические данные:
- 5-летняя выживаемость пациентов, перенесших нерадикальное хирургическое вмешательство при раке желчного пузыря, составляет менее 5 %
- 5-летняя выживаемость после радикального хирургического лечения составляет 17-90 %, в зависимости от стадии заболевания
б) Показания:
- Рак желчного пузыря Т1-4, N0/1 и М0
в) Относительные противопоказания:
- Метастазы в лимфатические узлы до коллектора N2
г) Противопоказания:
- Канцероматоз брюшины или другие отдаленные метастазы (Ml)
д) Клинические данные:
- Опухоль в сегменте 4/5, вовлекающая желчный пузырь
- Во время операции по поводу холелитиаза или как патологическая находка после холецистэктомии
- У одной трети пациентов развивается желтуха
е) Предоперационные исследования и подготовка к операции:
1. Анамнез. Желчная колика, желтуха, зуд, потеря веса, предыдущая операция на желчном пузыре или желчных протоках.
2. Физикальное обследование. Опухолевидное образование в правом верхнем квадранте брюшной полости.
ж) Лучевая диагностика:
- Ультразвуковое исследование
- КТ-сканирование с контрастным усилением (предпочтительнее КТ-ангиография)
- Магнитно-резонансная холангиопанкреатография (МРХПГ)
- Холангиография (если необходима инвазивная холангиография, чрескожная холангиография предпочтительнее, чем эндоскопическая ЭРХПГ)
- Прямая ангиография (требуется редко)
- Важные анатомические детали: «фарфоровый» желчный пузырь, опухоль, уве-личенные/некротические лимфоузлы, вовлечение артерий, вовлечение воротной вены, вовлечение соседних органов (ободочная, двенадцатиперстная кишка), метастазы по брюшине
- Полип желчного пузыря [отдельные, на широком основании, большие (>1 см) полипы подозрительны в отношении малигнизации]
- Выявление аномального панкреатобилиарного соединения, кисты общего желчного протока и особенностей печеночных артерий
з) Объем резекции в зависимости от стадии. Пациенты, у которых опухоль желчного пузыря была обнаружена методами лучевой диагностики или при хирургической ревизии:
- Т2/3, N0/1, М0: радикальная холецистэктомия и лимфодиссекция
- Одностороннее вовлечение сосудов: расширенная лобэктомия и лимфодиссекция
- Т4, N0/1, М0: расширенная лобэктомия и лимфодиссекция, возможна резекция прилежащих органов
- N2 или M1: радикального хирургического лечения нет, возможна паллиативная операция в виде желчного или желудочного шунтирования
Пациенты, у которых рак обнаружен как случайная находка после холецистэктомии по поводу предполагаемого холелитиаза:
- Т1 с негативными краями печени и пузырного протока: никакого дальнейшего лечения
- Т1 с позитивным краем пузырного протока: повторная резекция пузырного протока или общего желчного протока до получения негативных краев
- Т2/3/4, М0: расширенная лобэктомия, резекция общего желчного протока, лимфодиссекция и иссечение стенок троакарных каналов
- N2 или M1: радикального хирургического лечения невозможно (паллиативное лечение)
и) Операция. Далее описана радикальная холецистэктомия печени (включая резекцию сегменты 4b и 5). Если, вследствие распространенности опухоли или ее инвазии в сосуды необходима расширенная лобэктомия, производится диссекция в области ворот печени, описанная ниже. Если при раке желчного пузыря требуется расширенная резекция печени, обычно выполняется расширенная правосторонняя лобэктомия. Резекция печени проводится, как описано в Разделе 3 «Печень», с диссекцией и сохранением сосудов с левой стороны и пересечением левого печеночного протока.
к) Разрез. Операций ранее не было: Предпочтителен низкий правосторонний подреберный разрез («хоккейная клюшка») (описания разрезов и манипуляций с серповидной связкой см. статью на сайте «Положение пациента и доступ»)
Холецистэктомия выполнялась: Подреберный разрез, включающий иссечение рубца после предшествующего открытого доступа или рубцов в местах введения троакаров после лапароскопического доступа
1. Хирургическая ревизия. Экспозиция и ревизия: введение ретрактора (см. Раздел. 1, главу «Ретракторы и принципы экспозиции»), осмотр брюшины и мест введения троакаров
Ультразвуковая оценка расположения первичной опухоли по отношению к сосудистым структурам (воротной вене, печеночным артериям, печеночным венам), исключение метастатических отсевов в печень
Тщательное выявление сосудистых особенностей.
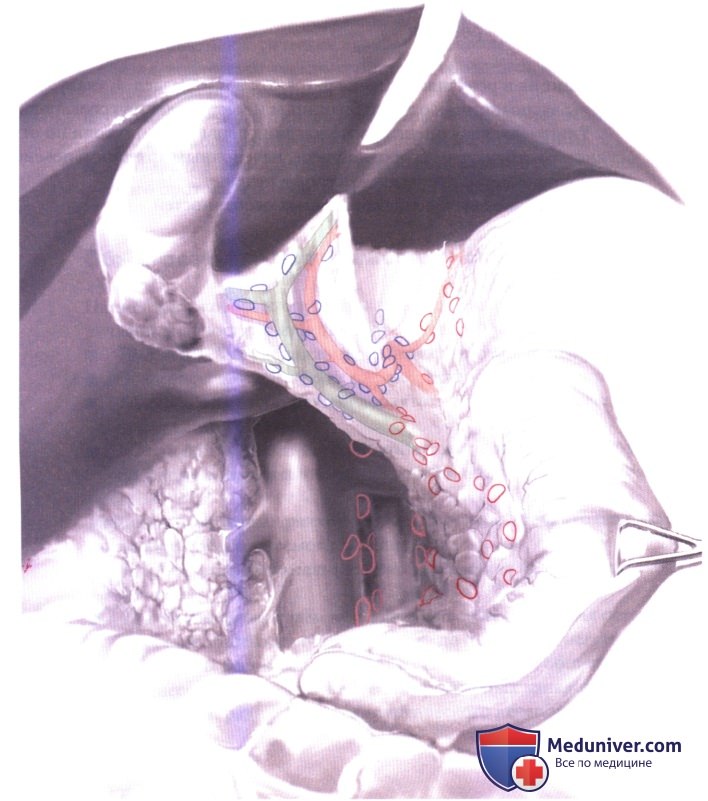
2. Объем резекции при радикальной холецистэктомии, регионарная лимфодиссекция и диссекция соединительной ткани. Резецируются два сегмента, прилежащих к желчному пузырю (4b и 5).
Резецируются лимфатические узлы N1 (обозначены синим цветом): в печеночно-двенадцатиперстной связке (№ 12), по ходу общей печеночной артерии (№ 8) и у чревного ствола (№ 9). Метастазы в лимфатические узлы N2 (обозначены красным цветом): ретропанкреатические (№ 13), перигастральные или аортокавальные узлы указывают на неизлечимое заболевание.
Нервные сплетения вокруг печеночной артерии следует иссекать.
Полный маневр Кохера позволяет осмотреть эти лимфатические коллекторы и облегчает последующую диссекцию.
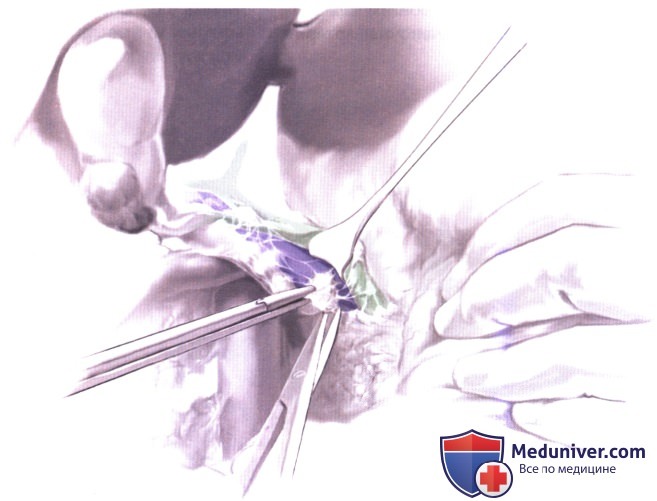
3. Иссечение самого верхнего перипанкреатического лимфатического узла. После кохеризации иссекается самый верхний перипанкреатический лимфатический узел. Этот узел отсылается на срочное гистологическое исследование. После иссечения этого узла отведение общего желчного протока кпереди позволяет осмотреть воротную вену и облегчает безопасную диссекцию лимфатических узлов и соединительной ткани. Стадирование по результатам исследования этого узла является дополнительным фактором в планировании хирургического вмешательства. Если этот лимфоузел позитивен и пациент имеет высокий операционный риск, то радикальная резекция обычно не предпринимается. Радикальная резекция, выполняемая при позитивном верхнем перипанкреатическом лимфоузле, должна включать диссекцию ретропанкреатических и аортокавальных лимфатических узлов с панкреатодуоденальной резекцией или без нее.
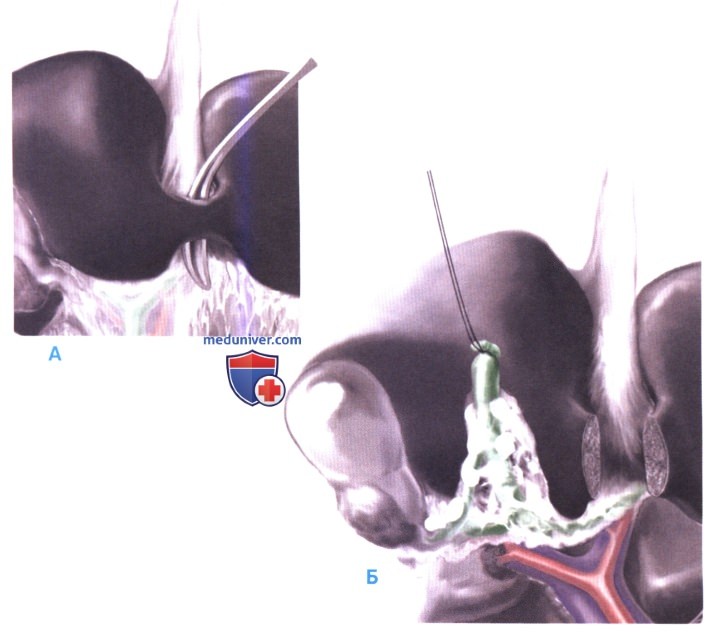
4. Резекция общего желчного протока. Адекватное иссечение ткани в воротах печени, содержащей лимфатические узлы, без резекции общего желчного протока крайне затруднено и выполнимо только у очень худых пациентов. Это особенно справедливо в том случае, если пациент недавно перенес холецистэктомию, и рубцы от этой операции еще более осложняют идентификацию лимфатических узлов и опухоли. Резекция общего желчного протока позволяет наиболее уверенно резецировать общий печеночный и пузырный протоки в месте их слияния. Кроме этого, резекция общего желчного протока создает условия для наиболее безопасной диссекции и исследования воротной вены и печеночных артерий как позади опухоли, так и в области ворот.
Мостик печеночной ткани между сегментами 4b и 3, покрывающий основание серповидной связки, пересекается (А), чтобы получить доступ к левой воротной ножке. Общий желчный проток пересекается сразу над поджелудочной железой и отводится кверху (В). Резецированные края необходимо отправить на срочное гистологическое исследование. Вся лимфатическая и соединительная ткань, включая чревные, печеночно-двенадцатиперстные и портокавальные лимфатические узлы, отделяется вместе с общим желчным протоком, и остаются только скелетированная воротная вена и печеночная артерия.
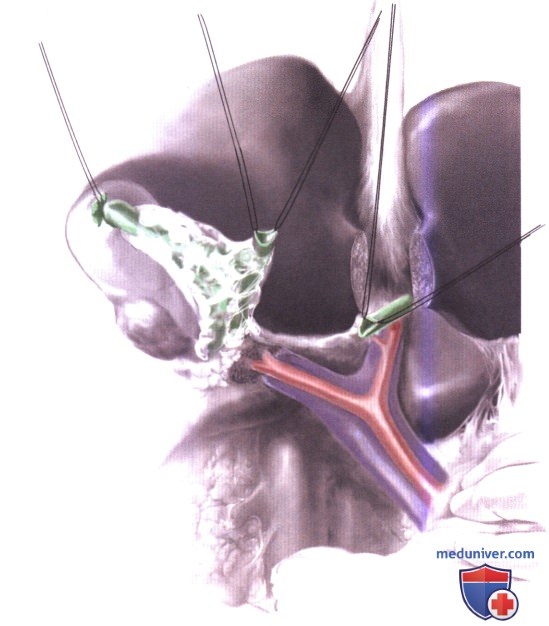
5. Оценка воротной вены и печеночной артерии. При отведенном кверху общем желчном протоке и смещении лимфатической ткани ворот печени, выделяются правая и левая ветви воротной вены и артерии. Если ствол воротной вены вовлечен в опухоль, может потребоваться резекция воротной вены с реконструкцией (см. ниже). Если вовлечена правая печеночная артерия и/или правая воротная вена, то показана расширенная правосторонняя гемигепатэктомия. После уточнения анатомической ситуации правая и левая печеночные артерии скелетируются дистальнее правого и левого краев ворот печени. При этом также производится диссекция правого и левого печеночного протоков.
6. Пересечение левого и правого печеночного протоков. Затем левый печеночный проток выделяется и пересекается. За исключением случаев диссекции по поводу холангиокарциномы ворот, место слияния правого и левого печеночного протока обычно может быть отделено от печени. Последующая ретракция культи левого печеночного протока кверху позволяет хорошо разглядеть правый печеночный проток сзади и снизу. На этот проток перед его пересечением накладывается шов-держалка.
7. Резекция печени. После пересечения правого печеночного протока ткань со срезов правого и левого протока посылается на срочное гистологическое исследование. Затем резецируется все ложе желчного пузыря, включая сегменты 4b и 5, по показанной на рисунке пунктирной линии. Ветви воротной вены и печеночные артерии должны сохраняться и находиться под постоянным визуальным контролем. Резекция печени обычно выполняется в условиях перекрытия кровотока с помощью маневра Прингла, при ЦВД ниже 3 см водн. ст. (см. статью на сайте «Расширенные гемигепатэктомии»).
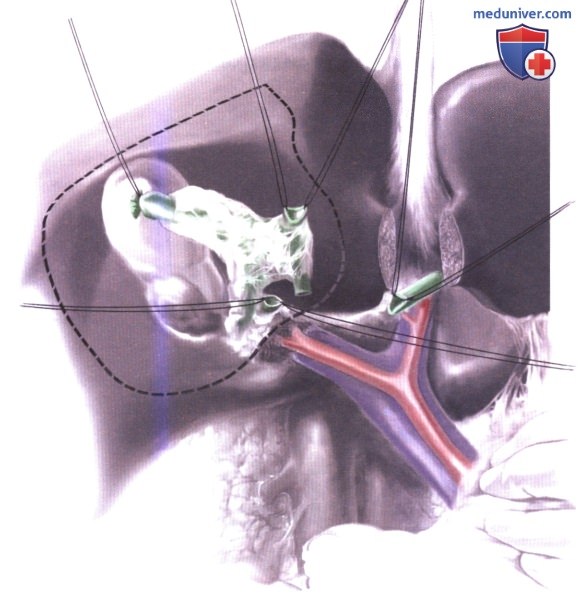
8. Реконструкция желчных путей. Перед наложением билиодигестивного анастомоза, правый и левый печеночный протоки должны быть соединены отдельными швами из рассасывающейся нити (4-0 или 5-0 Vicryl или PDS). В качестве альтернативы, каждый проток может быть анастомозирован отдельно. По кратчайшему пути, который позволяет избежать натяжения анастомоза, позади или спереди ободочной кишки поднимается 70-см петля тощей кишки, подготовленная по Ру. Детали желчных анастомозов описаны в этом разделе, в главах «Внутрипеченочный билиодигестивный анастомоз без внутреннего стентирования» и «Реконструкция повреждений желчных протоков». Если до операции был установлен пластиковый билиарный стент, он удаляется, а не заменяется. Если был установлен металлический стент, то обычно безопаснее всего пересечь его в месте, которое считается свободным от опухоли. Затем петля тощей кишки пришивается к протоку и стенту.
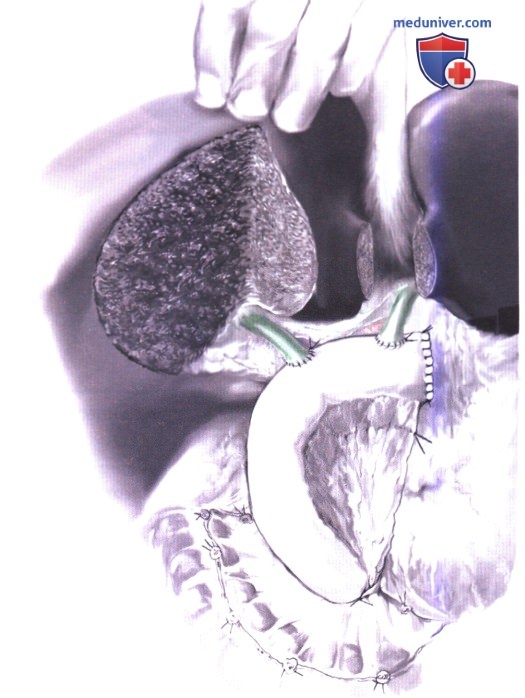
9. Реконструкция воротной вены. Опухоли, занимающие шейку желчного пузыря или пузырный проток, часто прорастают в правую ветвь или основной ствол воротной вены. Пациенты с желтухой имеют особенно высокий риск опухолевой инвазии в воротную систему. Если левая воротная вена и печеночная артерия не вовлечены в опухолевый процесс, то эти прорастающие в сосуды опухоли часто могут быть резектабельны с возможностью выполнения комбинированной расширенной лобэктомии, воротной лимфаденэктомии с резекцией и реконструкцией воротной вены.
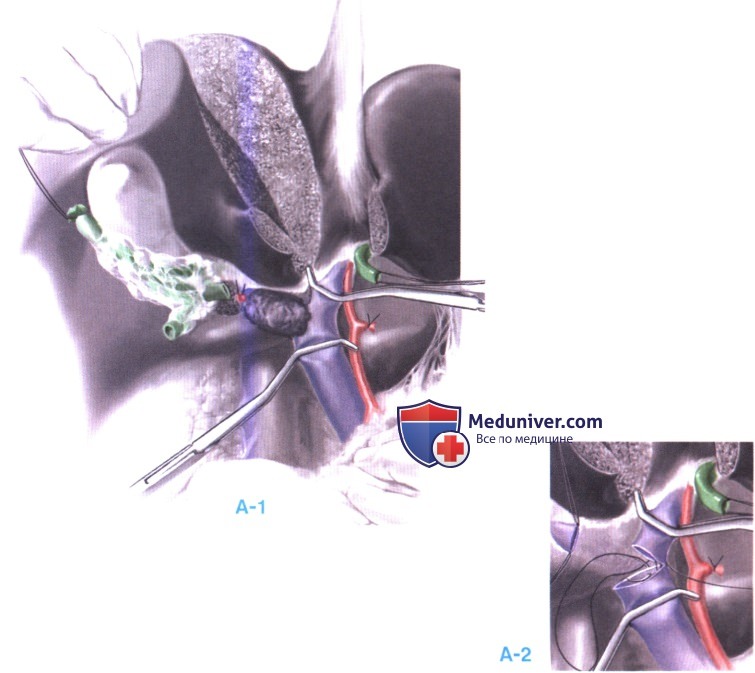
Разделение печени по линии расширенной лобэктомии дает доступ к области ворот, позволяет легче подойти к воротной вене и выполнить более безопасную реконструкцию. После пересечения левого печеночного протока он отводится к левой стороне пациента. Затем, чтобы получить свободный доступ к воротной вене, пересекается правая печеночная артерия. На основной ствол и левую ветвь воротной вены накладываются сосудистые зажимы (А-1). После пересечения, непрерывным швом из нерассасывающейся нити (например, 5-0 Proline) выполняется анастомоз основного ствола и левой воротной вены (А-2).
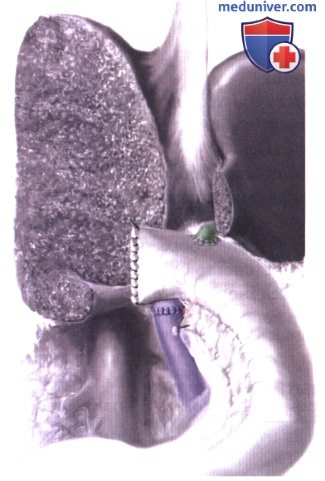
10. Резекция печени и реконструкция желчных путей. Затем выполняется расширенная правосторонняя резекция печени, как описано в статье на сайте «Расширенные гемигепатэктомии». Рисунок показывает последующую реконструкцию с позадиободочной гепатикоеюностомией с Y-образной петлей по Ру.
11. Дренирование после реконструкции. После завершения гемостаза, в правый верхний квадрант брюшной полости к желчному анастомозу укладываются закрытые дренажи, соединенные с аспирационной системой. Если чрескожный чреспеченочный стент был удален, нужно также установить дренаж возле места вхождения стента в печень. Мы обычно не используем стенты для анастомоза. Декомпрессия желудочно-кишечного тракта через назогас-тральный зонд обычно продолжается до восстановления функции кишечника. Это особенно важно, если анастомозируемый желчный проток имеет малый диаметр. Назогастральная декомпрессия предотвращает отек Y-образной кишечной петли и возможный разрыв анастомоза.
л) Послеоперационные исследования:
- Послеоперационное наблюдение в отделении интенсивной терапии (после расширенных операций)
- Параметры гемостаза и гемоглобин на протяжении не менее 48 часов
- Печеночные пробы и электролиты (включая фосфор) на протяжении не менее 48 часов
м) Послеоперационные осложнения:
1. Общие:
- Плевральный выпот
- Пневмония
- Тромбоз глубоких вен
- Эмболия легочной артерии
2. Абдоминальные:
- Внутрибрюшное кровотечение
- Инфицированное скопление жидкости/абсцесс
- Печеночная недостаточность (расширенные операции)
- Желчеистечение с образованием биломы
- Несостоятельность билиодигестивного анастомоза (операции с резекцией общего желчного протока)
- Тромбоз воротной вены
н) Советы опытного хирурга:
- Если по диагностическим данным у пациента имеется рак желчного пузыря в стадии Т3 или Т4, показано лапароскопическое стадирование, поскольку высока вероятность внутрибрюшных метастазов.
- Предоперационные томограммы каждого пациента с распространением опухоли на шейку желчного пузыря или пузырный проток, а также в любых случаях при желтухе, должны тщательно оцениваться при планировании операции для выявления признаков вовлечения в опухолевый процесс правой печеночной артерии. Если такие признаки выявлены, для резекции опухоли необходима, как минимум, расширенная лобэктомия.
- Дополнительные или аберрантные левые печеночные артерии не располагаются в воротах печени, а проходят через малый сальник. Резекция у пациентов с такими аномальными сосудами может быть выполнена даже тогда, когда имеется значительное распространение опухоли на ворота печени.
- Перед пересечением внутрипеченочного желчного протока следует накладывать швы-держалки, так как небольшой сегментарный проток может «возвращаться» в печеночную паренхиму.
- Для профилактики послеоперационной лимфореи лимфатические сосуды при такой диссекции должны перевязываться.
- Рекомендуем следующую статью "Лапароскопическая ревизия общего желчного протока: показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 13.2.2020

