УЗИ почек: показания, методика в норме и при патологии
Технические инновации позволили создать недорогие и портативные ультразвуковые аппараты, которые играют важнейшую роль в проведении диагностики у постели больного. Специализированные кабинеты больше подходят для тщательной диагностики заболеваний почек и позволяют провести последующее лечение, включая чрескожные вмешательства и абляцию. Комбинации точности диагностики и клинического мышления хорошо обученного уролога способствуют улучшению качества оказания помощи при снижении затрат.
УЗИ почек обладает высокой чувствительностью и специфичностью в диагностике гидронефроза у взрослых и детей, расширяя клинические возможности уролога. Кроме того, УЗИ играет роль в обследовании пациентов с гематурией и мочекаменной болезнью. Асинхронное обследование (сбор анамнеза и физикальное обследование проводится отдельно по времени и месту от ультразвукового) требует доступа к результатам исследования при повторном обращении. Интеграция УЗИ, проводимого урологом, в первоначальную диагностику повышает эффективность оказания помощи, позволяя избежать разделения диагностического процесса.
В этой статье на сайте описывается применение и техника УЗИ почек, необходимые для использования метода в повседневной практике. Читатель должен изучить технический процесс генерации ультразвукового изображения почки при определенных клинических ситуациях.
а) Показания. Показания к УЗИ почек включают:
• боль в боку и/или спине;
• гематурию;
• патологию почки, выявленную при других методах;
• планирование и интраоперационное наведение, включая чрескожную биопсию почки, аспирацию кист и абляцию образований почки;
• наблюдение пациентов после трансплантации почки;
• интраоперационную визуализацию паренхимы и сосудов почки при абляции или резекции образований почки;
• травму живота;
• наблюдение известной или предполагаемой патологии почки;
• обследование по поводу бессимптомной микрогематурии при невозможности проведения экскреторной урографии, компьютерной томографии (КТ) или магнитно-резонансной томографии (MPT);
• диагностику и наблюдение мочекаменной болезни.
б) Оборудование. Для правильного выполнения и описания УЗИ почек необходимо понимание основных характеристик аппарата. У взрослых для исследования используют конвексный датчик, как показано на рис. 1. Узкополосный датчик обеспечивает более плотный контакт с кожей у очень худых пациентов и облегчает сканирование между ребрами по сравнению с широкополосным датчиком. В большинстве случаев подходят оба типа датчиков. Частота датчика для УЗИ почек составляет от 2,5 до 6 МГц. Почка лежит на несколько сантиметров глубже кожи, поэтому более низкая частота дает хорошее проникновение. У худых пациентов можно использовать датчики с более высокой частотой. При большом объеме живота лучше использовать низкочастотный датчик, хотя при большой глубине проникновения уменьшается качество линейного (аксиального) разрешения.

Чаще всего для УЗИ почек используют одну или две фокусные зоны. Они должны соответствовать зоне интереса в поле зрения. Фокусная зона представляет собой наиболее узкую часть луча с максимальным латеральным разрешением в зоне интереса. При добавлении фокусных зон уменьшается частота обновления изображения. Другие часто используемые функции аппарата при исследовании почек включают измерительные калиперы, кинопетлю и режим допплера.
в) Подготовка пациента. Подготовка пациента помогает провести качественное исследование. При осмотре натощак уменьшается кишечное содержимое, что позволяет быстрее вывести почку через передний доступ, в стороне от толстых боковых мышц. Однако в урологическом кабинете УЗИ почек обычно проводится в острой ситуации без подготовки, поэтому вероятность того, что пациент не ел несколько часов перед исследованием, невысока. При плановом осмотре, например для оценки верхних мочевых путей при гематурии и скрининга послеоперационного гидронефроза после удаления камня, пациент не должен принимать пищу в течение 6 ч.
В кабинете необходим тусклый свет — это даст возможность уменьшить блики от естественного света. При тусклом свете визуализация на экране значительно улучшается.
Положение пациента зависит от показаний к исследованию. При прицельном исследовании, например для оценки гематомы после дистанционного дробления камня или травмы почки, пациент должен находиться в положении на спине. При двустороннем обследовании для визуализации левой почки больного обычно просят лечь на правый бок. При обследовании по поводу мочекаменной болезни осмотр начинают с высокого заднебокового положения датчика с движением вперед и вниз до пузырно-мочеточникового соединения для оценки дистальных камней и мочеточникового выброса.
Ультразвуковой аппарат должен располагаться таким образом, чтобы врач мог смотреть на экран и доставать до пациента и клавиатуры. Крайне важно, чтобы на стандартном столе пациент не упал при повороте с одного бока на другой, поскольку стол обычно узкий и не имеет боковых ограничителей. Внимание врача направлено на экран, поэтому нестабильного пациента следует укладывать на стол с подпорками или его должен поддерживать ассистент с другой стороны.
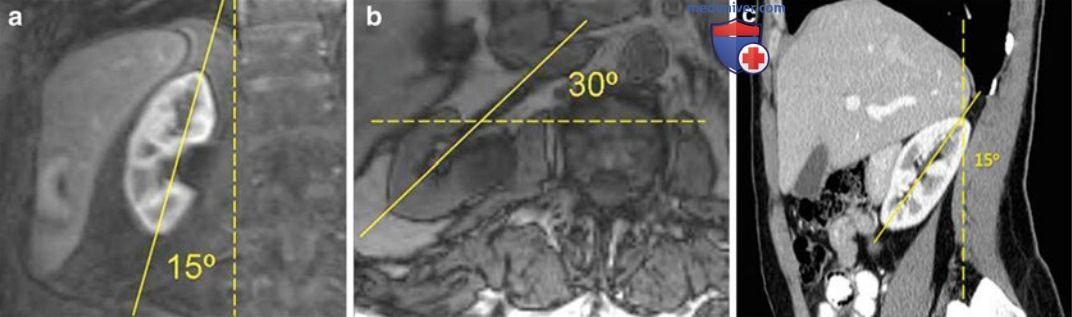
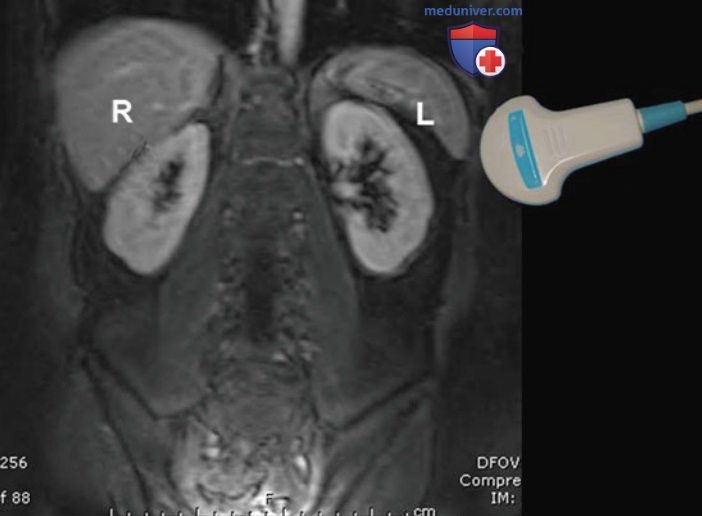
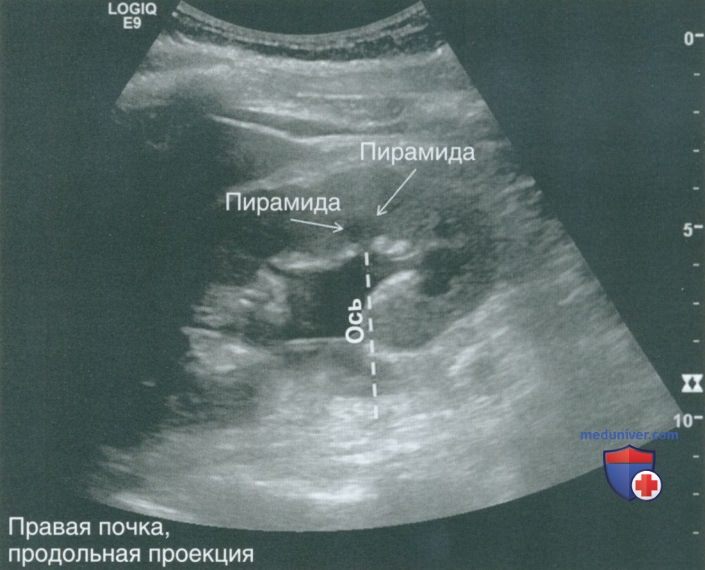
г) Анатомические ориентиры для визуализации почки. Необходимо понимать ориентацию почки в забрюшинном пространстве. Во фронтальной плоскости нижний полюс располагается на 15° латеральнее верхнего полюса (рис. 2, а). В аксиальной плоскости ворота почки ротированы на 30° кзади от истинной фронтальной плоскости (рис. 2, б). Поясничная мышца поднимает почку таким образом, что нижний полюс находится вентральнее верхнего полюса (рис. 2, в). Для визуализации почки в продольной плоскости нужно устанавливать датчик вдоль длинной оси (рис. 3), что также необходимо для выведения почки в истинной срединно-сагиттальной плоскости.
д) Визуализация правой почки. Техника. УЗИ правой почки обычно проводится в положении пациента на спине. Датчик устанавливают по среднеключичной линии на уровне реберной дуги. Вначале обычно определяется газ в поперечноободочной кишке. Датчик двигают вбок, используя для визуализации верхнего полюса правой почки печень как акустическое окно. На рис. 4 представлено изображение правой почки через акустическое окно печени. Однородная структура печени обеспечивает прекрасную передачу ультразвуковых волн с минимальным отклонением. При движении датчика латеральнее можно полностью осмотреть почку без наложения кишечного газа.
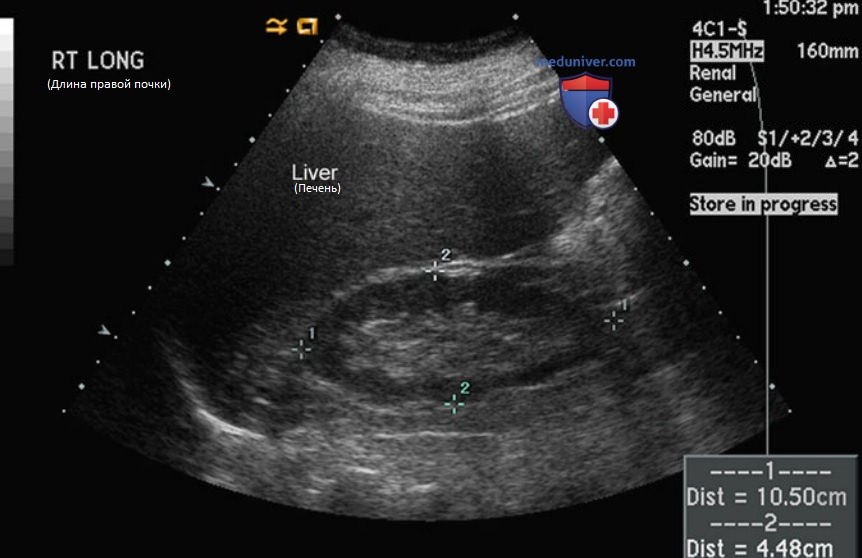
Необходимо постараться вывести правую почку в истинной срединно-сагиттальной плоскости, служащей анатомическим ориентиром, от которого проводится остальное исследование. Почка в срединно-сагиттальной плоскости имеет наибольшую длину. Контур паренхимы почки прерывается по медиальной поверхности на уровне входа и выхода сосудов и почечной лоханки из синуса.
После выведения почки в срединносагиттальной плоскости необходимо осмотреть ее спереди и сзади для полной оценки всей паренхимы. Верхний и средней полюс почки осматривают через акустическое окно печени. Визуализацию нижнего полюса обычно проводят напрямую при более латеральном или заднем положении датчика. На рис. 5 показан пример нижнего полюса левой почки, выведенного напрямую из бокового доступа, без использования акустического окна селезенки. При повороте датчика на 90° против часовой стрелки в срединно-сагиттальной плоскости почка выводится в срединнопоперечной плоскости, в которой имеет подковообразную форму с прерыванием контура паренхимы по медиальной поверхности на уровне синуса.
В этом положении часто можно увидеть почечную вену. Визуализация почечной артерии более затруднительна. После определения срединно-поперечной плоскости необходимо осмотреть почку сверху вниз, сдвигая датчик в краниальном и каудальном направлении во время глубокого вдоха для визуализации верхнего полюса почки. После осмотра почки в обеих плоскостях внимание переходит на определение и описание нормальных и патологических данных.
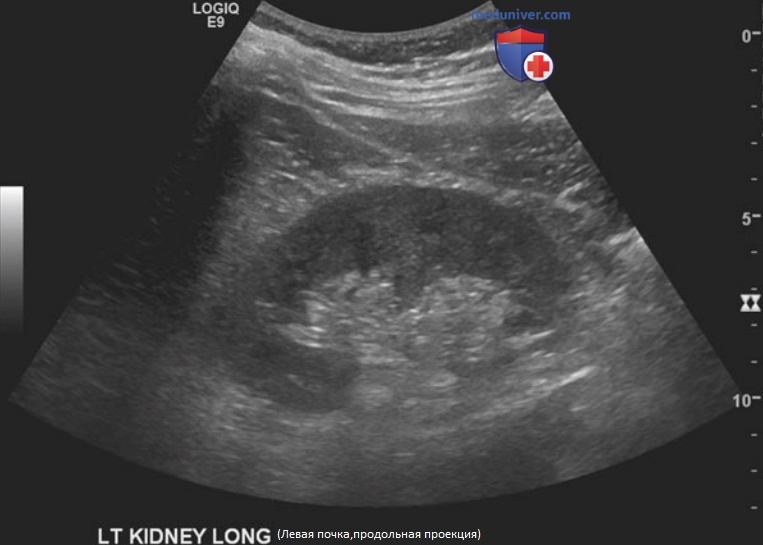
е) Исследование левой почки. Техника. УЗИ левой почки обычно проводится в положении пациента на правом боку с отведенной за голову левой рукой для расширения межреберных промежутков. Датчик устанавливают по среднеключичной или задней подмышечной линии. Осмотру почки через передний доступ обычно мешает кишечное содержимое. Визуализация левой почки обычно менее детальная из-за рассеивания ультразвуковых волн боковыми мышцами и мышцами спины. Селезенка обычно расположена спереди и выше левой почки, но ее редко удается использовать как акустическое окно (рис. 6).
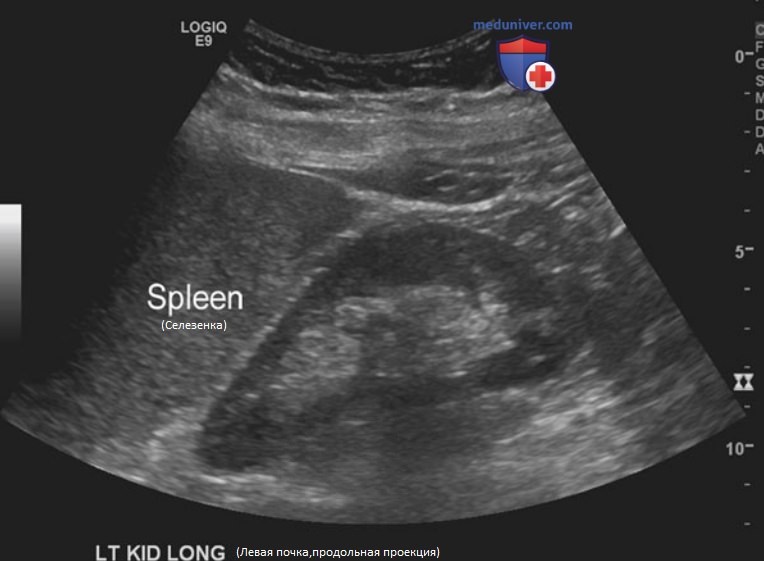
Вначале необходимо вывести почку в истинной срединно-сагиттальной плоскости, в которой она имеет максимальную длину. Капсула почки истончается по медиальной поверхности на уровне ворот почки. Во фронтальной плоскости корковый слой выглядит как непрерывное кольцо вокруг гиперэхогенного жира синуса, кроме зоны ворот почки. После полного осмотра передней и задней поверхности почки в сагиттальной плоскости необходимо повернуть датчик на 90° против часовой стрелки для получения поперечной проекции. Левая почка имеет подковообразную форму с прерыванием контура паренхимы, ориентированным медиально на уровне синуса.
При движении датчика в краниальном и каудальном направлении проводится полный осмотр верхнего и нижнего полюса левой почки с управлением дыханием пациента по необходимости. При глубоком вдохе и выдохе почка смещается на несколько сантиметров. После осмотра почки в обеих плоскостях внимание переходит на определение и описание нормальных и патологических данных.
Цель исследования — оценить всю почку, включая полную поверхность капсулы. При визуализации в поперечной плоскости необходимо определять длину почки. Управляя дыханием пациента, можно провести сканирование от верхнего до нижнего полюса на протяжении всей почки. В зоне каждого полюса толщина капсулы почки становится меньше и исчезает по мере того, как волны уходят за край почки. Хорошей аналогией считается сканирование на КТ в поперечной плоскости. Чтобы не пропустить экзофитные образования полюсов почки, необходимо исследовать ее на всем протяжении сверху вниз. При визуализации в продольной плоскости следует наклонять датчик кпереди и кзади, чтобы полностью увидеть почку с передней поверхности, через среднюю линию и с задней поверхности.
На рис. 7 представлен пример небольшого экзофитного периферического образования, которое можно пропустить при неполном исследовании передней и латеральной поверхности левой почки.
ж) Нормальные данные. Почка имеет овальную бобовидную форму и гладкие контуры. Необходимо фиксировать любой дефект контура с сохранением изображения. Исследование включает полный осмотр всех поверхностей почки сверху вниз и спереди кзади.
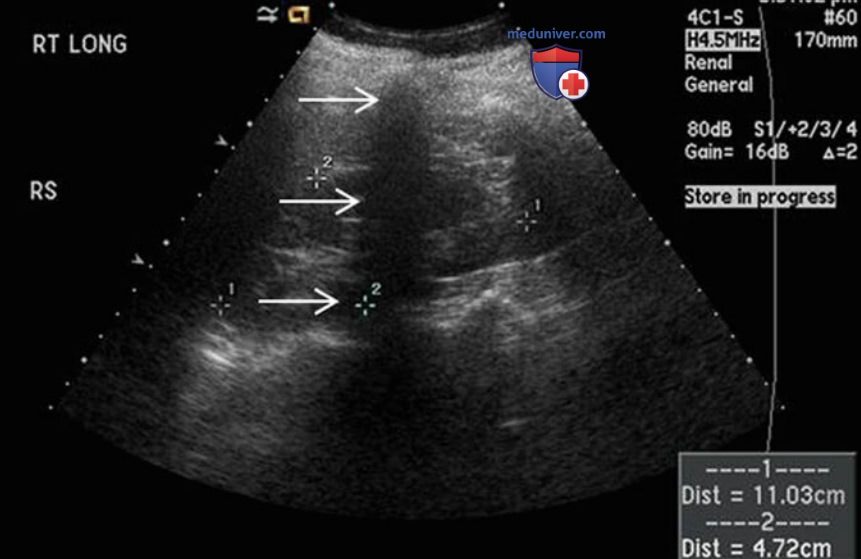
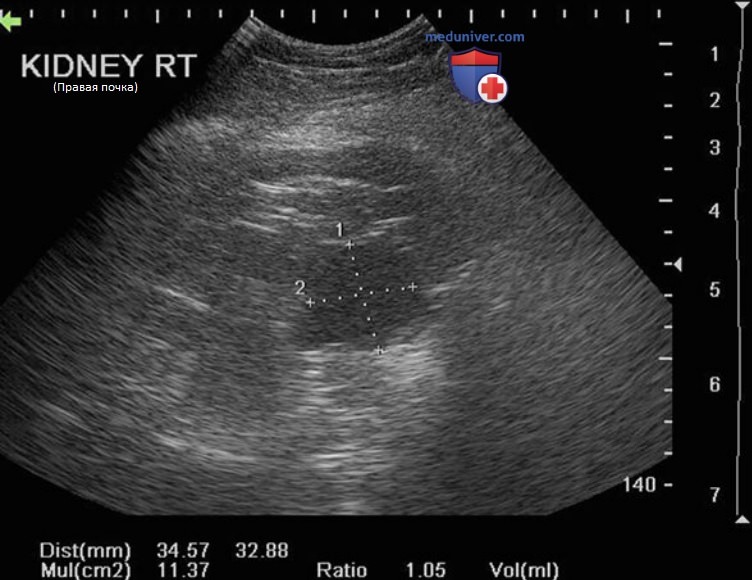
Необходимо фиксировать размеры почки и сохранять изображения в срединно-поперечной и срединно-сагиттальной плоскости. Для точного измерения следует убедиться, что почка выведена в истинной срединно-сагиттальной плоскости.
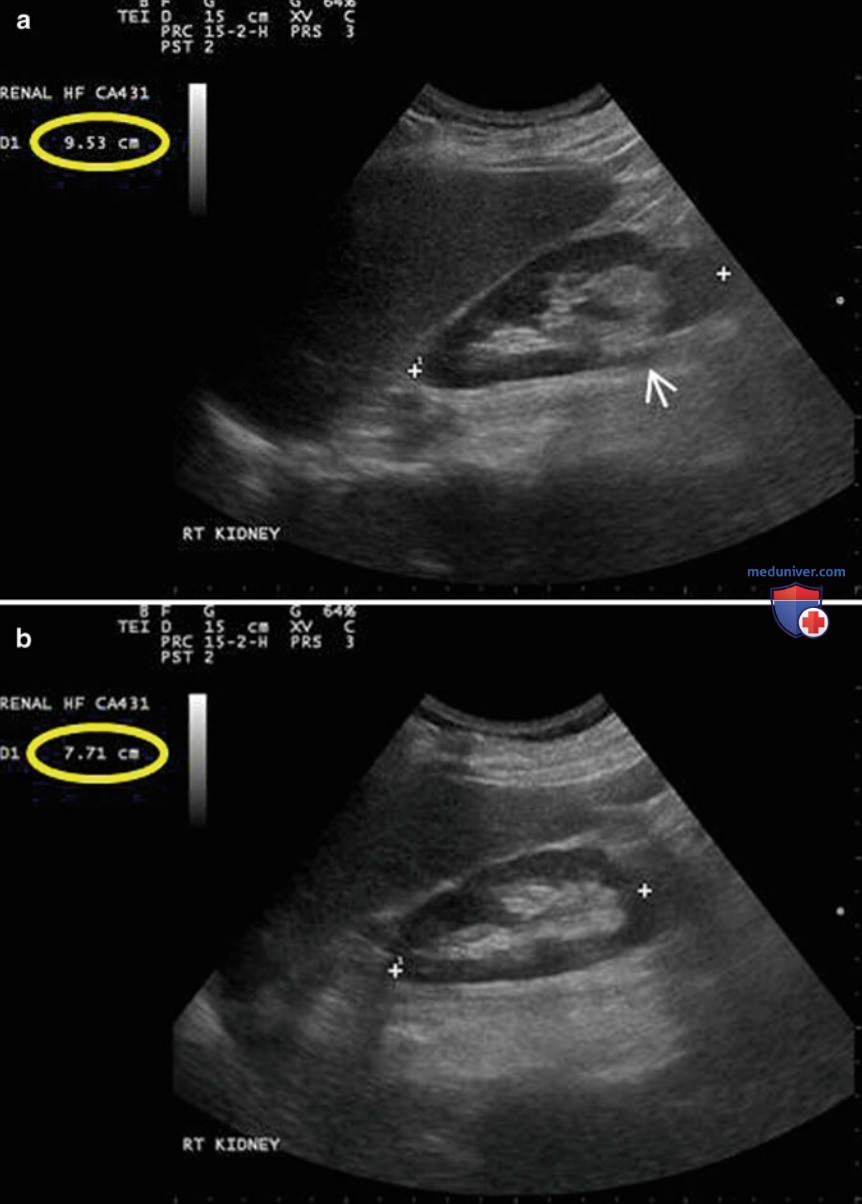
Если положение датчика соответствует истинной срединно-сагиттальной плоскости, продольное изображение почки должно отображаться в горизонтальной плоскости экрана. В таком положении угол инсонации оказывает меньшее влияние. На рис. 8 показано значительное различие в определении продольного размера почки, если ее вывести в парасагиттальной и истинной срединносагиттальной плоскости. Последняя характеризуется прерыванием контура паренхимы почки по медиальной поверхности в зоне ворот почки, через которые входят и выходят сосуды почки и собирательная система.
В норме у взрослых длина почки составляет 10—12 см, ширина— 5—7 см, а передне-задний размер — 3 см. При выполнении УЗИ детям необходимо использовать возрастные нормы размеров почки. У правой и левой почки должен быть одинаковый размер. Любое различие в размере следует описывать в протоколе. Разница в длинах почек более 1,5 см считается патологической.
Толщина коркового вещества почки должна быть относительно однородной на всем протяжении. В описании необходимо фиксировать любые выпячивания или втяжения контура коркового вещества с приложением снимка. Следует указывать толщину паренхимы и коркового слоя.
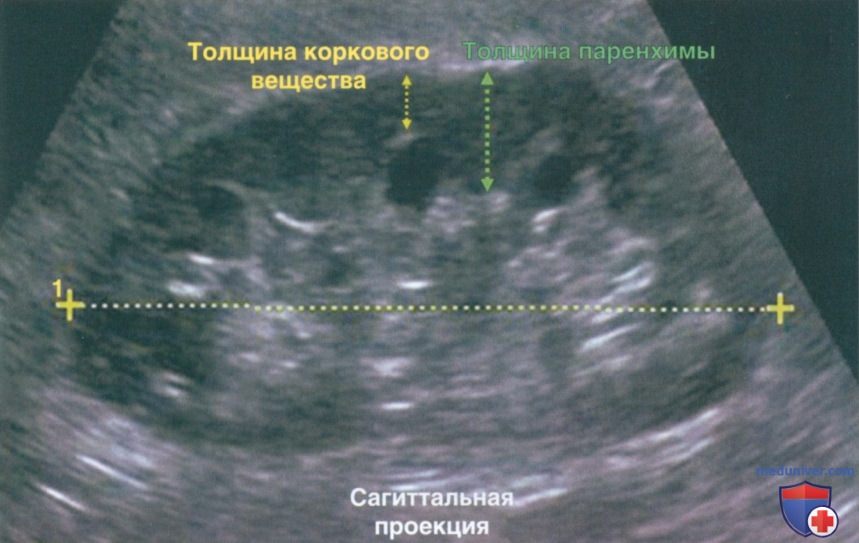
Толщина коркового слоя определяется от капсулы почки до основания треугольных пирамид мозгового вещества. Толщина паренхимы определяется от капсулы почки до края синуса. У взрослых часто затруднительно дифференцировать пирамиды мозгового вещества, поэтому не всегда удается определить толщину коркового слоя. Толщину паренхимы обычно легче измерить. Отклонением от нормы считается показатель менее 1 см. На рис. 9 показана разница между способами определения толщины коркового слоя и паренхимы.
Необходимо описывать эхоструктуру почки. В норме у взрослых корковое вещество почки выглядит гипо- или изоэхогенным по отношению к печени или селезенке. Также структура почки должна быть однородной. Пирамиды мозгового слоя обладают более низкой эхогенностью по сравнению с корковым слоем. У детей это различие более выражено, чем у взрослых.
Синус почки по сравнению с корковым веществом имеет более высокую эхогенность, обусловленную наличием различных отражателей, включая кровеносные сосуды, жир и собирательную систему.
з) Прилежащие структуры. Урологи обычно выполняют УЗИ почек по специфическим показаниям, и оно нацелено на почки. При исследовании в поле зрения попадают другие органы, и необходимо фиксировать любые выявленные изменения.
Надпочечники у взрослых в норме не лоцируются. Выявление надпочечников на УЗИ рассматривается как отклонение от нормы, поэтому показано выполнение КТ или МРТ.
В цели урологического обследования не входит полная визуализация печени, желчного пузыря, селезенки или аорты, однако необходимо фиксировать любые выявленные при ультразвуковом исследовании изменения этих органов и проводить дополнительное обследование. Часто уролог будет продолжать наблюдение пациента. Он может найти важные изменения на предыдущих изображениях и сообщить об этом пациенту. При наличий показаний можно провести дополнительное обследование и/или направить больного к другим специалистам.
и) Протокол ультразвукового исследования. Составление протокола — важнейший компонент всех исследований. Протокол УЗИ относится к медицинской документации и должен быть подписан врачом. Он состоит из четырех разделов: показания, оборудование, результаты и впечатление.
1. Показания. В разделе «Показания» необходимо указать данные анамнеза и показания к выполнению исследования.
2. Оборудование. В каждом заключении необходимо указать модель аппарата и тип датчика.
3. Результаты. Раздел «Результаты» состоит из подробного описания нормальных данных, а также любых важных отклонений. Он включает размеры. Необходимо использовать официальную терминологию. В разделе описываются ультразвуковые данные, а диагноз выносится в раздел «Впечатление». Например, в разделе «Результаты» можно написать «Интенсивная гиперэхогенная структура размером 9 мм в нижнем полюсе правой почки с четкой акустической тенью», а в разделе «Впечатление» — «соответствует картине камня».
4. Впечатление. Раздел «Впечатление» должен включать интерпретацию данных исследования на основании анамнеза и физикального обследования. Когда уролог одновременно выполняет УЗИ и интерпретирует результаты, данный раздел может также включать план последующего обследования и лечения.
к) Фиксация изображений. Необходимо сохранять в электронной памяти или печатном виде репрезентативные изображения. Минимальный набор снимков зависит от клинических показаний, но для полной оценки обеих почек он должен включать:
1) правую почку:
- почку в сагиттальной плоскости с определением длины;
- верхний полюс в поперечной плоскости;
- лоханку почки в поперечной плоскости;
- нижний полюс в поперечной плоскости;
- одновременное изображение печени и правой почки, если возможно;
2) левую почку:
- почку в сагиттальной плоскости с определением длины;
- верхний полюс в поперечной плоскости;
- лоханку почки в поперечной плоскости;
- нижний полюс в поперечной плоскости;
- одновременное изображение селезенки и левой почки, если возможно;
3) изображение любых изменений, с определением размеров, если показано.
л) Допплерография. Цветовая и энергетическая допплерография имеет важное значение при УЗИ почек. При наблюдении пациентов после травмы, резекции почки и с обструкцией необходимо подтверждать отсутствие изменений кровотока в почке. Допплерография позволяет оценить и гипоэхогенные структуры.
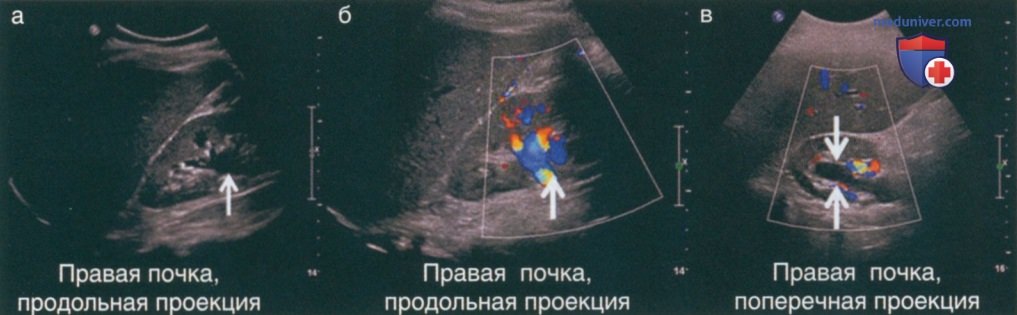
Воротные сосуды почки могут напоминать гипоэхогенную расширенную лоханку, но при допплерографии можно легко отличить сосуды почки от гидронефроза (рис. 10). Использование допплерографии для диагностики стеноза почечной артерии обычно не входит в задачи амбулаторной урологической практики.
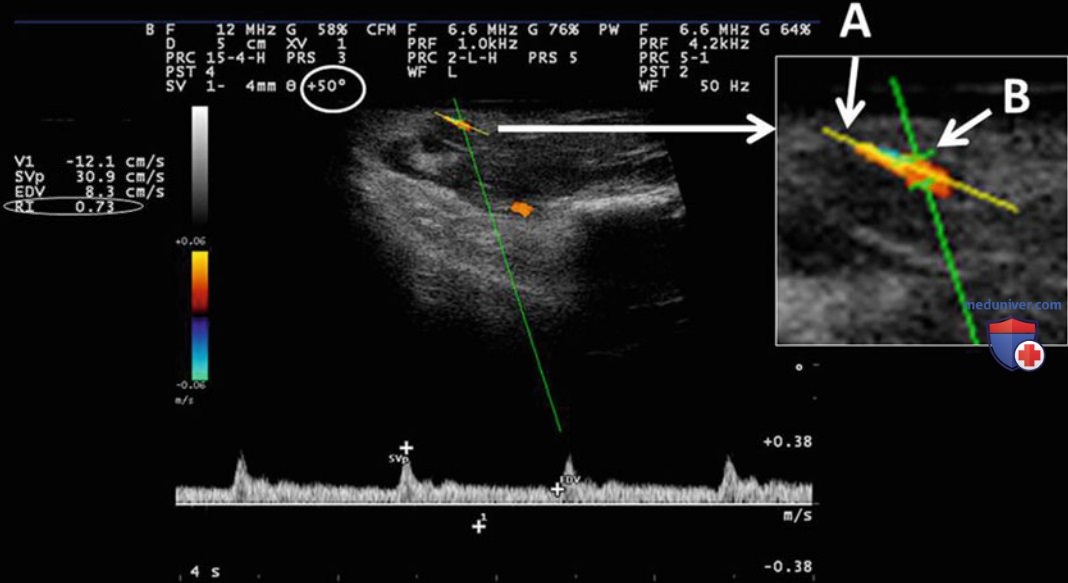
м) Резистивный индекс. РИ рассчитывается по скорости кровотока во внутрипочечных артериях в режиме допплера. Его измеряют в дугообразных артериях, которые идут вдоль границы коркового и мозгового вещества, или междолевых артериях, идущих между пирамидами. Для определения необходимого сосуда можно использовать режим цветового или энергетического допплера. Индикатор допплеровского угла устанавливают вдоль длинной оси сосуда, а размер ворот настраивают больше чем на 75% от внутреннего диаметра сосуда.
Угол инсонации не должен превышать 60°. Проводится анализ получаемых волн (рис. 11). Отмечаются пиковая систолическая и конечно-диастолическая скорости. Формула для расчета РИ — отношение разницы пиковой систолической скорости и конечно-диастолической скорости к пиковой систолической скорости. В норме показатель составляет <0,7. У детей и пожилых людей РИ может быть выше. Важную роль играет также отношение РИ между двумя сторонами.
Отношение РИ — это разница между индексом пораженной почки и контралатеральной почки. Например, различие в РИ >0,1 на стороне поражения может иметь большее значение, чем его абсолютное значение. В исследованиях показана высокая чувствительность и специфичность РИ при диагностике обструкции. При блоке мочеточника повышается сопротивление артерий, которое может предшествовать развитию гидронефроза. При необструктивных причинах расширения лоханки почки РИ обычно остается в пределах нормы.
Например, у беременных женщин даже при наличии гидронефроза определяется нормальный РИ. В литературе предлагается использовать данный показатель для диагностики почечной колики во время беременности, когда необходимо избегать лучевой нагрузки. Тем не менее невозможность отличить острую и хроническую обструкцию ограничивает применение РИ, поскольку он достоверно увеличивается только при полной обструкции. В исследованиях, которые включали пациентов с частичной обструкцией, показана намного меньшая специфичность в дифференциации анатомической обструкции и функционального расширения мочеточников.
Сам по себе РИ не позволяет достоверно подтвердить или опровергнуть клинически значимую обструкцию, скорее, его можно использовать в качестве поддержки рабочего диагноза в рамках проводимого обследования.
н) Артефакты. Визуализация забрюшинного пространства на УЗИ затруднительна из-за анатомических препятствий для ультразвуковых волн. Необходимо распознавать и учитывать ряд основных артефактов. Ребра могут давать акустическую тень.
Для полной визуализации почки иногда необходимо устанавливать датчик в межреберные промежутки. Для направления волн между ребрами помогает техника веерообразного движения датчиком. Узкополосный конвексный датчик обычно позволяет получить изображение между ребрами. В большинстве случаев для расширения межреберных промежутков достаточно перевести пациента в положение на боку с отведенной за голову рукой. Если при очень узких промежутках необходимо дополнительное разгибание, можно подложить валик или подушку под противоположную сторону.
На рис. 12 представлена постоянная тень от ребер. При невозможности найти более удачное положение необходимо управлять дыханием больного, чтобы почка двигалась выше и ниже тени.
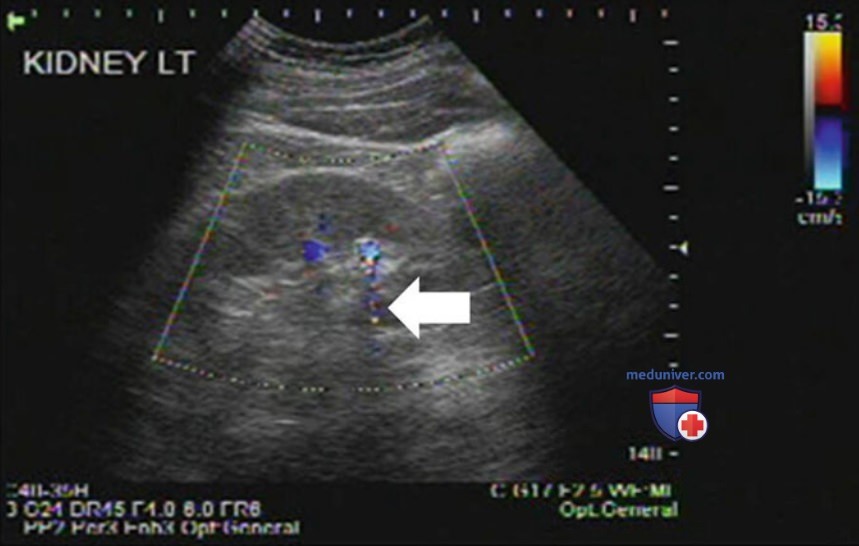
На УЗИ можно достоверно определить камни размером 5 мм и более. Они выглядят как гиперэхогенные структуры с акустической тенью. Небольшие или узкие камни могут не давать четкой акустической тени. Некоторые камни в режиме цветовой допплерографии создают артефакт мерцания, смешанный цветовой сигнал вокруг и сзади от яркого зеркального отражателя. Этот артефакт может быть очень полезен при визуализации гиперэхогенной структуры.
Кровеносные сосуды возле полостной системы, например дугообразные артерии, часто имеют гиперэхогенную структуру, и их сложно отличить от небольших камней. Усиление сигнала при допплерографии дает многоцветную тень позади камня (рис. 13).
Вид камня на УЗИ может отличаться от данных КТ. Более крупные камни определяются как интенсивные гиперэхогенные структуры с ярким передним краем и четкой акустической тенью. В связи с этим на УЗИ сложно точно определить объемную форму и размер камня (рис. 14).
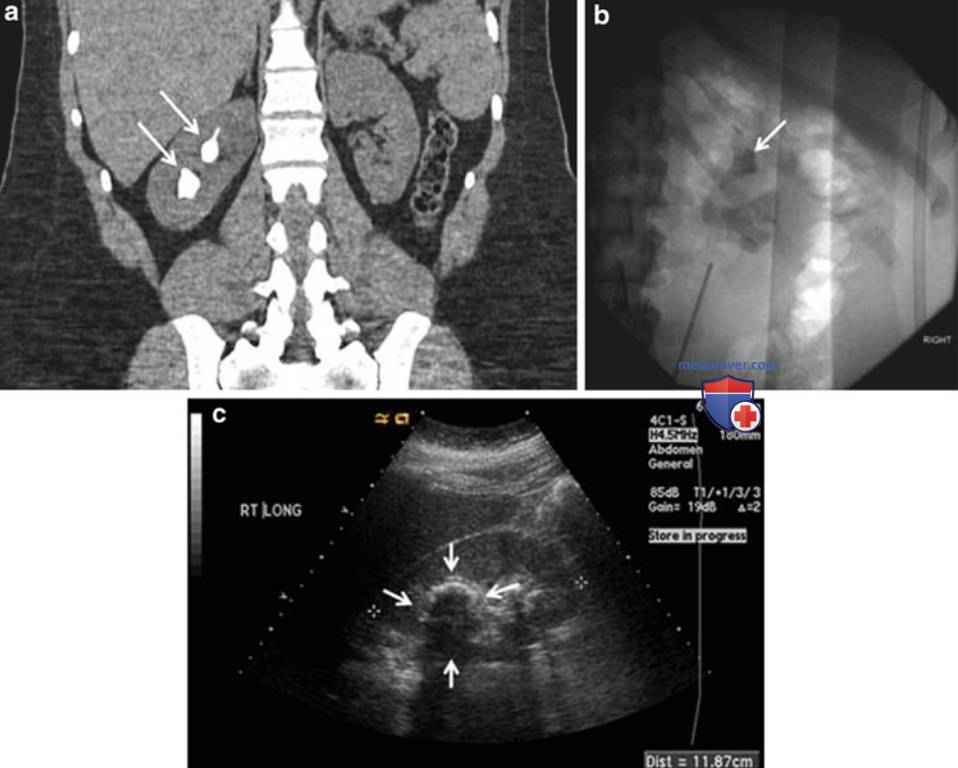
Эффект реверберации — это размытая тень, создаваемая кишечным газом. Толстая кишка лежит кпереди от почек, поэтому артефакт может определяться кпереди и медиальнее почки. На рис. 15, а, б показан эффект реверберации, характерный для газа. Если тень от кишечного газа затрудняет визуализацию почки, необходимо установить датчик латеральнее и кзади. В других случаях можно попросить пациента занять положение на боку.
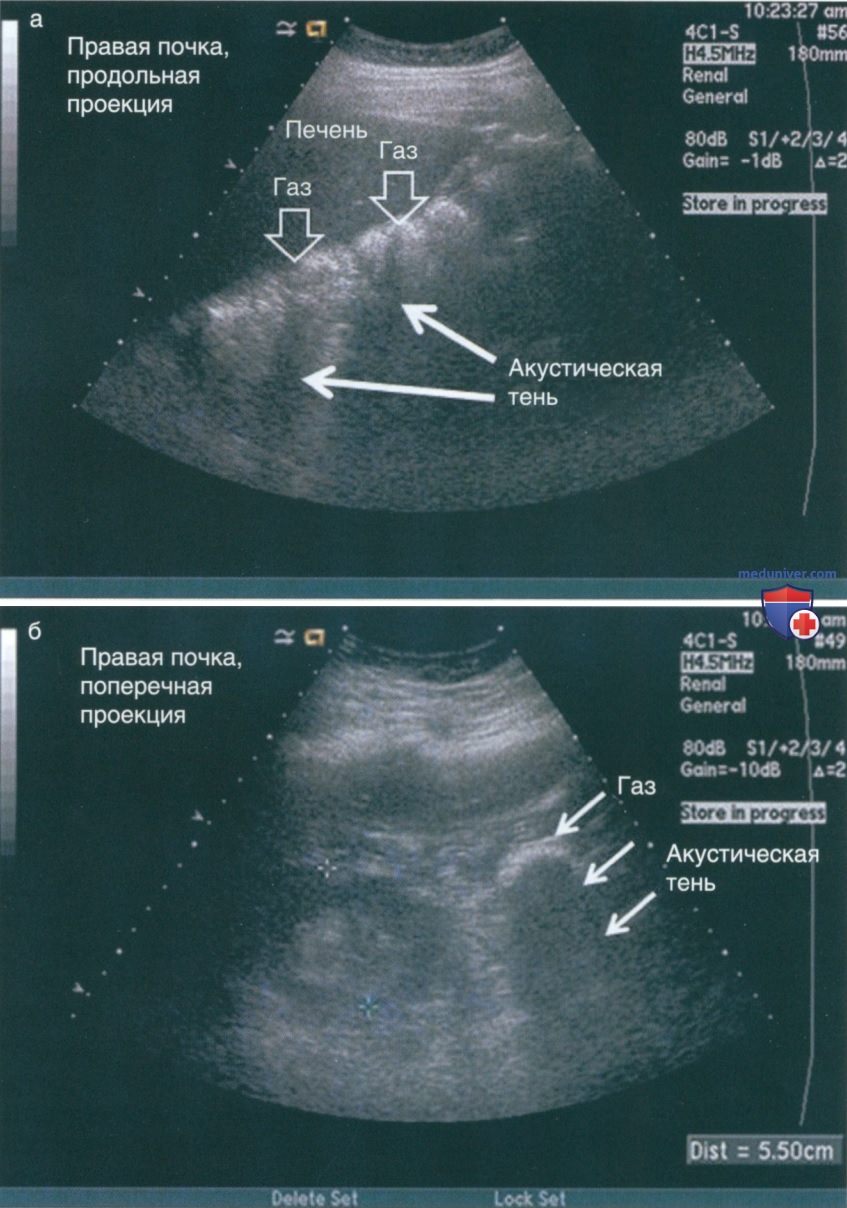
В полюсах почки часто хорошо определяется артефакт краевой тени. Он также может наблюдаться по краю кисты почки (рис. 16). Артефакт возникает в случае, если звуковая волна попадает на круглую поверхность под углом, который препятствует ее отражению на датчик.
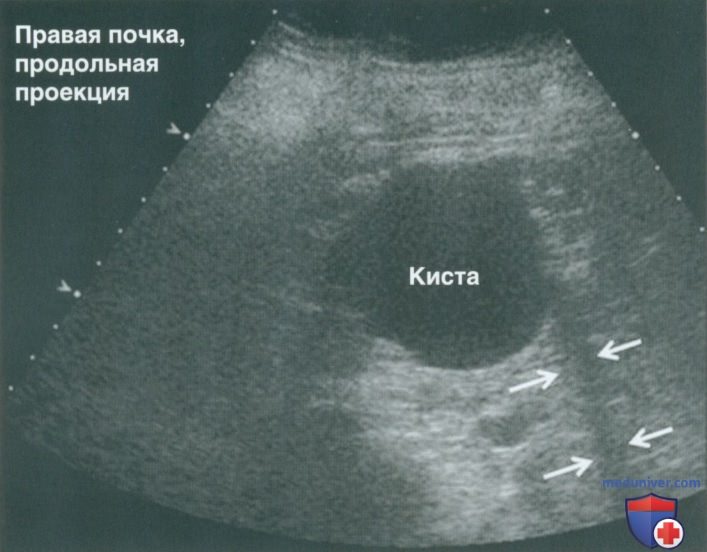
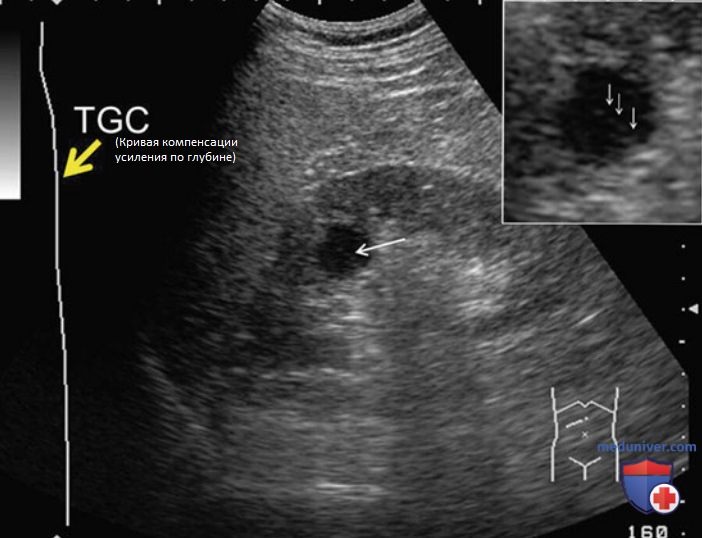
В кисте почки может определяться артефакт боковой доли, также называемый артефактом толщины главного луча, в виде тонкой гиперэхогенной взвеси. Для дифференциации артефакта от сложной кисты с тканью в стенке необходимо изменить угол инсонации. Если гиперэхогенная структура представляет собой патологию стенки кисты, она будет сохраняться при изменении угла инсонации. Артефакт боковой доли можно минимизировать путем настройки компенсации усиления по глубине (рис. 17).
о) Ультразвуковая картина почки. УЗИ почек требует хорошего понимания нормальных и патологических данных. При исследовании можно обнаружить ряд вариантов нормы. Ниже описаны некоторые часто встречающиеся вариации. Патология почки хорошо знакома урологам, и в некоторых случаях могут потребоваться дополнительные методы визуализации.
п) Парапельвикальные кисты. Парапельвикальные кисты представляют собой анэхогенные структуры различного размера, располагающиеся в почечном синусе или прилежащие к нему. Они часто напоминают гидронефроз. Кисты иногда выступают глубоко в синус почки и выглядят как расширенные чашки (рис. 18).
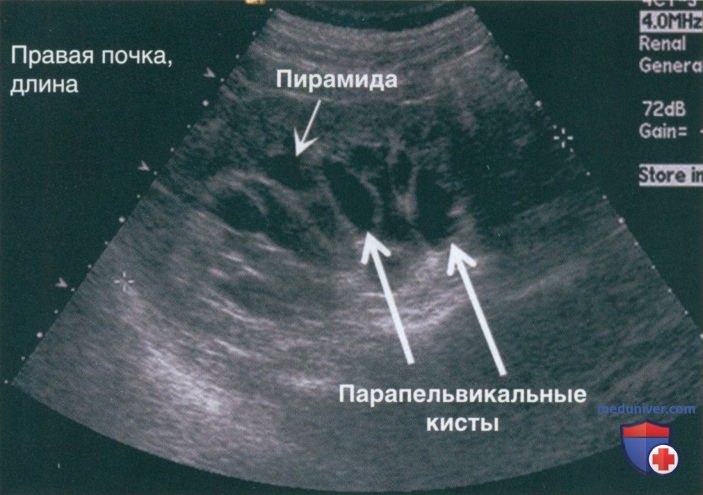
В дифференциальной диагностике помогает локализация кист по отношению к пирамидам мозгового вещества. При гидронефрозе длинная ось гипоэхогенной структуры направлена к сосочкам и пирамидам (рис. 19). Длинная ось парапельвикальных кист направлена между пирамидами. Для отличия парапельвикальных кист от гидронефроза может потребоваться КТ или ретроградная уретеропиелография.
Внепочечную лоханку также необходимо дифференцировать с гидронефрозом. При тщательном исследовании можно увидеть отсутствие расширения воронок и чашек. Для подтверждения диагноза часто необходимо проводить дополнительное обследование.
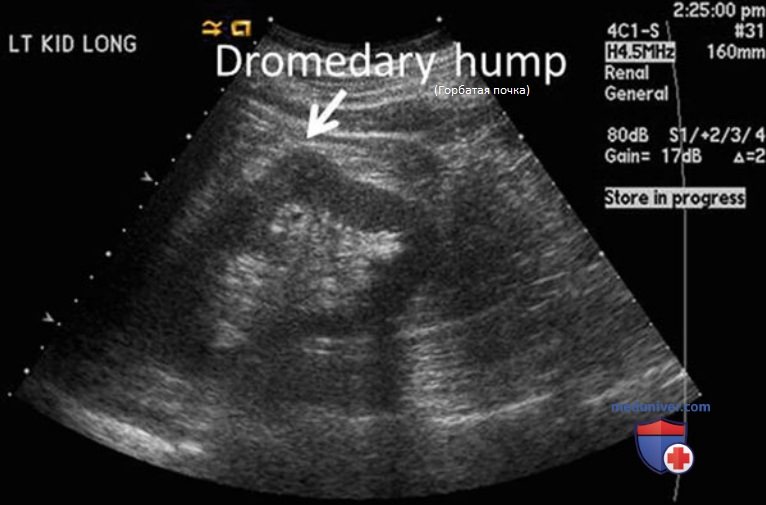
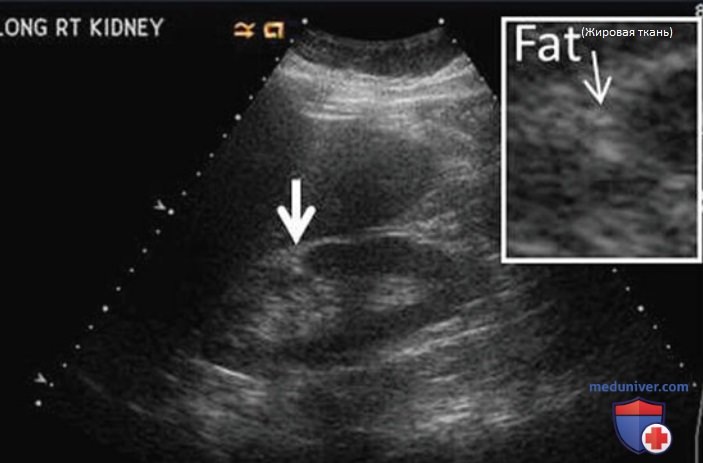
В небольшом проценте случаев в средней части левой почки определяется выпячивание латерального контура — так называемая горбатая почка. Считается, что такая форма связана с длительным давлением селезенки на вышерасположенную паренхиму во время эмбрионального развития.
Горбатая почка крайне редко наблюдается в средней части правой почки, и в таких случаях она связана с давлением печени. К варианту нормы относят выпячивание латерального контура в средней части левой почки, но при этом сохраняется одинаковая толщина паренхимы (рис. 20). Также не должно быть различий в эхоструктуре коркового вещества в зоне выпячивания по сравнению с прилежащей тканью. При изменении толщины или эхогенности паренхимы выпячивание считается патологическим.
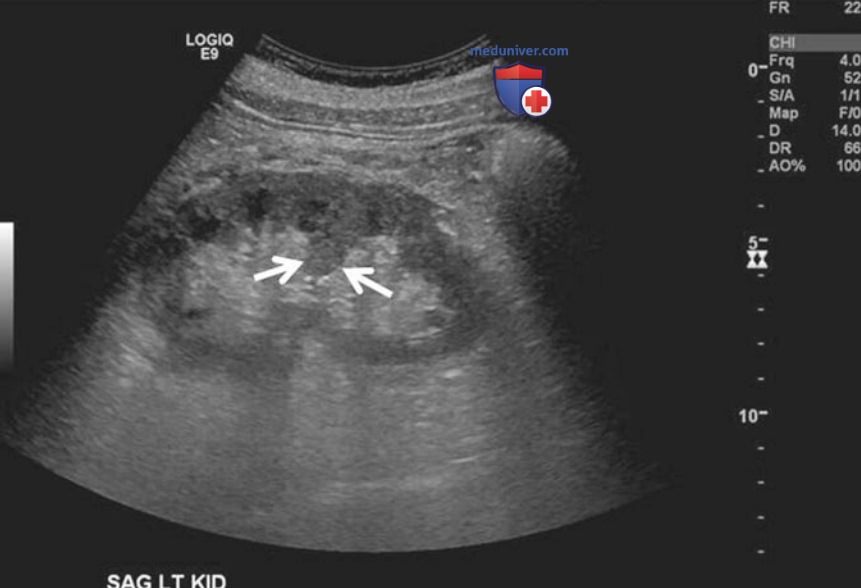
Гипертрофия столбов Бертена — это инвагинация коркового вещества за внутренний контур паренхимы в синус почки. Столбы всегда локализованы между пирамидами мозгового вещества и по эхоструктуре не отличаются от прилежащего коркового вещества (рис. 21).
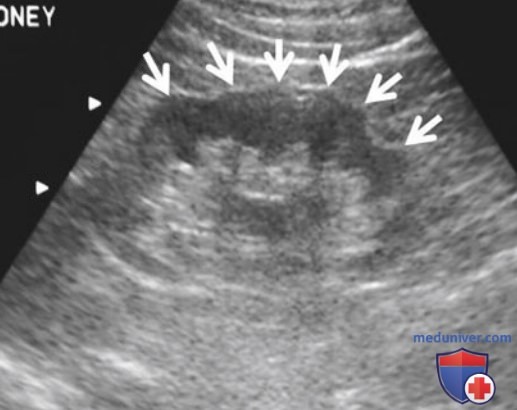
Дефекты соединения — это зоны вдавления контура почки, чаще всего расположенные в передневерхней части правой почки. Они редко встречаются в ее задненижней части. Дефект имеет гиперэхогенную структуру с небольшим вдавлением контура почки и идет от края капсулы до синуса. У него треугольная форма (рис. 22). Считается, что он формируется в результате неполного слияния верхнего и нижнего полюсов во время эмбрионального развития.
Их необходимо дифференцировать от кортикальных рубцов. Гиперэхогенные перемычки идут к синусу почки, а кортикальные рубцы обычно располагаются над пирамидами мозгового вещества и не доходят до синуса.
Сохранение дольчатого строения почки (рис. 23) проявляется выпячиванием контура почки над пирамидами мозгового вещества и вдавлением контура между пирамидами. Корковое вещество имеет нормальную толщину и однородную эхогенность. Это считается вариантом нормы.
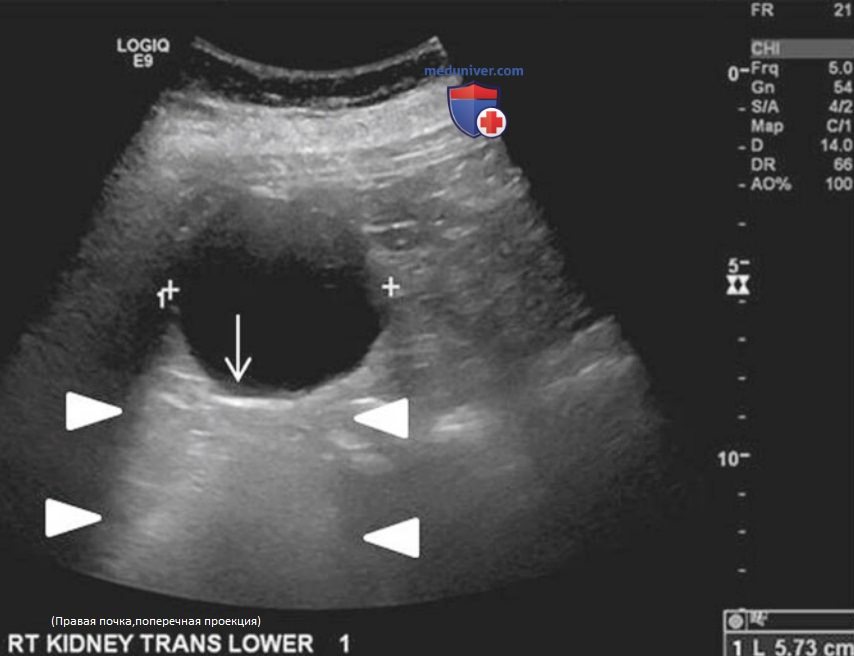
р) Кисты почки. На УЗИ можно с очень высокой точностью диагностировать кисты почки. Простая киста соответствует трем критериям: анэхогенное содержимое, тонкие, гладкие, хорошо отграниченные стенки кисты и наличие дорзального усиления сигнала. Для описания кист почки на КТ была разработана классификация по Босняку, но ее также используют и для УЗИ. Кисты I класса — это простые кисты, описанные выше (рис. 24).
В кистах II класса определяются незначительные отложения кальция или тонкие перегородки, а также эхо взвесь (рис. 25). Кисты III класса содержат неоднородные отложения кальция, солидные узлы и толстые перегородки (рис. 26). Кисты IV класса — это солидное образование с небольшой кистозной зоной (рис. 27). УЗИ почек не обладает достаточным разрешением для определения характеристик, которые отличают кисты I и II класса. Кроме того, на УЗИ нельзя оценить контрастное усиление, которое считается основным элементом классификации по Босняку (табл. 1).
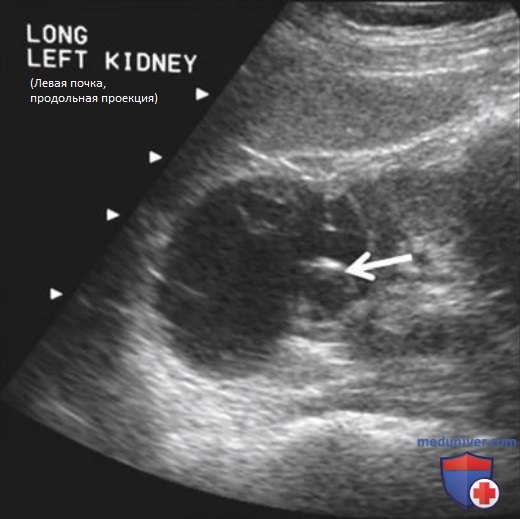
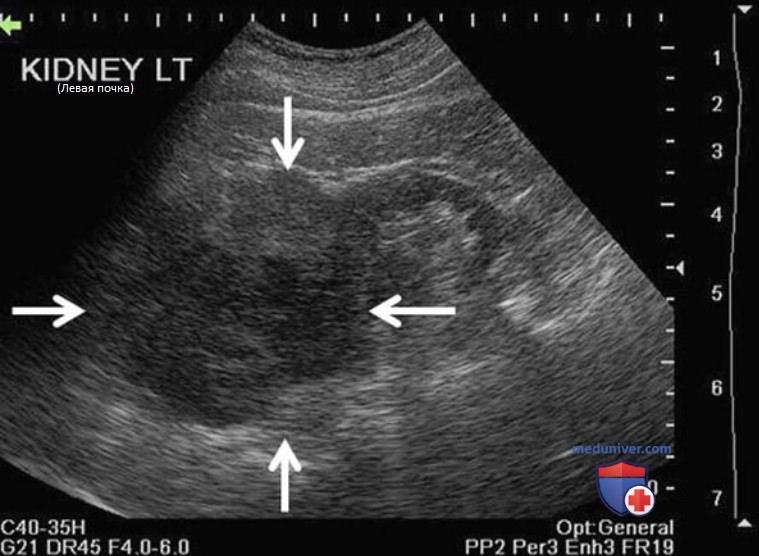

с) Рубцы почки. Рубцы почки выглядят как четкое втяжение контура почки. Они всегда расположены над пирамидами. Толщина паренхимы значительно снижается или полностью замещается рубцом. На рис. 28 представлен кортикальный рубец.
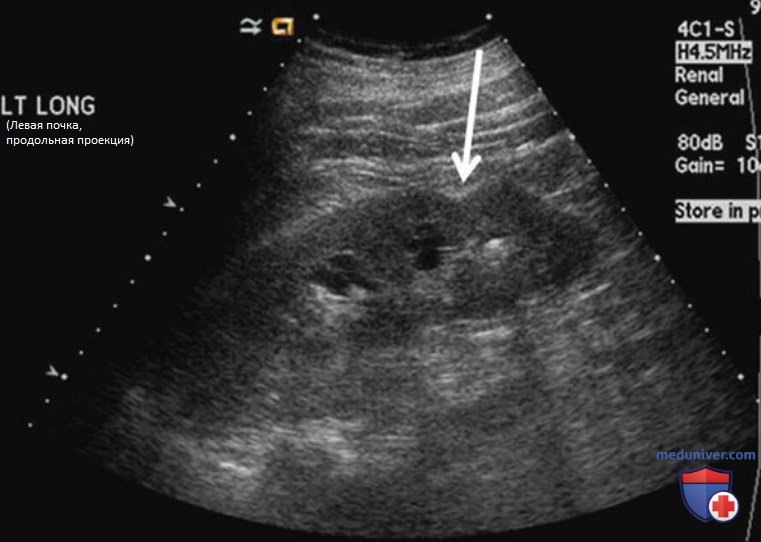
т) Нефрологические заболевания. УЗИ почек позволяет диагностировать нефрологические заболевания различными способами. В некоторых случаях они приводят к повышению эхогенности паренхимы почки. В норме корковое вещество гипо- или изоэхогенно по отношению к печени. Усиление эхогенности считается результатом повышенного отложения коллагена, часто встречающегося при нефрологических заболеваниях. Другие заболевания приводят к уменьшению размеров почки (рис. 29). Необходимо помнить, что толщина паренхимы и размер почки с возрастом уменьшаются (табл. 2).
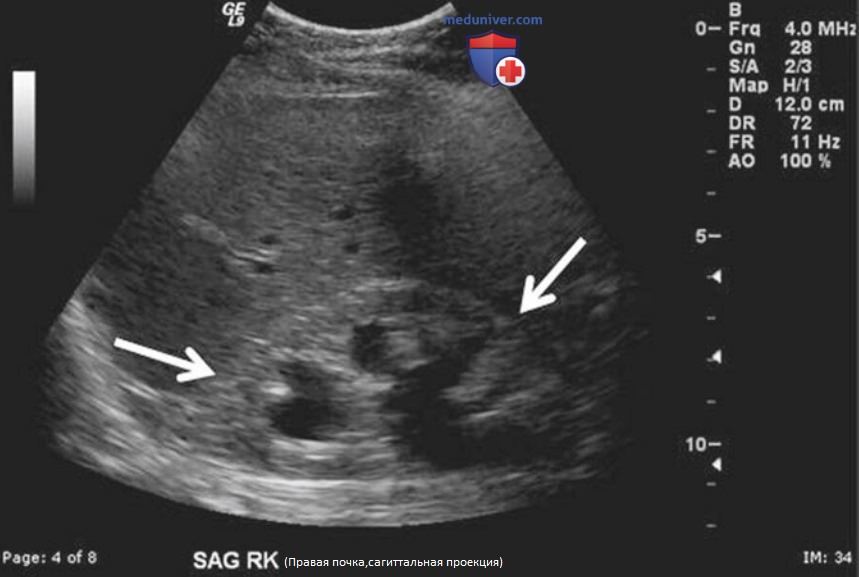

у) Образования почки. УЗИ почек играет роль дополнения к срезовым изображениям КТ и МРТ в диагностике образований почек. Хотя УЗИ не обладает такой же чувствительностью в выявлении и описании характеристик опухоли, оно позволяет проводить динамическое наблюдение уже диагностированных образований. В последнее время все большее внимание направлено на высокую лучевую нагрузку при повторном выполнении КТ. Если единственный критерий, который необходимо оценивать, — это размер, УЗИ выступает в роли альтернативы радиологическим методам для динамического обследования.
ф) Интраоперационная абляция. УЗИ стало стандартным методом для интраоперационного наведения при абляции образований почки. С помощью стандартных экстра- или интракорпоральных лапароскопических датчиков можно контролировать точную установку зондов для криотерапии или радиочастотной абляции. При резекции почки УЗИ используют для подтверждения отсутствия кровотока после пережатия сосудов или определения селективной сосудистой анатомии.
х) Ангиомиолипомы. УЗИ почек обладает высокой чувствительностью для диагностики жиросодержащей ангиомиолипомы почки. На рис. 30 представлено типичное гиперэхогенное образование. Основным критерием для хирургического вмешательства считается размер ангиомиолипомы. УЗИ позволяет оценивать динамику ее роста.
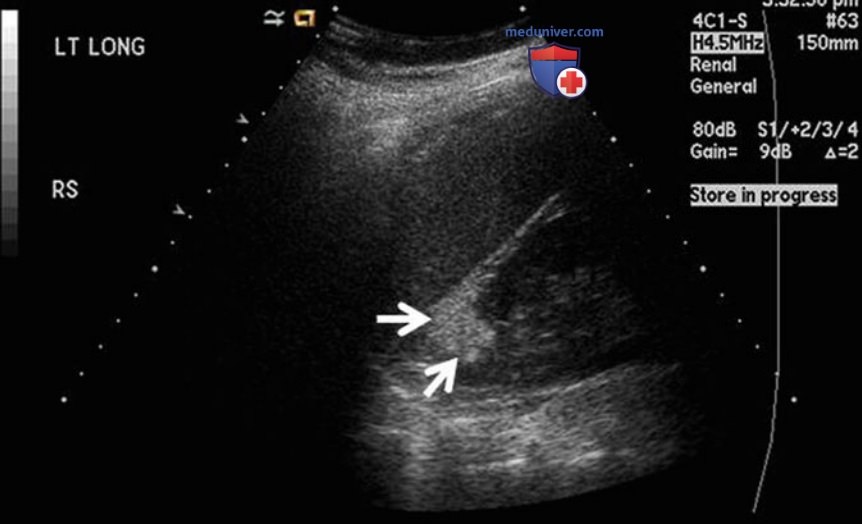
ц) Камни. Как ранее указывалось, УЗИ не позволяет получить полную двухмерную визуализацию камня по сравнению с обзорной урографией или КТ. При обследовании пациента с почечной коликой УЗИ имеет схожую с КТ чувствительность и специфичность в диагностике камней при наличии гидронефроза, но меньшую при его отсутствии.
УЗИ уступает КТ в диагностике других причин боли в животе, за исключением камней желчного пузыря. Кроме того, в большинстве клиник в США в условиях неотложного отделения КТ доступнее, чем УЗИ.
Качество УЗИ также больше зависит от конституции пациента и навыков врача. В связи с этим в большинстве случаев при почечной колике в США вначале проводят КТ. Независимо от первоначального метода диагностики, УЗИ — прекрасный метод для последующего наблюдения. В почках можно достоверно диагностировать камни размером 5 мм и более. На УЗИ сложнее определить камни в верхней и средней трети мочеточника, но если они вызывают гидронефроз, то по его сохранению можно судить об отсутствии динамики.
Амбулаторное УЗИ представляет собой эффективный метод наблюдения пациентов с камнями почки или мочеточника.
Пациенты часто не замечают отхождения небольших камней, а почечная колика может развиваться периодически. В таких случаях сложно определить, отошел камень или нет. Прицельное УЗИ позволяет быстро оценить сохранение или разрешение гидронефроза и отсутствие или наличие мочеточникового выброса. Для диагностики отсутствия мочеточникового выброса требуется длительное наблюдение устья мочеточника. На УЗИ можно определить камни дистального отдела мочеточника, расположенные кзади от мочевого пузыря или в интрамуральном отделе. Эти данные позволяют определить тактику лечения. При разрешении гидронефроза можно с уверенностью утверждать, что камень отошел самостоятельно. При сохранении гидронефроза пациентам предлагается плановая операция или повторное обращение для динамического наблюдения.
ч) Гидронефроз. Чувствительность УЗИ почек в диагностике гидронефроза составляет 98%. В руках уролога УЗИ считается эффективным методом оценки динамики гидронефроза. УЗИ позволяет хирургу, который проводит пластику лоханочно-мочеточникового сегмента, реимплантацию устья мочеточника или операцию по поводу стриктуры мочеточника, с большой степенью уверенности выявить гидронефроз при его наличии (табл. 3).

ш) Заключение. Знание анамнеза, симптомов и результатов предыдущих исследований позволяет урологу получить достоверную информацию при ультразвуковом исследовании. Метод позволяет быстрее провести обследование и начать лечение больных. Вероятно, что со временем будет возрастать применение УЗИ для диагностики мочекаменной болезни, учитывая отдаленные риски ионизирующего облучения. УЗИ намного выгоднее экономически по сравнению с КТ и МРТ.
Видео №1: УЗИ почек в норме
Видео №2: УЗИ при кисте почки - оценка, протокол исследования
Видео №2: УЗИ классификация кист почек
- Рекомендуем ознакомиться далее "УЗИ яичка и других структур мошонки в норме"
Редактор: Искандер Милевски. Дата публикации: 30.6.2023

