Доступ, техника заднего спондилодеза С1-С2 по методике Harms
Порты/доступы:
а) Затылочная, подзатылочная область и шея пациента бреются электробритвой. Если планируется выполнить спондилодез аутокостью, то соответствующим образом готовится операционное поле в области забора костного трансплантата (гребень подвздошной кости).
б) Поверхность кожи шеи и гребня подвздошной кости обрабатываются и укрываются стерильным бельем.
в) Используя такие ориентиры, как инион краниально и остистый отросток С7 каудально, срединная линия шеи маркируется стерильным маркером.
г) Подкожную клетчатку в области предполагаемого доступа можно инфильтрировать 0,5% раствором лидокаина с эпинефрином в разведении 1:100000.
д) Кожа рассекается скальпелем № 10 от затылка до уровня С3-С4.
е) Подкожная клетчатка и подлежащая выйная связка рассекаются электроножом. Рассечение выйной связки строго по средней линии позволяет избежать значительного кровотечения и уменьшает риск повреждения большого и третьего затылочных нервов. Для адекватной визуализации операционного поля используются самофиксирующиеся ретракторы.
ж) В краниальной части доступа для улучшения визуализации наружных отделов С1-С2 позвонков можно поднадкостнично отделить от выйного гребня сухожильный участок трапециевидной мышцы шириной 1,5 см, однако обычно необходимости в этом не возникает. Паравертебральные мышцы отделяются поднадкостнично от затылочной кости.
з) При доступе используются такие костные ориентиры, как срединный бугорок задней дуги атланта и более массивный остистый отросток С2. Надкостница остистых отростков С1-С3 рассекается строго по средней линии.
и) Затем на этом уровне мягкие ткани поднадкостнично отслаиваются от средней линии латерально в обе стороны, для чего лучше всего воспользоваться периостальными элеваторами. Боковые массы и ножки С2 и С3 следует скелетировать достаточно осторожно, так чтобы не повредить капсулы дугоотростчатых суставов С2-С3.
к) Над верхней поверхностью межсуставной части С2 позвонка визуализуется дугоотростчатый сустав С1-С2. При выделении расположенного в этой области корешка С2 может наблюдаться достаточно выраженное кровотечение из венозного сплетения, окружающего корешок. Его можно достаточно эффективно остановить биполярным электрокоагулятором, губкой Gelfoam или ватными шариками с тромбином или любыми другими доступными гемостатическими препаратами на основе желатина и тромбина.
л) Во избежание повреждения позвоночной артерии, расположенной на краниальной поверхности дужки С1, после идентификации дужки при выделении следует придерживаться ее нижней поверхности. При наличии ponticulus posticus или дугообразного отверстия их необходимо идентифицировать, поскольку они могут быть ошибочно приняты за поверхность дуги С1 (Young et al, 2005).
м) Диссекция заканчивается идентификацией подзатылочного края большого затылочного отверстия.
н) Нюансы доступа:
• Остистый отросток С2 является легко идентифицируемым костным ориентиром. Он располагается кзади относительно дуги С1 и может быть ориентиром в ходе выполнения доступа.
• Краниальная ориентация межсуставной части С2 позвонка обусловливает необходимость выделения и С3 позвонка, что позволяет упростить введение винта в этой области.
• Во избежание ятрогенного повреждения позвоночной артерии диссекция тканей не должна продолжаться далее наружного края дугоотростчатых суставов С1-С2.
о) Возможные трудности доступа:
• При переломах С1 позвонка, когда вы пальпируете костные ориентиры, соблюдайте осторожность во избежание смещения фрагментов задней дуги в позвоночный канал.
Техника операции заднего спондилодеза С1-С2 по методике Harms
Этап 1:
а) Ганглий дорзальной ветви С2 корешка располагается непосредственно позади точки входа для винта, вводимого в боковую массу С1 (для адекватного доступа к точке входа его следует аккуратно отвести каудально. Точка входа располагается в центре нижней части боковой массы атланта в месте ее перехода в заднюю дугу.
б) Верифицировать эту точку и направление введения винта можно посредством флюороскопии.
в) Для предотвращения скольжения сверла по выпуклой задненижней поверхности боковой массы атланта точка входа маркируется высокоскоростным бором.
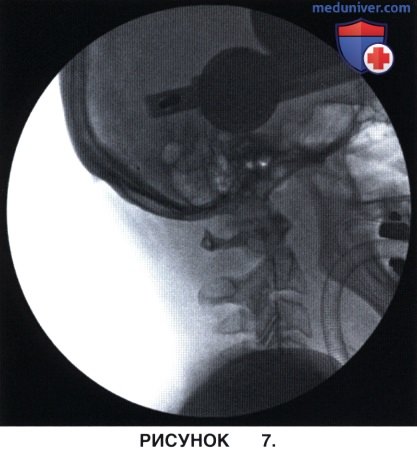
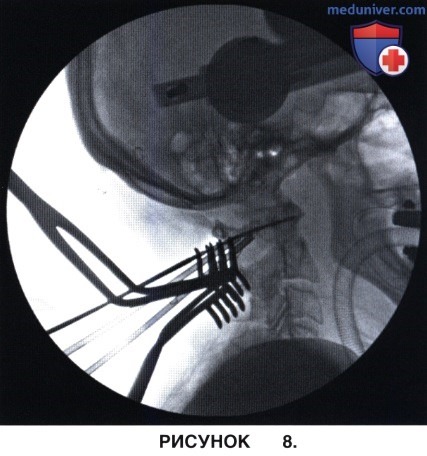
г) С помощью 2 мм сверла в боковой массе С1 формируется бикортикальный канал, который должен быть направлен строго вперед или вперед и несколько внутрь и быть параллельным плоскости задней дуги атланта (Seal et al, 2009). Положение сверла подтверждается рентгенограммами в прямой и боковой проекциях (рис. 7 и 8).
д) Определяется глубина сформированного канала, полученное значение сравнивается с результатами измерений по предоперационным КТ-срезам, положение измерителя оценивается по рентгенограмме в боковой проекции.
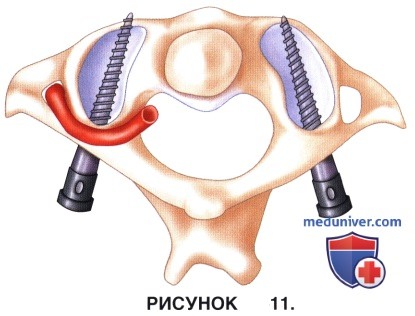
е) В сформированном канале нарезается резьба, после чего вводится 3,5 мм полиаксиальный винт. Часть винта, не имеющая резьбы, диаметром 8 мм должна располагаться сразу над боковой массой атланта, а полиаксиальная головка винта должна выстоять над поверхностью задней дуги С1, что позволяет соединить этот винт стержнем с винтом в С2 позвонке. Безрезьбовая часть винта теоретически позволяет минимизировать риск ирритации большого затылочного нерва.
ж) Все вышеописанные манипуляции повторяются с противоположной стороны при введении второго винта.
з) Нюансы 1 этапа:
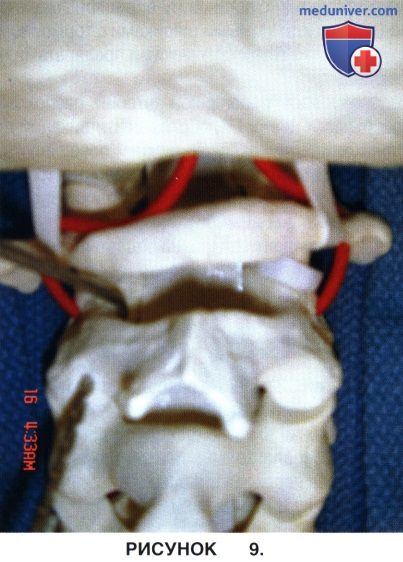
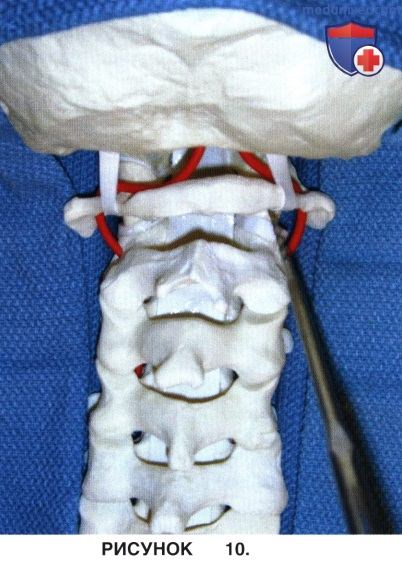
• Критически важными ориентирами для введения винтов в боковые массы С1 являются:
- Дугоотростчатый сустав С1-С2
- Центр и наружная стенка боковой массы С1 (рис. 9 и 10)
• Ponticulus posticus и врожденное дугообразное отверстие могут быть ошибочно приняты за дугу С1, поэтому во избежание повреждения позвоночной артерии во время скелетирования задних отделов атланта и введения винтов их необходимо идентифицировать (Young et al, 2005).
• Введение винта в направлении вверх и несколько медиально (0-10°) позволяет снизить риск повреждения позвоночной артерии (рис. 11).
и) Оснащение 1 этапа:
• Элеваторы Пенфилда
• Тупоконечный зонд для пальпации стенок ножки позвонка
• Высокоскоростной бор
• Пневматическая дрель и сверло диаметром 2 мм.
Этап 2:
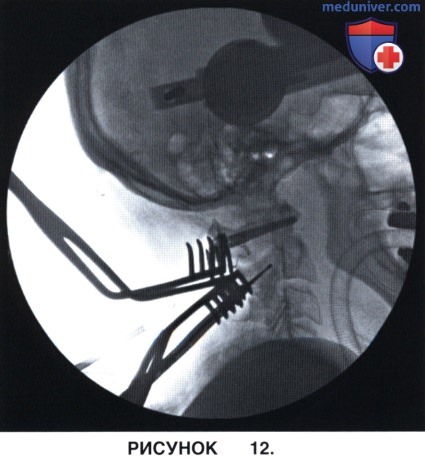
а) На уровне С2 позвонка с помощью элеватора Пенфилда определяется внутренняя граница межсуставной части С2. Точкой входа винта является верхневнутренний квадрант межсуставной части С2. Эта точка предварительно маркируется с помощью высокоскоростного бора (рис. 12).
б) Положение точки входа и направление сверла подтверждается флюороскопически в боковой проекции и через открытый рот.
в) С помощью 2 мм сверла формируется канал, который должен быть направлен краниально и кнутри под углом 20-30°, при этом в качестве ориентира используется верхневнутренний квадрант межсуставной части С2. Затем целостность стенок сформированного канала подтверждается с помощью тупоконечного зонда.
г) Определяется глубина сформированного канала, полученное значение сравнивается с результатами измерений по предоперационным КТ-срезам, положение измерителя оценивается по рентгенограмме в боковой проекции.
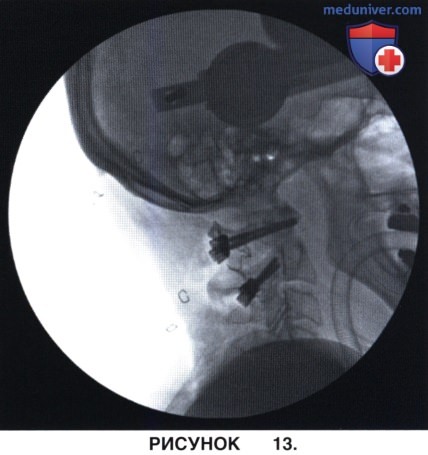
д) В сформированном канале нарезается резьба, после чего вводится 3,5-мм полиаксиальный винт (Wait et al, 2009) (рис. 13).
е) Все вышеописанные манипуляции повторяются с противоположной стороны при введении второго винта.
ж) Нюансы 2 этапа:
• Для максимально точного введения винтов используется все доступные интраоперационные ориентиры, данные предоперационного КТ-исследования, флюорограммы в боковой проекции и через открытый рот.
• Альтернативными вариантами фиксации у пациентов с односторонними аномалиями расположения позвоночной артерии могут быть:
- Введение полиаксиапьных винтов на стороне аномальной артерии в С1 и С3 позвонки.
- Со стороны нормально расположенной артерии введение винтов в С1, С2 и С3 позвонки и задний спондилодез С1-С3.
- При достаточных размерах дуги С2 (по данным КТ) на этом уровне винты можно ввести интраляминарно.
з) Оснащение 2 этапа:
• Элеваторы Пенфилда
• Тупоконечный зонд для пальпации стенок ножки позвонка
• Высокоскоростной бор
• Пневматическая дрель и сверло диаметром 2 мм.
Этап 3:
а) При необходимости репозиции С1 перед сборкой конструкции положение головы меняется (под контролем флюороскопа).
б) Нюансы 3 этапа:
• Репозицию С1 и С2 можно выполнить путем манипуляций введенными в них винтами. Авторы рекомендуют выполнять репозицию до разреза и по возможности при сохраненном сознании, что позволяет сразу оценить неврологический статус пациента. Можно выполнить репозицию и после поворота пациента на живот перед обработкой операционного поля.
Этап 4:
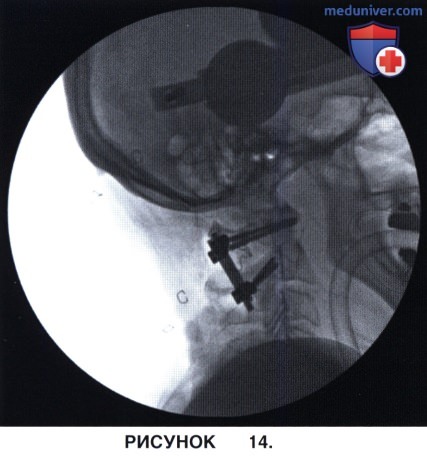
а) Выбираются необходимой длины соединительные стержни и фиксируются гайками к винтам (рис. 14).
б) На этом этапе при необходимости можно выполнить компрессию или дистракцию С1-С2 сегмента.
в) Фиксирующие гайки затягиваются с помощью ключа, снабженного динамометром (рис. 15).
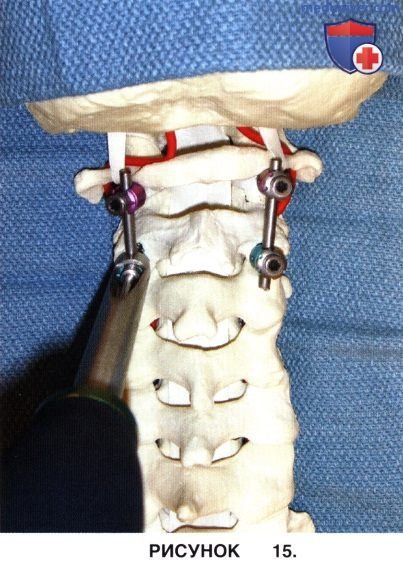
г) Нюансы 4 этапа:
• Описанная методика позволяет избежать ненужного повреждения дугоотростчатых суставов С1-С2 и поэтому может использоваться для временной стабилизации переломов без спондилодеза (например, при переломах зубовидного отростка II и III типа) (Harms и Melcher, 2001). Удаление конструкций после консолидации перелома позволяет пациенту восстановить подвижность атланто-аксиального сочленения.
• Для достижения стабильной фиксации задняя дуга атланта необязательно должна быть интактной.
• У пациентов с ревматоидным артритом нередко наблюдается нестабильность и смежных с атланто-аксиальным сегментов, что требует их стабилизации. Описанная методика в таких случаях может быть частью более расширенного вмешательства.
д) Оснащение 4 этапа:
• Система фиксации на основе полиаксиальных винтов и стержней, инструментарий для репозиции
Этап 5:
а) Для формирования костного блока используется костный трансплантат из гребня подвздошной кости. В качестве ориентира определяется задняя верхняя подвздошная ость, от которой стерильным маркером намечается разрез кожи длиной 8 см, центрированный относительно гребня. Кожа рассекается скальпелем N° 10, края раны разводятся самофиксирующимся ретрактором.
б) Подкожная клетчатка рассекается электроножом до границы между люмбодорзальной фасцией и фасцией большой ягодичной мышцы.
в) Определяется положение задней верхней подвздошной ости и фасция рассекается электроножом. Верхненаружная поверхность гребня выделяется поднадкостнично элеватором Кобба. Остеотомом на гребне формируется кортикальное окошко, створка которого отводится медиально. Во избежание повреждения верхних ягодичных нервов окошко формируется не далее 8 см от задней верхней подвздошной ости.
г) Через это окошко с помощью небольшого полукруглого долота забирается губчатая кость.
д) Трансплантат помещается в стерильную чашку, смешивается с кровью пациента с закрывается стерильной марлей.
е) Кровотечение из костной раны останавливается воском. Рана промывается, в донорскую зону помещается губка Gelfoam, пропитанная раствором маркаина, кортикальное окошко закрывается.
ж) Ретракторы удаляются и рана послойно ушивается.
з) Оснащение 5 этапа:
• Элеваторы Кобба
• Остеотомы
• Полукруглые долота
Этап 6:
а) Операционная рана промывается раствором антибиотика и осушается.
б) Для формирования костного блока выполняется декортикация задних поверхностей С1 и С2 позвонков с помощью высокоскоростного бора. Сделать это можно и до введения винтов и сборки конструкции.
в) На подготовленную поверхность С1 и С2 позвонков укладывается губчатая кость.
г) Для формирования блока дугоотростчатых суставов можно выполнить декортикацию и костную пластику суставных поверхностей этих суставов.
д) Другим вариантом костной пластики может быть использование моделированного фрагмента гребня подвздошной кости, который помещается между дугой атланта и остистым отростком С2.
Этап 7:
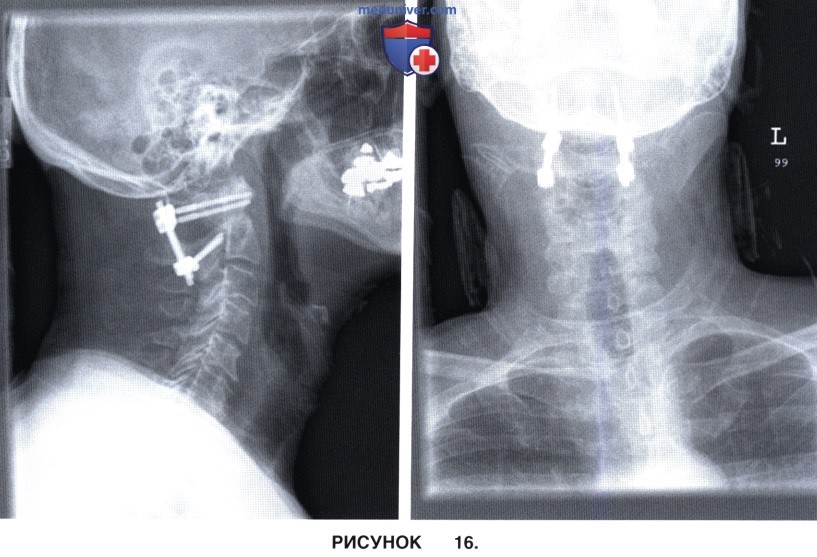
а) Для оценки расположения металлоконструкций и положения позвонков выполняется рентгенография в прямой и боковой проекциях.
б) Рана ушивается послойно, при этом следует следить, чтобы в ране не оставалось «мертвых» пространств.
в) Если хирург считает необходимым, то субфасциально можно оставить дренаж.
г) Края раны перпендикулярно фиксируются полосками Стери-стрип, рана укрывается стерильными марлевыми салфетками и повязкой Тегадерм.
д) Шейный отдел позвоночника фиксируется жестким воротником (например, Филадельфия или Майами Джей).
е) Хирург становится у головы пациента и стабилизирует ее, пациент переворачивается на каталку на спину. Головодержатель Мэйфилд демонтируется (рис. 16).
- Читать далее "Послеоперационный уход после заднего спондилодеза С1-С2 по методике Harms"
Редактор: Искандер Милевски. Дата публикации: 5.6.2020

