Доступ, техника передней резекции оссифицированной задней продольной связки
Порты/доступы:
а) В большинстве случаев используется горизонтальный разрез, начинающийся от средней линии и продолжающийся до передней поверхности грудино-ключично-сосцевидной мышцы. При вмешательстве на нескольких уровнях можно использовать косой доступ, идущий параллельно грудино-ключично-сосцевидной мышце.
б) Кожа и подкожная клетчатка мобилизуются, платизма рассекается электроножом в горизонтальном направлении.
в) В наружной части доступа идентифицируется грудино-ключично-сосцевидная мышца, а изнутри—короткие мышцы шеи.
г) Между грудино-ключично-сосцевидной мышцей и короткими мышцами шеи тупо разделяется глубокая фасция шеи и доступ углубляется до претрахеальной фасции.
д) В ходе разделения тканей следует постоянно пальпировать и локализовать каротидный сосудисто-нервный пучок, находящийся в наружной части доступа.
е) По достижении передней поверхности позвоночника рассекается превертебральная фасция, внутренние края длинных мышц шеи поднадкостнично отделяются от позвоночника. Эти мышцы аккуратно мобилизуются с помощью элеватора Кобба и электроножа.
ж) Под края длинных мышц шеи устанавливаются самофиксирующиеся ретракторы.
з) Для подтверждения локализации интересующего уровня выполняется рентгенография в боковой проекции.
и) Технические нюансы:
• На уровне С6 операционное поле обычно перекрывает лопаточно-подъязычная мышца, которую при необходимости можно пересечь.
• Во избежание повреждения сосудов и возвратного гортанного нерва следует избегать разделения элементов каротидного сосудисто-нервного пучка.
• Необходимо избегать диссекции через толщу длинных мышц шеи, поскольку это может стать причиной повреждения шейного симпатического сплетения.
• Во избежание повреждения пищевода и симпатического сплетения клинки ретрактора должны постоянно находиться под длинными мышцами шеи.
• Чтобы минимизировать явления дисфагии в послеоперационном периоде, после установки ретракторов манжету интубационной трубки следует распустить, а затем частично раздуть вновь.
к) Возможные технические трудности:
• Частота пареза голосовых связок вследствие пареза возвратного гортанного нерва составляет 1-11%.
• Дисфагия после передних вмешательств на шейном отделе позвоночника встречается достаточно часто (8%) и обычно является транзиторной.
• Декомпрессию центральных и боковых отделов позвоночного канала можно подтвердить с помощью рентгенконтрастного вещества, помещенного в декомпренированные участки канала, после чего выполняется рентгенография в прямой проекции.
л) Оснащение:
• Операционный микроскоп или лупа с хорошей подсветкой.
м) Спорные моменты:
• Нередко хирурги теряют ориентацию операционного поля относительно средней линии. Если возникают подобные сомнения, можно выполнить рентгенографию в прямой проекции.
Техника операции передней резекции оссифицированной задней продольной связки
Этап 1: Обработка дискового пространства и корпорэктомия:
а) Чтобы определить центральную и боковые границы тела позвонка, найдите унковертебральные суставы.
б) Резецируйте передние остеофиты.
в) Острым путем рассеките фиброзные кольца дисков и удалите межпозвонковые диски на всех требуемых уровнях.
г) После иссечения задней части фиброзного кольца идентифицируйте заднюю продольную связку (ЗПС).
д) С помощью костных кусачек и режущего бора выполните корпорэктомию (рис. 4 А):
• Боковые границы декомпрессии определяются унковертебральными суставами.
• ЗПС определяет вентральную границу корпорэктомии.
• Для остановки кровотечения используйте воск (рис. 4 Б)

е) Оснащение 1 этапа:
• 3 мм кусачки Лекселла (Leksell)
• 3 мм высокоскоростной бор.
Этап 2: Иссечение ОЗПС:
а) С помощью алмазного бора истончите ОЗПС.
б) С помощью микрохирургических кюреток, острого лезвия или нейрохирургического крючка идентифицируйте и освободите неоссифицированные участки ЗПС.
в) Освободите пространство между ОЗПС и твердой мозговой оболочкой.
г) С помощью нейрохирургического крючка или микрохирургических кюреток отделите истонченную ОЗПС от твердой мозговой оболочки (рис. 5). Этими же инструментами разделите имеющиеся сращения твердой мозговой оболочки (рис. 6).
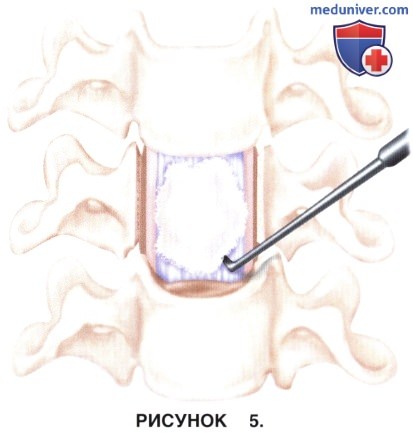
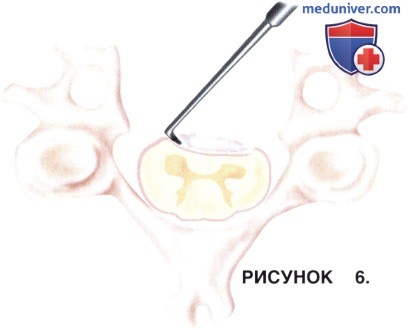
д) Возможные трудности 2 этапа:
• Избегайте использования кусачек Керрисона или любых других кусачек с выступающими губками
• Асимметричная или неполная декомпрессия вследствие потери ориентации относительно средней линии операционного поля
• Повреждение дурального мешка и ликворея в процессе разделения сращений ОЗПС и твердой мозговой оболочки или при удалении оссифицированной твердой мозговой оболочки.
е) Оснащение 2 этапа:
• Алмазный бор
• Операционный микроскоп или лупа
• Нейрохирургический микрокрючок, микрокюретки
ж) Спорные моменты 2 этапа:
• Удаление оссифицированной твердой мозговой оболочки в большинстве случаев приведет к ликворее. Чтобы этого избежать, необходимо истончить твердую мозговую оболочку и выполнить релиз ОЗПС вдоль боковых каналов позвоночного канала с обеих сторон так, чтобы твердая мозговая оболочка несколько выступала кпереди.
Этап 3: Установка трансплантата, фиксация пластиной:
а) Замыкательные пластинки и трансплантат с целью создания оптимальных условий для формирования костного блока, необходимо тщательно обработать так, чтобы их поверхности были параллельны.
б) На следующем этапе устанавливается пластина, при этом винты в тела позвонков следует вводить так, чтобы они не перфорировали зону контакта трансплантата с замыкательными пластинами.
в) Выполняется рентгенография в боковой проекции для подтверждения правильности установки трансплантата, пластины и оценки оси шейного отдела позвоночника в целом.
г) Нюансы 3 этапа:
• Избегайте избыточной дистракции позвоночника за счет трансплантата.
• При операции на нескольких уровнях следует подумать и о заднем спондилодезе шейного отдела позвоночника.
д) Возможные трудности 3 этапа:
• Проседание трансплантата
• Миграция/некорректная установка трансплантата
• Миграция/некорректная установка металлоконструкций.
е) Оснащение 3 этапа:
• Передние шейные пластины.
ж) Спорные моменты 3 этапа:
• Динамический или статический спондилосинтез при многоуровневой декомпрессии.
- Читать далее "Послеоперационный уход после передней резекции оссифицированной задней продольной связки"
Редактор: Искандер Милевски. Дата публикации: 24.5.2020

