Показания, укладка пациента при передней резекции оссифицированной задней продольной связки
Показания:
а) Оссификация задней продольной связки (ОЗПС), являющаяся причиной умеренно выраженной и тяжелой миелопатии
б) ОЗПС, ограниченная уровнями С2-Т1
в) Сегментарная ОЗПС с локальной передней компрессией дурального мешка.
г) Возможные трудности при определении показаний:
• Пациентов старше 65 лет с бессимптомной ОЗПС следует вести консервативно.
• При многоуровневой ОЗПС (более трех уровней) при сохранении нейтральной или лордотической установки шейного отдела позвоночника следует подумать о декомпрессии из заднего доступа.
д) Спорные моменты при определении показаний:
• Пациенты младше 65 лет со скудными клиническими признаками миелопатии
• Быстро прогрессирующие явления миелопатии на фоне тяжелой сопутствующей патологии (ишемическая болезнь сердца, хроническая обструктивная болезнь легких, сахарный диабет, заболевания периферических сосудов)
е) Альтернативные варианты лечения:
• При сохранении нейтральной или лордотической установки шейного отдела позвоночника альтернативным методом лечения может быть ляминэктомия и задний спондилосинтез и спондилодез или ляминопластика.
Клиническое обследование/лучевая диагностика:
а) Рентгенография шейного отдела позвоночника в боковой проекции позволяет оценить ось позвоночника в сагиттальной плоскости (лордотическая, нейтральная, кифотическая).
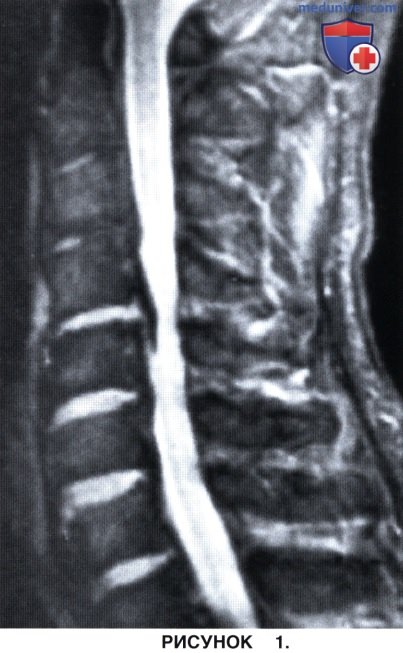
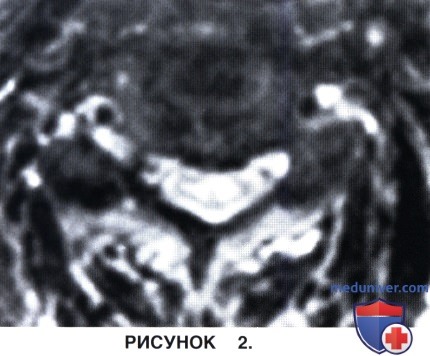
б) Усиление интенсивности сигнала на МРТ свидетельствует о наличии отека спинного мозга, миеломаляции или глиоза (в режиме Т2) и является плохим прогностическим признаком (рис. 1 и 2).
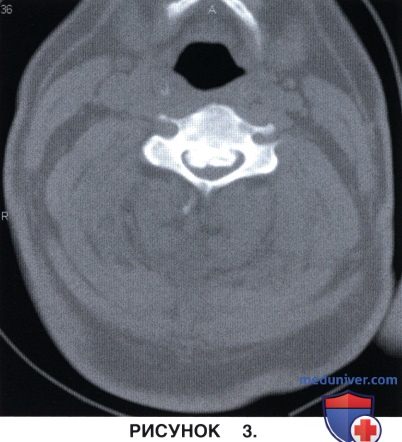
в) Наилучшим диагностическим методом, позволяющим точно оценить размеры ЗПС и степень компрессии спинного мозга, является КТ-миелография (рис. 3).
Хирургическая анатомия:
а) Позвоночная артерия:
1. Расположение позвоночной артерии оценивается при МРТ. В 2,7% случаев позвоночные артерии имеют аномальное расположение в телах шейных позвонков.
2. По возможности следует отдавать предпочтение эндоваскулярному восстановлению позвоночной артерии.
3. При давности повреждения менее 6 часов возможно стентирование позвоночной артерии.
4. Непосредственное восстановление целостности артерии или ее непрямое прижатие/окклюзия переносятся пациентами хуже.
б) Спинной мозг и корешки:
1. Частота квадрипарезов/квадриплегий составляет 2-10%, а частота повреждений корешков (обычно С5) — 5-17%.
2. Травмы корешков редко связаны с непосредственными манипуляциями на них, чаще они обусловлены быстрым смещением спинного мозга (эффект отвязывания).
Положение пациента:
а) Операция выполняется в положении пациента на спине с использованием рентгенопрозрачного операционного стола, голова и шея должны находиться в нейтральном положении.
б) После интубации пациента при условии проведения мониторинга моторных вызванных потенциалов (МВП) возможно разгибание шейного отдела позвоночника.
в) Нюансы укладки:
• Если имеющаяся симптоматика при разгибании шейного отдела позвоночника усугубляется, то интубировать пациента необходимо при сохраненном сознании и по бронхоскопу.
• При возможности проведения мониторинга МВП интубацию и укладку пациента можно проводить в условиях анестезии.
• Постоянный интраоперационный мониторинг соматосенсорных вызванных потенциалов (ССВП) срединного/лучевого и заднего большеберцового нерва.
г) Возможные трудности укладки:
• Изменения показателей мониторинга ССВП или МВП могут сигнализировать об избыточном сгибании/разгибании шейного отдела позвоночника, тракции или ротации/компрессии плечевого, локтевого или лучезапястного сустава.
• Во избежание «выпадения» ССВП концентрация ингаляционных анестетиков не должна превышать 0,4% либо должна использоваться сбалансированная анестезия.
д) Оснащение:
• Фибробронхоскоп
• Устройства для мониторинга ССВП и МВП.
е) Спорные моменты:
• При отсутствии возможности электрофизиологического мониторинга шея должна удерживаться в нейтральном положении.
- Читать далее "Доступ, техника передней резекции оссифицированной задней продольной связки"
Редактор: Искандер Милевски. Дата публикации: 24.5.2020

