Техника и этапы передней корпорэктомии и дискэктомии в шейном отделе позвоночника
Порты/доступы:
а) Поперечный разрез длиной 2-8 см в надключичной области протяженностью от средней линии до ГКСМ обеспечивает достаточно адекватный доступ к двум-трем нижним уровням (рис. 4).
б) При необходимости в более широком доступе можно воспользоваться продольным разрезом вдоль внутреннего края ГКСМ.
в) ГКСМ и каротидный пучок отводятся кнаружи, а короткие мышцы шеи с трахеей и пищеводом—кнутри.
г) Идентифицируется передняя продольная связка, расположенная по средней линии на передней поверхности тел позвонков и межпозвонковых дисков.
д) Интересующий диск маркируется иглой, положение которой подтверждается рентгенологически.
е) Длинные мышцы шеи поднадкостнично отслаиваются от позвоночника примерно до середины тел выше- и нижележащего (по отношению к интересующему уровню) позвонков. Под края мышц устанавливаются ретракторы.

ж) Технические нюансы:
• Поперечный разрез является косметически намного более выгодным.
• Локализовать интересующий уровень можно путем определения положения сонного бугорка (который расположен на поперечном отростке С6).
• Расширение кожного разреза далее срединной линии и мобилизация платизмы в проксимальном и дистальном направлении позволяет получить более широкий доступ к трем и более уровням.
• Следует избегать избыточной ретракции гортани и пищевода.
• Поднадкостничная диссекция длинных мышц шеи позволит избежать повреждения симпатического ствола.
з) Возможные технические трудности:
• Достаточно редким, но значимым осложнением является синдром Горнера, развивающийся при повреждении симпатического ствола. Клинически данный синдром проявляется в виде птоза, миоза и ангидроза на стороне повреждения.
и) Оснащение:
• В ходе операции используются ручные аппендикулярные или самофиксирующиеся клинковые ретракторы
к) Спорные моменты при выборе доступа:
• То, с какой стороны будет располагаться доступ, зависит отличных предпочтений хирурга, хотя ряд авторов указывают на более высокую частоту парезов возвратного нерва при использовании правостороннего доступа, поскольку расположение этого нерва справа менее предсказуемо.
• После установки клинков ретрактора следует распустить и затем снова раздуть манжету интубационной трубки с тем, чтобы снизить давление, оказываемое на трахею, пищевод и гортанные нервы.
Техника операции передней корпорэктомии и дискэктомии в шейном отделе позвоночника
Этап 1: Иссечение диска:
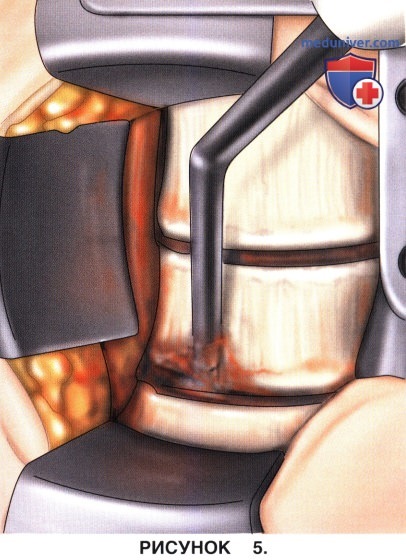
а) Иссекаются фиброзные кольца дисков С5-С6 и С6-С7 и диски, а также хрящевой покров соответствующих замыкательных пластинок удаляется вплоть до задней продольной связки (рис. 5).
б) С обеих сторон обоих межпозвонковых пространств необходимо идентифицировать унковертебральные суставы. Манипуляции далее этих суставов могут привести к повреждению позвоночной артерии.
в) Нюансы 1 этапа:
• Необходимо определить ширину унковертебральных суставов, это позволит определить положение срединной линии и оценить наличие боковой компрессии корешков.
г) Возможные трудности 1 этапа:
• Позвоночные артерии обычно отделяет друг от друга расстояние в 23-28 мм, между ними находится тело позвонка. В ходе предоперационного исследования необходимо исключить атипичное расположение позвоночных артерий. Если на каком-либо участке позвоночная артерия располагается медиальнее ножки позвонка, то от корпорэктомии следует отказаться.
Этап 2: Декомпрессия:
а) Между унковертебральными суставами с помощью небольших кусачек, а затем высокоскоростного бора формируется симметричный желоб.
б) Для полной декомпрессии позвоночного канала в толще удаляемого тела позвонка формируется желоб шириной 16 мм. Затем его ширина путем резекции боковых стенок на уровне задней продольной связки (ЗПС) увеличивается до 18-20 мм.
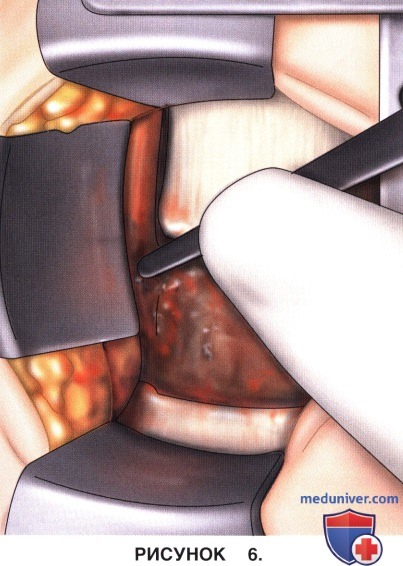
в) Желоб расширяется до унковертебральных суставов и углубляется до задней продольной связки, удаляется задняя покровная пластинка тела позвонка, завершая тем самым декомпрессию (рис. 6).
г) После декомпрессии с помощью губки Gelfoam или смеси порошкообразного Gelfoam с раствором тромбина проводится гемостаз.
д) Нюансы 2 этапа:
• Адекватность ширины выполненной декомпрессии можно подтвердить с помощью специально подготовленной сточенной до 16 мм линейки. Широту проводимой резекции тела необходимо контролировать постоянно, это позволит выполнить достаточно широкую декомпрессию позвоночного канала и в то же время избежать попадания в межпозвонковое отверстие.
• Во избежание ятрогенной травмы шейного отдела спинного мозга необходима четкая визуализация ЗПС, задних остеофитов и нервных образований. Операционный микроскоп позволяет значительно улучшить визуализацию операционного поля за счет увеличения изображения, кроме того он позволяет одинаково хорошо видеть операционное поле как хирургу, так и его ассистенту.
• Неврологических осложнений можно избежать, используя нейрофизиологический мониторинг в реальном времени с регистрацией транскраниальных моторных и соматосенсорных вызванных потенциалов (Hilibrand et al., 2004).
е) Возможные трудности 2 этапа:
• Избыточное углубление в наружные отделы тел позвонков и межпозвонковых пространств может привести к повреждению позвоночной артерии.
• Костные образования, являющиеся причиной компрессии спинного мозга, необходимо осторожно истончить, чтобы их можно было удалить небольшой кюреткой, прилагая для этого лишь минимальные усилия.
к) Спорные моменты 2 этапа:
• Необходимость удаления ЗПС является спорным утверждением. Ее удаление обеспечивает более полную декомпрессию спинного мозга, однако может увеличивать риск тракционного повреждения С5 корешка (корешков). Удалять ее следует при наличии грыжи диска и у пациентов с оссификацией ЗПС, которым выполняется передняя декомпрессия позвоночного канала.
Этап 3: Подготовка и установка опорного костного трансплантата:
а) С помощью бора выполняется декортикация верхних и нижних замыкательных пластинок до обнажения кровоточащей губчатой костной ткани, при этом во избежание миграции трансплантата в позвоночный канал следует сохранить задние губы замыкательных пластинок.
б) Для подготовки трансплантата необходимой глубины используется измеритель глубины.
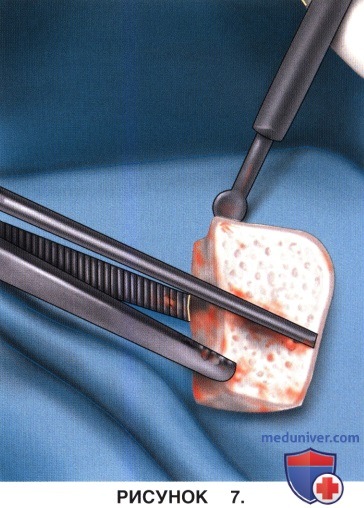
в) Костный трансплантат забирается из гребня подвздошной кости либо формируется из аллогенной кости. Трансплантату следует придать форму и размеры, соответствующие подготовленному для него ложу (рис. 7).
г) При операции в условиях скелетного вытяжения перед измерением необходимой высоты трансплантата необходимо дополнительно увеличить груз на 9 кг. Не снимая этого груза, трансплантат аккуратно импактируется в сформированное для него ложе.
д) Трансплантат можно дополнительно моделировать, чтобы он идеально соответствовал форме ложа.
е) Нюансы 3 этапа:
• Тщательная обработка замыкательных пластинок позвонков, точное определение размеров и забор трансплантата позволяют увеличить его стабильность в послеоперационном периоде и повышают вероятность формирования костного блока.
• Непрямая декомпрессия корешков может достигаться за счет увеличения высоты межпозвонковых пространств в момент установки костного трансплантата.
ж) Возможные трудности 3 этапа:
• Удаление задней губы замыкательной пластинки может увеличивать риск выпадения трансплантата в позвоночный канал. Формирование слишком маленького трансплантата, который вводится без дистракции позвонков, приведет к кифотической деформации на уровне операции или миграции трансплантата.
• Слишком высокий трансплантат может стать причиной тракционного повреждения спинного мозга с возможной неврологической симптоматикой.
з) Оснащение 3 этапа:
• Трансплантат необходимо прочно удерживать цапкой на всех этапах его подготовки, по завершении которой он импактируется в подготовленное для него ложе в условиях дистракции шейного отдела позвоночника.
Этап 4: Внутренняя фиксация:
а) Передние шейные пластины могут представляет собой ригидные конструкции с блокирующимися винтами, полуригидные конструкции с различными типами винтов, позволяющими частично перераспределять нагрузку за счет ротации винтов в отверстии пластины, существуют и динамические конструкции, допускающие смещение тел позвонков и винтов относительно пластины.
б) Для фиксации пластин обычно используются винты диаметром 4 мм, которые вводятся в предварительно сформированные для них с помощью направителя отверстия (рис. 8).
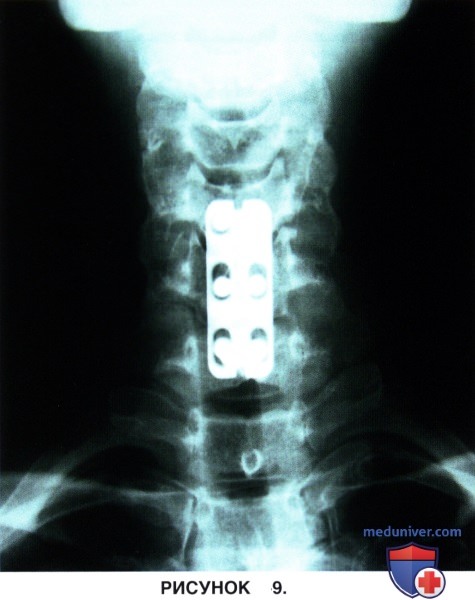
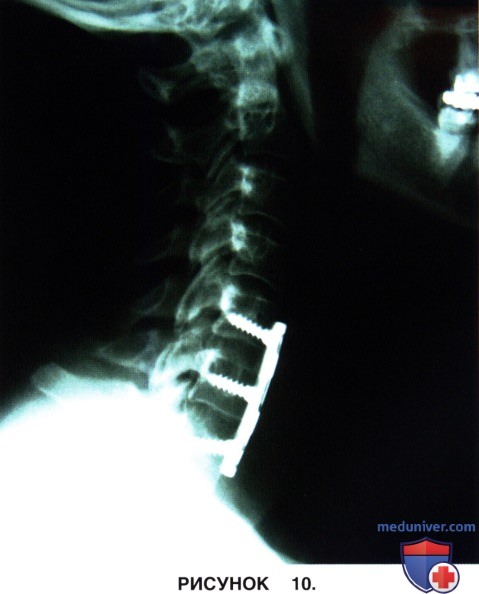
в) Для оценки правильности расположения конструкций выполняется рентгенография или флюороскопия в боковой проекции (рис. 9 и 10).

- Читать далее "Послеоперационный уход после передней корпорэктомии и дискэктомии в шейном отделе позвоночника"
Редактор: Искандер Милевски. Дата публикации: 22.5.2020

