Доступ, техника операции по поводу заднебоковой грыжи межпозвоночных дисков
Порты/доступы:
а) Точно определить уровень операции можно с помощью предоперационной рентгенограммы либо флюорограммы (в прямой и боковой проекциях), после чего идентифицируют уровень интересующего межпозвонкового диска и наносят на кожу две горизонтальные и две вертикальные линии.
б) Горизонтальные линии соответствуют нижнему краю поперечного отростка вышележащего по отношению к интересующему диску позвонка и верхнему краю поперечного отростка нижележащего позвонка.
в) Одна из вертикальных линий соответствует линии остистых отростков, другая располагается латеральней первой (на 4-5 см) и соответствует наружным границам ножек смежных с интересующим диском позвонков.
г) Разрез кожи (длиной 3-4 см, располагается на 4-5 см латеральней линии остистых отростков) ограничен этими четырьмя горизонтальными и вертикальными линиями.
д) Техника операции с рассечением паравертебральных мышц: по рассечении кожи в ране идентифицируют и рассекают в пределах кожного разреза грудопоясничную фасцию. Под фасцией расположен апоневроз мышцы, выпрямляющей позвоночник, который также рассекают продольно. Под апоневрозом лежат многораздельная и длиннейшая мышцы спины. Между этими мышцами имеется небольшой желобок, мышцы тупо разделяются по этому желобку и удерживаются самофиксирующимся ретрактором (МакКаллока (McCulloch) или Джелпи (Gelpi)), открывая тем самым «рабочее окно». Окно это ограничено вверху нижней поверхностью поперечного отростка вышележащего позвонка, внизу—верхней поверхностью поперечного отростка нижележащего позвонка, изнутри — наружной поверхностью межсуставной части дуги вышележащего позвонка и снаружи — верхушками поперечных отростков (рис. 3).
е) Нюансы доступа:
• Для выбора правильного уровня доступа флюороскопический контроль необходимо выполнять в строго прямой и строго боковой проекциях.
ж) Оснащение:
• Пред- и интраоперационная рентгенография и/или флюороскопия незаменимы для выбора правильного уровня доступа.
• Оптимизировать визуализацию операционного поля помогает использование модифицированного ранорасширителя Каспара или самофиксирующихся ретракторов.
• Для доступа к экстрафораминальной зоне можно воспользоваться системой трубчатых ретракторов.
з) Спорные моменты при выборе доступа:
• Выбор чрезмышечного доступа или доступа с рассечением мышц (межпоперечного)
• На уровне L5-S1 доступ может быть в значительной степени ограничен ввиду особенностей анатомии этой зоны, поэтому доступ на этом уровне можно модифицировать путем удаления поперечного отростка L5.
Техника операции по поводу заднебоковой грыжи межпозвоночных дисков
Этап 1:
а) Маркировка доступа, разрез кожи и подлежащих паравертебральных тканей (см. раздел «Порты/доступы»)
б) Нюансы 1 этапа:
• Локализовать «операционное окно» можно путем тупого разделения тканей пальцем и пальпации костных ориентиров в зоне доступа(поперечных отростков и наружного края межсуставной части дуги).
• Наружную часть дугоотростчатого сустава при необходимости можно удалить с помощью кусачек Керрисона.
• Мягкие ткани, покрывающие костные образования в «рабочей зоне», и межпоперечную мембрану удаляют прямыми и изогнутыми кюретками различного размера.
в) Оснащение 1 этапа:
• Хирургический микроскоп: эффективен в отношении улучшения визуализации и дифференцировки мягких тканей
• Тупые диссекторы
• Самофиксирующиеся ретракторы: ретрактор Каспара, ретрактор МакКаллока или ретрактор Джелпи
• Кюретки: №2 или изогнутая № 3-0
• Высокоскоростной бор с изогнутой и удлиненной рукояткой
• Питуитарные кусачки
Этап 2:
а) Обнажаются костные ориентиры: поперечные отростки, дугоотростчатый сустав, межсуставная часть и перешеек ножки дуги позвонка
б) Обнажается межпоперечная мышца
в) Избыточные костные разрастания в зоне доступа, например, при гипертрофии дугоотростчатого сустава, на уровне L5-S1 сегмента или в области наружной поверхности межсуставной части дуги, для увеличения обзора можно иссечь высокоскоростным бором или кусачками Керрисона.
Этап 3:
а) После рассечения внутренней порции межпоперечной мышцы, которую отводят латерально, обнажается «межпоперечная мембрана».
б) Используя микроскоп, идентифицируют заднюю первичную ветвь корешка в зоне, где она пересекает внутреннюю порцию межпоперечной мембраны до входа в паравертебральные мышцы.
в) Используя заднюю первичную ветвь корешка как отправную точку, под межпоперечной мембраной идентифицируют окруженные соединительной тканью и жировой клетчаткой дорзальный ганглий и собственно корешок спинного мозга.
г) Корешок аккуратно мобилизуют, стараясь при этом избежать манипуляций с дорзальным ганглием.
д) С помощью пуговчатого зонда под корешком идентифицируют, мобилизуют и удаляют выпавший фрагмент диска.
е) Другим способом локализации выпавшего фрагмента диска является идентификация ножки дуги нижележащего позвонка и выходящего из межпозвонкового отверстия корешка (на тыльной поверхности ножки).
ж) Под межпоперечной мембраной ветви корешка лежат в непосредственной близости с сосудистыми образованиями (поясничная артерия) и выпавшими фрагментами диска. Поясничная артерия может стать источником довольно значительного кровотечения, поэтому с ней следует обращаться максимально бережно. Если доступ к фрагменту диска ограничен многочисленными венозными коллекторами, помогает тщательный гемостаз с использованием биполярного коагулятора.
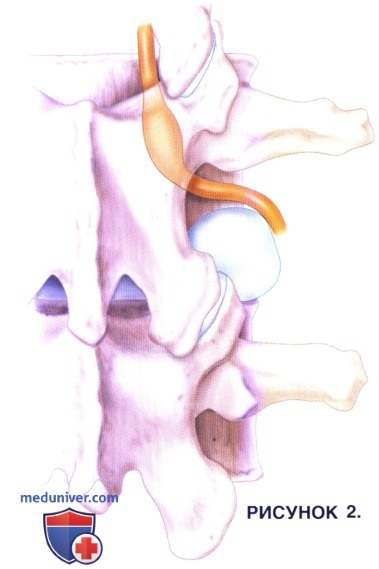
з) Нюансы 2 этапа:
• Улучшить обзор «рабочей зоны» можно путем наклона операционного стола на 15-20° в противоположную от хирурга сторону.
• Выпавший фрагмент диска зачастую оказывается секвестрированным (в 50% случаев) и обычно оттесняет корешок вверх и латерально (см. рис. 2).
и) Возможные трудности 3 этапа:
• При не аккуратных манипуляциях с дорзальным ганглием в ходе операции пациенты в послеоперационном периоде могут отмечать ощущения жжения и дизестезии по передней поверхности бедра. Обычно эти ощущения проходят самостоятельно.
• 21,7% оперированных пациентов отмечают сохранение или рецидивы болевого синдрома в нижней конечности. В таких случаях есть основания подозревать развитие стеноза межпозвонкового отверстия или формирование двойной грыжи (сочетание заднебоковой и крайне-боковой грыжи диска) (Chang et al., 2006).
к) Оснащение 3 этапа:
• Визуализация: микроскоп (дает возможность получить трехмерное изображение) или бинокулярная лупа с оптоволоконным налобным источником света
• Эндоскопический или микрохирургический инструментарий с байонетными фиксирующими замками.
л) Спорные моменты 3 этапа:
• Анатомические и хирургические ориентиры
• Задняя ветвь корешка спинного мозга (Fankhauser и de Tribolet, 1991)
• Латеральная ветвь задней первичной ветви (O’Brien et al., 1995)
• Медиальная ветвь задней первичной ветви (O’Flara и Marshall, 1997).
Этап 4:
а) Декомпрессия корешка: выпавшие фрагменты диска удаляют питуитарными кусачками, обычно этого бывает достаточно для купирования неврологической симптоматики, однако возможно имеет смысл выполнить ревизию и зондирование межпозвонкового отверстия на предмет оставшихся там секвестрированных фрагментов диска или возможного стеноза отверстия (достаточно частой причины неудовлетворительного результата операции), для чего можно использовать тупоконечный зонд.
б) После мобилизации и различных манипуляций с корешком спинного мозга некоторые хирурги считают полезным тампонировать зону вмешательства губкой Gelfoam, пропитанной раствором глюкокортикоида.
Этап 5:
а) Необходимости в дренировании операционной раны обычно не возникает.
б) Рана ушивается послойно: паравертебральные мышцы обычно сопоставляют без наложения швов, а фасцию/апоневроз ушивают абсорбируемым шовным материалом.
в) С целью послеоперационного обезболивания мягкие ткани в зоне вмешательства можно инфильтрировать раствором местного анестетика (например, маркаина [бупивакаина] без эпинефрина). Слишком глубокое введение анестетика сопряжено с риском блокады соответствующего корешка спинного мозга.
- Читать далее "Послеоперационный уход после операции по поводу заднебоковой грыжи межпозвоночных дисков"
Редактор: Искандер Милевски. Дата публикации: 17.7.2020

