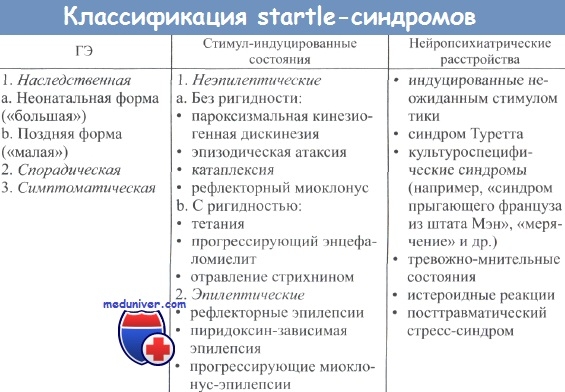
Клинический пример неонатальной гиперэкплексии (ГЭ)
С целью иллюстрации редкого состояния приведем собственное клиническое наблюдение спорадического случая неонатальной гиперэкплексии (ГЭ).
Девочка Т.П., 4 мес. Поступила в стационар с диагнозом «перинатальное поражение ЦНС. Угроза развития ДЦП. Судорожный синдром неясного генеза». Из анамнеза известно, что ребенок родился доношенным, с массой тела при рождении 2850 г, оценка по шкале Апгар через 1 мин - 7 баллов, через 5 мин - 8 баллов, новорожденная девочка сразу переведена в общую палату к матери, начато грудное вскармливание.
Семейный анамнез по эпилепсии, другим пароксизмальным и нервно-психическим заболеваниям не отягощен.
Со слов матери, со второго дня жизни у ребенка появились практически ежедневные, повторные эпизоды «застывания», прекращения двигательной активности, флексорно-экстензорные тонические напряжения конечностей по типу скованности, которые сопровождались вскрикиванием, остановкой дыхания и разлитым цианозом.
Длительность пароксизмов не превышала 10-20 с, они купировались, как правило, самостоятельно. Данные состояния на предварительном этапе были расценены как генерализованные тонические судороги. В связи с этим ребенок переведен в отделение реанимации и интенсивной терапии новорожденных в один из стационаров города.
В результате комплексного обследования - биохимические анализы крови и мочи, ликворологическое исследование, включая посевы на бактериальную флору и проведение ПЦР на группу TORCH-инфекций, скрининг на врожденные метаболические нарушения, ЭКГ, ЭхоКГ, НСГ, МРТ; повторные рутинные ЭЭГ не выявили каких-либо отклонений. Глазное дно и аудиологический скрининг - без патологии.
При проведении УЗИ тазобедренных суставов выявлен врожденный подвывих правого бедра. Тем не менее на основании клинических данных (повторяющиеся пароксизмальные состояния в виде тонических напряжений конечностей с сопутствующими апноэ) ребенку был установлен диагноз «младенческая эпилепсия, недифференцированная форма» и назначена базовая антиконвульсантная терапия фенобарбиталом в возрастной дозировке (5 мг/кг/сут.). В дальнейшем ребенок получал Финлепсин, Конвулекс - также без значимого положительного эффекта в отношении купирования пароксизмов.
Неврологический статус ребенка при поступлении в стационар (возраст 4 мес): девочка в сознании, хорошо фиксирует взгляд на игрушке и лице матери, на звуки реагирует поворотом головы, следит за предметом, гулит, выявляется отчетливая ответная улыбка. При осмотре обращает на себя внимание скудность мимики и активных движений, ребенок тянется к игрушке, но движения рук при этом затруднены (медленные, как бы насильственные, отмечается напряжение мышц верхнего плечевого пояса при выполнении данной манипуляции).
В положении лежа на спине у ребенка отчетливая тенденция к сохранению экстензорной позы. В положении лежа на животе отмечается достаточно выраженное запрокидывание головы. Мышечный тонус равномерно повышен, затруднены разведения рук и ног, однако при этом сухожильные рефлексы значимо не повышены. С другой стороны, во сне отмечается полное расслабление и значительное снижение мышечного тонуса.
Повторные исследования (лабораторные анализы, длительная ЭЭГ с непосредственной регистрацией характерного пароксизма, НСГ и МРТ) не выявили отклонений. При проведении ЭЭГ сна у ребенка в состоянии дремоты отмечены достаточно выраженные миоклонии верхних конечностей, но при этом без иктального (приступ-ного) эпилептиформного соответствия, которые были расценены как физиологический «дремотный» миоклонус.
При динамическом наблюдении за ребенком обращали на себя внимание характерные приступы - кратковременные (5-10 с) замирания, приостановка двигательной активности, экстензорно-ротаторные мышечные спазмы и апноэ, которые всегда развивались только при осмотре, проведении лечебных манипуляций или нанесении тактильно-болевых стимулов.
Проведение пробы ритмичных постукиваний, неожиданных прикосновений пальцем к переносице ребенка неизменно провоцировало гиперэкплектическую атаку (экстензорно-ротаторное мышечное напряжение и кратковременное апноэ), которая быстро прекращалась при выполнении «маневра Виджевано».
Таким образом, по совокупности клинико-анамнестических данных, результатов повторных и многочисленных дополнительных исследований мы смогли исключить диагноз перинатального поражения ЦНС, угрозы ДЦП и судорожного (эпилептического) синдрома. Ребенку был поставлен окончательный диагноз «спорадическая форма первичной ГЭ». Назначение клоназепама в дозе 0,15 мг/кг/сут. значительно снизило частоту пароксизмов.
Контрольный осмотр в 2 года. Ребенок самостоятельно ходит с 1 года 4 мес. Походка некоторое время была неуверенная с элементами раскачивания (ребенок длительное время держался опоры). Психоэмоциональное развитие соответствует возрасту. Мышечный тонус слегка повышен, сухожильные рефлексы физиологические, «пирамидные знаки» отсутствуют У ребенка сохраняются избыточные вздрагивания в ответ на испуг, на резкие стимулы без эпизодов остановки дыхания и падений.
Осмотр в 3 года. У ребенка отсутствуют мышечно-тонические нарушения, ходит и бегает достаточно уверенно, психоречевое развитие в норме. Сохраняется избыточная ответная реакция на неожиданные стимулы. Родители отмечают также частые и выраженные вздрагивания туловища и конечностей при засыпании. ЭЭГ-мониторинг сна не подтвердил эпилептический генез «сонных» миоклоний.
- Читать "Малая форма гиперэкплексии (ГЭ) - диагностика, лечение"
Оглавление темы "Гиперэкплексия. Доброкачественный миоклонус младенчества (ДММ)":- Неонатальная гиперэкплексия - большая форма
- ЭЭГ при неонатальной гиперэкплексии (ГЭ) - большой форме
- Дифференциальный диагноз неонатальной гиперэкплексии (ГЭ)
- Лечение неонатальной гиперэкплексии (ГЭ)
- Прогноз неонатальной гиперэкплексии (ГЭ)
- Клинический пример неонатальной гиперэкплексии (ГЭ)
- Малая форма гиперэкплексии (ГЭ) - диагностика, лечение
- Доброкачественный миоклонус младенчества (синдром Феджермана)
- Частота и причины доброкачественного миоклонуса младенчества
- Клиника и течение доброкачественного миоклонуса младенчества (ДММ)

