Хронический аппендицит. Диагностика хронического аппендицита.
Рентгенологическое исследование аппендикса проводят путем введения контрастного вещества через рот и с помощью контрастной клизмы. После приема сульфата бария через рот отросток начинает заполняться спустя 5—6 ч, однако оптимальный момент для исследования наступает через 24 ч. К этому времени контрастирование аппендикса наблюдается более чем у половины здоровых людей. Добавление к контрастной взвеси слабительных средств увеличивает частоту заполнения червеобразного отростка.
С помощью контрастной клизмы, как и путем использования метода двойного контрастирования, в подавляющем большинство случаев удается заполнить неизмененный отросток, видимо, за счет повышения внутрикишечного давления.
Размеры нормального аппендикса колеблются в довольно больших пределах: длина 8—12 см, поперечник 0,3—0,5 см. Тень его обычно несколько суживается к устью и нередко имеет неравномерные перетяжки и дефекты наполнения, образованные каловыми массами.
Варианты расположения аппендикса зависят в основном от расположения слепой кишки. Чаще всего он отходит от ее заднемедиальной стенки и направляется к средней линии. Иногда он может лежать книзу от слепой кишки или латерально от нее. При ретроцекальном расположении отростка он лучше всего бывает виден на снимках слепой кишки в косых проекциях. Форма отростка весьма вариабельна. Он может иметь извитую, крючковидную форму. Подвижность отростка зависит от длины его брыжейки.
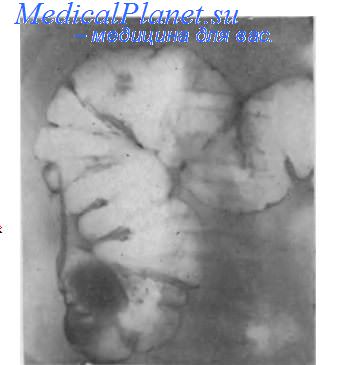
Незаполнение аппендикса контрастным веществом нельзя однозначно связывать с его органическими изменениями, поскольку оно может быть вызвано также его тоническим сокращением или спазмом устья. Задержка контрастной массы в отростке более 24 ч также не должна рассматриваться как надежный признак расстройства моторной функции отростка, ибо такая задержка наблюдается и у здоровых лиц.
Клинико-рептгенологическое заключение о наличии хронического воспаления аппендикса строится в основном на косвенных и не всегда надежных признаках. К ним относят: резкое укорочение аппендикса, крутые его перегибы, ограничение подвижности при пальпации, локальная болезненность аппендикса, незаполнение его контрастной массой при повторных исследованиях.
Сегментацию тени отростка можно рассматривать как патологический симптом только в случаях постоянства картины при повторных исследованиях. Косвенным признаком хронического воспаления в отростке можно считать наличие в нем калового камня, который дает округлый дефект наполнения в аппендиксе и сохраняет свою форму п положение при последующих исследованиях.
Обызвествленные копролиты отростка образуют самостоятельную тень па обзорных и прицельных снимках области слепой кишки.
Ведущим рентгенологическим симптомом аппендикулярного инфильтрата является признак компрессии слепой или восходящей кишки. Инфильтрат образует вдавление или дефект наполнения па той стенке слепой или восходящей кишки, к которой он прилежит, чаще всего на внутренней и нижневнутренней стенках слепой кишки. Коптуры его гладкие, ровные, дуговидные, по могут быть и неровными. Как при тугом заполнении кишки, так и в условиях ее двойного контрастирования, по краям дефекта видны дуговидно идущие, оттесненные складки слизистой оболочки — симптом «гофрирования».
Подвижность слепой кишки резко ограничивается.
Отек и воспалительная инфильтрация тканей слепой кишки вокруг устья аппендикса ведут к возникновению более ограниченного, но достаточно глубокого дефекта на медиальной стенке кишки. Очень большие инфильтраты способны настолько сдавливать слепую кишку, что создается впечатление ее «опухолевой ампутации».
К дополнительным признакам аппендикулярного инфильтрата относят также смещение им терминального отделе подвздошной кишки, фиксацию или резкое ограничение подвижности одной или нескольких прилежащих к инфильтрату петель топкой кишки. Дифференциальная диагностика аппендикулярного инфильтрата проводится в первую очередь с опухолями слепой кишки. Характерным отличием воспалительного инфильтрата от новообразования является отсутствие дополнительной тени опухоли в раздутой газом кишке, расположение большей части прощупываемого образования за пределами кишки, существенное или полное исчезновение дефекта наполнения при введении газа в слепую кишку.
При неосложненном течении болезни через 10—14 дней удается отметить уменьшение или исчезновение дефекта наполнения в кишке, вызванного аппендикулярным инфильтратом.
- Читать далее "Спайки толстой кишки. Диагностика спаечной болезни толстой кишки."
Оглавление темы "Диагностика патологии толстой кишки.":1. Диагностика дивертикулов толстой кишки. Признаки воспаления дивертикулов.
2. Хронический колит. Диагностика хронического колита.
3. Псевдомембранозный колит. Амебный колит - амебная дизентерия.
4. Ишемический колит. Неспецифический язвенный колит.
5. Диагностика неспецифического язвенного колита. Проявления неспецифического язвенного колита.
6. Рентгенологическая картина язвенного колита. Осложнения неспецифического язвенного колита.
7. Болезнь Крона толстой кишки - гранулематозный колит.
8. Туберкулез толстой кишки. Диагностика туберкулеза толстой кишки.
9. Хронический аппендицит. Диагностика хронического аппендицита.
10. Спайки толстой кишки. Диагностика спаечной болезни толстой кишки.

