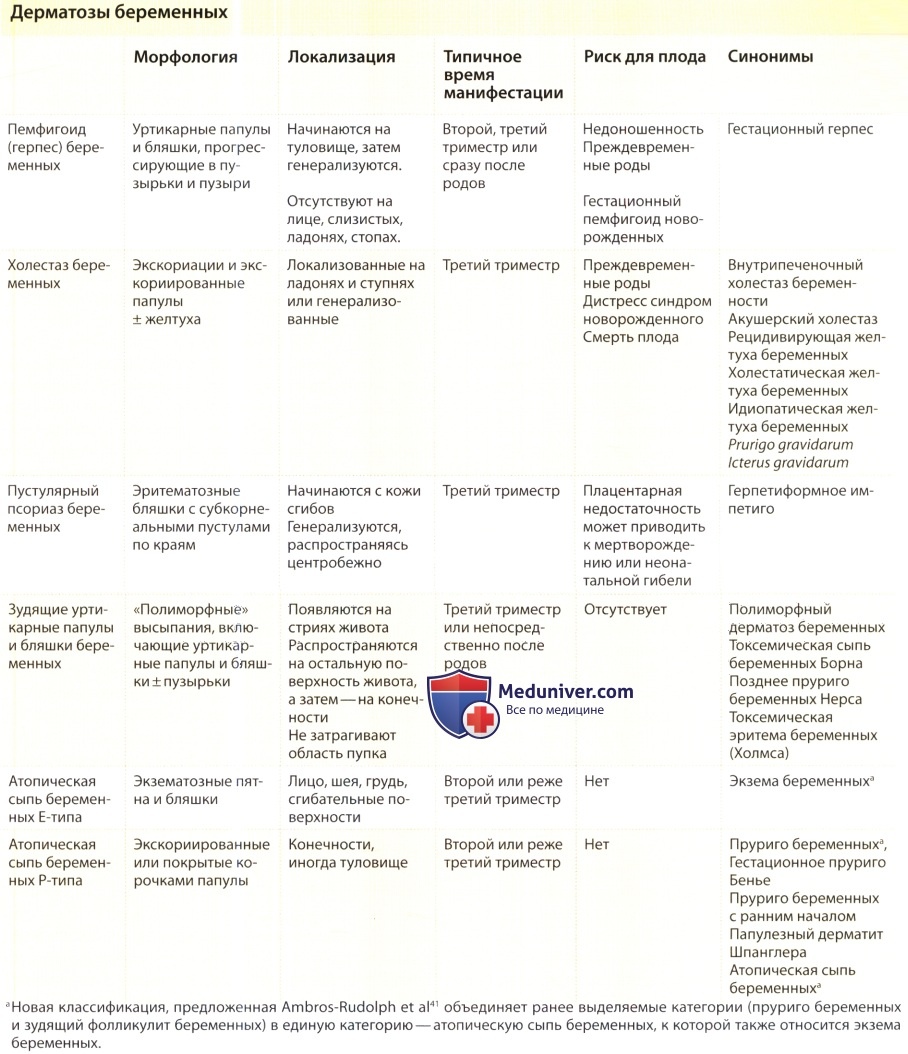
Холестаз беременных как болезнь с риском для плода
Все термины, включая «акушерский холестаз», «внутрипеченочный холестаз беременных», «рецидивирующая желтуха беременных», «холестатическая желтуха беременных», «идиопатическая желтуха беременных», «prurigo gravidarum» и «icterus gravidarum», обозначают одну клиническую категорию — внутрипеченочный холестаз беременных (ВХБ), представляющий собой обратимую форму холестаза, развивающегося на поздних сроках беременности.
Svanborg и Ohlsson впервые выделили холестаз беременных как самостоятельную категорию, отличную от других вариантов желтухи беременных, в 1939 г. Желтуха развивается приблизительно у одной из 1500 беременных. В США по частоте возникновения новых случаев (70 случаев на 10000 беременностей) ВХБ занимает второе место в ряду причин желтухи периода беременности, уступая только вирусным гепатитам. Легкие случаи холестаза беременных, при которых зуд не сопровождался желтухой, ранее относились к пририго беременных—prurigo gravidarum.
Внутрипеченочный холестаз беременных (ВХБ) наиболее широко распространен в странах Скандинавского полуострова и Южной Африки. Наиболее высокие показатели заболеваемости зарегистрированы в Чили (14-16%), тогда как в других странах частота этого состояния среди беременных значительно ниже: в США — 0,1-0,7%, в Канаде — 0,1%, в Австралии — 0,2-1,5%, в Европе — 0,1-1,5%.
а) Этиология внутрипеченочного холестаза берменной (ВХБ). Хотя точный патогенез этого состояния остается неизвестен, считается, что речь идет о взаимодействии гормональных, генетических, средовых и алиментарных факторов, индуцирующих биохимический холестаз у предрасположенных пациентов. Значительная роль гормональных изменений подтверждается рядом следующих фактов:
1) Внутрипеченочный холестаз беременных (ВХБ) — болезнь поздних сроков беременности (соответствующих периоду навысшей гормональной активности плаценты);
2) Внутрипеченочный холестаз беременных (ВХБ) разрешается самопроизвольно после родов, когда нормализуется концентрация гормонов;
3) многоплодные беременности, характеризующиеся более высоким ростом концентрации гормонов, в большей степени ассоциированы с ВХБ;
4) Внутрипеченочный холестаз беременных (ВХБ) рецидивирует при последующих беременностях в 45-70% случаев.
Географические особенности распространения и семейные случаи указывают на генетическую предрасположенность. ВХБ, по всей видимости, характеризуется полигенным наследованием. Гены-кандидаты включают мутантные гены, ответственные за множество других форм наследственного холестаза: АВСВ4 (ген множественной лекарственной устойчивости 3), АВСВ11 (Bsep), АТР8В1 (FIC1).
Недавнее снижение распространенности этого состояния в Чили, сообщения о более высокой заболеваемости в зимние месяцы и сведения об относительной недостаточности селена у пациенток с холестазом беременных указывают на этиологическую роль средовых факторов и особенностей диеты. Кроме того, в одном исследовании был подтвержден более высокий риск инфицирования вирусом гепатита С женщин с холестазом беременных.
б) Клиника и симптомы. В типичных случаях беременные начинают жаловаться на возникающий в третьем триместре беременности зуд (тяжелый или средней тяжести), который может быть либо локализованным (ладони и стопы), либо генерализованным. Зуд начинается в течение первого и второго триместров беременности в 10 и 25% случаев соответственно. Интенсивный зуд часто сочетается со вторичными экскориациями, хотя первичные элементы сыпи неизменно отсутствуют. Поначалу пациентки могут жаловаться лишь на ночной зуд, но в дальнейшем телесные сенсации также обычно более выражены ночью.
Иногда холестазу беременных предшествует урологическая инфекция. Зуд может сопровождаться общими симптомами, например слабостью, тошнотой, рвотой или анорексией. Прогрессирование до выраженной желтухи с потемнением мочи и светлой окраской стула происходит приблизительно у одной из пяти пациенток. Зуд обычно опережает появление этих симптомов на 1-4 недели.
в) Течение и прогноз. Отличительный признак холестаза беременных — это то, что симптомы и сопуствующие биохимические отклонения обычно проходят в течение 2-4 недель после родов. Повторные обострения во время последующих беременностей по различным оценкам возникают в 45-70% случаев. У некоторых женщин симптомы могут обостряться при приеме пероральных контрацептивов или использовании методов контрацепции, предполагающих воздействие синтетических эстрогенов и прогестерона.
Прогноз для беременной при этом состоянии обычно благоприятный, хотя в тяжелых случаях повышается вероятность послеродовых кровотечений из-за дефицита витамина К. Кроме того, возрастает риск последующего развития холелитиаза или желчекаменной болезни. Риски при холестазе беременных включают повышение вероятности недоношенности, интрапор-тальный дистресс-синдром плода и смерть плода. Считается, что эти осложнения могут проявляться острой плацентарной аноксией и интенсивным окрашиванием амниотической жидкости меконием.
Подобных осложнений можно избежать с помощью лечения или индукции (стимулирования) родов при наличии данных о достаточной зрелости легочной ткани плода.
г) Анализы при внутрипеченочном холестазе беременных. Единственным наиболее чувствительным признаком холестаза беременных является повышение уровня желчных кислот в сыворотке крови. У здоровых беременных женщин уровень общих желчных кислот немного повышен по сравнению с нормативным, и значения до 11,0 мкмоль на поздних сроках беременности рассматриваются как нормальные. Четко установленные биохимические критерии для холестаза беременных пока отсутствуют. Однако Brites и соавт. выделяют следующие типичные признаки холестаза беременных:
1) сывороточная концентрация общих желчных кислот выше 11,0 мкмоль (диапазон нормы — 4,6-8,7 мкмоль);
2) соотношение холевая кислота-хенодезоксихолевая кислота выше 1,5 (норма — 0,7-1,5) или доля холевой кислоты среди общих желчных кислот составляет выше 42%;
3) соотношение конъюгатов глицина и таурина с желчными кислотами ниже 1,0 (норма — 0,9-2,0) или концентрация гликохолевой кислоты выше 2,0 мкмоль (норма — 0,6—1,5 мкмоль).
Выраженность зуда и тяжесть заболевания обычно коррелирует с концентрацией желчных кислот.
Часто обнаруживаются небольшие отклонения результатов функциональных печеночных проб, включая повышение трансаминаз, щелочной фосфатазы, 5’-нуклеотидазы, холестерина, триглицеридов, фосфолипидов, липопротеина X. Наиболее чувствительным среди этих параметров является АЛТ, т.к. повышение этого фермента не характерно для нормальной беременности и типично для холестаза беременных.
Уровень Г-ГТ (γ-глютамилтрансферазы) на поздних сроках беременности обычно понижен, в типичных случаях холестаза беременных— в норме или немного повышен. Уровень прямого (или конъюгированного) билирубина при холестазе беременных обычно повышен. Уровень альбумина может быть немного снижен, тогда как содержание α2- иβ-глобулинов существенно повышено. Рутинные печеночные тесты сами по себе, однако, не могут являться достаточным основанием для установления этого диагноза.
Биопсия кожи не способствует установлению диагноза холестаза беременных. Хотя обычно в биопсии печени необходимости не возникает, при ее проведении обнаруживается внутрипеченочный холестаз с дилатированными, закупроренными желчными канальцами и депозитами желчного пигмента в цертролобулярных гепатоцитах.
д) Дифференциальный диагноз. Отличить зуд при внутрипеченочном холестазе от других причин зуда у беременной женщины иногда затруднительно. Обнаружение эритематозных, экскориированных папул позволяет исключить диагноз холестаза беременных, при котором первичных элементов сыпи не бывает. Также следует исключать другие причины печеночных нарушений и желтухи, например вирусные и невирусные гепатиты, лекарственные препараты, гепатобилиарную обструкцию и другие внутрипеченочные поражения (первичный билиарный цирроз).
Наконец, следует помнить, что как у беременных, так и у небеременных генерализованным зудом могут проявляться гипертиреоз, аллергические реакции, истинная полицитемия, лимфома, педикулез, чесотка.
е) Лечение внутрипеченочного холестаза беременных (ВХБ). Терапия направлена на уменьшение уровней желчных кислот в сыворотке и тем самым на продление беременности, улучшение симптомов у матери и уменьшение риска для плода. Междисциплинарный подход, для которого характерно интенсивное наблюдение за состоянием плода, имеет большое значение для терапии внутрипеченочного холестаза беременных. Хотя акушерская тактика может различаться, необходимость еженедельного мониторинга состояния плода, начиная с 34-ой недели беременности, широко признана.
Кроме того, большинство авторов рекомендуют раннюю индукцию родов, обычно на 37-38 неделях гестации, но в тяжелых случаях не ранее, чем удастся убедиться в зрелости легочной ткани плода.
В легких случаях эффективного облегчения симптомов можно достигнуть с помощью смягчающих средств и топических противозудных препаратов. На терапию антигистаминными средствами эти пациентки отвечают редко. Эффективность терапии антигистаминными препаратами и фототерапии ультрафиолетом В (УФВ) вариабельна. В нескольких неконтролируемых исследованиях было показано, что холестирамин может эффективно облегчать симптомы у 70% пациенток с легким ВХБ.
Однако нехватка рандомизированных, плацебо-контролируемых исследований холестирамина не позволяет прийти к однозначному заключению об эффективности этого препарата. В тяжелых случаях он практически неэффективен, и, что важно, может нарушать всасывание витамина К и тем самым провоцировать коагулопатию. Сообщалось об уменьшении симптомов у матери в некоторых случаях применения дексаметазона, S-аденозил-метионина и плазмафереза. Однако эти виды терапии не устраняют сочетанные биохимические отклонения и, следовательно, не уменьшают риск для плода.
Уродезоксихолевая кислота (УДХК), естественным путем синтезирующаяся в организме, является единственным видом терапии, который уменьшает симптомы у матери и риск для плода. УДХК оказывает гепатопротекторное действие, увеличивая экскрецию гидрофобных желчных кислот, сульфатизированных метаболитов прогестерона и других гепатотоксичных веществ. УДХК снижает уровень желчных кислот в молозиве, пуповинной крови и амниотической жидкости.
В нескольких небольших рандомизированных, плацебо-контролируемых исследованиях УДХК было показано, что в дозах 450-1200 мг в сутки УДХК хорошо переносится и обладает высокой эффективностью в отношении клинических проявлений и отклонений печеночных функций, характерных для ВХБ. Повышение эффективности может быть достигнуто благодаря совместному назначению с S-аденозилметионином. В рандомизированных, контролируемых исследованиях УДХК, в которых проводилось сравнение с дексометазоном или холестирамином, была выявлена более высокая эффективность УДХК.
- Рекомендуем далее ознакомиться со статьей "Пустулезный псориаз беременных как болезнь с риском для плода"
Оглавление темы "Болезни кожи беременных.":- Изменения кожи беременных в норме
- Пемфигоид беременных как болезнь с риском для плода
- Холестаз беременных как болезнь с риском для плода
- Пустулезный псориаз беременных как болезнь с риском для плода
- Сыпь с зудом при беременности - зудящие уртикарные папулы и бляшки беременных (ЗУПББ)
- Атопические высыпания беременных - варианты, причины, лечение

