Современное лечение розацеа
До начала патогенетической терапии, для каждого пациента должны быть идентифицированы провоцирующие факторы. Этих факторов пациентам следует активно избегать. Другие ключевые аспекты профилактики включают ежедневное применение мягких солнцезащитных препаратов (широкого спектра действия против ультрафиолета А и ультрафиолета В), ношение головных уборов с широкими полями, исключение пребывания на солнце в полдень и нахождение в тени в солнечную погоду.
Дерматолог клиники Семейный доктор http://www.familydoctor.ru/ в ходе лечения пациентов отметил, что лучше всего переносятся физические солнцезащитные средства (с цинком или на основе титана). Химические солнцезащитные средства переносятся лучше, если содержат защитный силиконовый барьер (диметикон, циклометикон).
Непереносимость косметических средств и чувствительная кожа лица являются частыми признаками эритематозно-телеангиэктатического и папулопустулезного вариантов, возможно вследствие дисфункции кожного барьера или гиперреактивности сосудов лица. Не менее 75% таких пациентов могут ощущать жжение, покалывание, зуд или сухость и шелушение в пораженных участках. При наличии чувствительности важно избегать агрессивных продуктов и ингредиентов, включая вяжущие и красящие средства, ментол, камфору и лаурилсульфат натрия. Очищающие средства, не содержащие мыла, наносимые пальцами, переносятся лучше всего.
Защитные мягкие эмоленты следует применять один или два раза в день перед нанесением на кожу других препаратов. Макияж на легкой жидкой основе является лучшим выбором для пациентов с чувствительной кожей. Под основу можно накладывать грим с зеленоватым оттенком, что помогает лучше замаскировать красные участки кожи.
а) Местное лечение розацеа. Топические средства, разрешенные Федеральной Администрацией США по контролю пищевых продуктов и лекарственных средств для применения при розацеа, включают 15% гель азелаиновой кислоты, метронидазол 0,75% и 1% (в виде крема, геля и на основе лосьона), 10% сульфацетамид натрия с 5% серой (в виде очищающего крема, суспензии и лосьона). Каждый из этих препаратов эффективен для разрешения воспалительных папул и пустул и уменьшения эритемы при ежедневном однократном применении. Если топическая монотерапия оказывается неэффективной, могут потребоваться двукратные ежедневные аппликации или комбинации этих препаратов.
Для беременных метронидазол и азелаиновая кислота являются препаратами группы В, в то время как сульфацетамид натрия и сера относятся к препаратам категории С. Азелаиновая кислота может в начале применения вызывать покалывание или жжение, которые при последующем применении исчезают. Очищающие препараты на основе натрия сульфацетамида/серы чувствительные пациенты переносят лучше, чем местные «несмываемые» препараты, которые остаются на коже и могут вызывать жжение и чувство покалывания. Важным для таких пациентов является ежедневное применение эмолентов для восстановления кожного барьера.
Местные препараты, которые применяются при розацеа «вне инструкции», включают бензоила пероксид, клиндамицин, эритромицин, ингибиторы кальциневрина и топические ретиноиды. Бензоила пероксид является эффективным для разрешения папул и пустул, однако у чувствительных пациентов его следует избегать. В одном исследовании двукратное ежедневное применение местного клиндамицина было более эффективным для разрешения пустул, чем пероральный прием тетрациклина. Мазь такролимуса и крем пимекролимус оказывают наиболее благоприятное действие при местном лечении стероид-индуцированных акнеформных высыпаний, они являются, кроме того, полезной альтернативной терапией для некоторых пациентов с розацеа.
Содержащие никотинамид эмоленты для лица восстанавливают барьерную функцию рогового слоя и увлажняют кожу, что по имеющимся данным оказывает благоприятный эффект в составе комбинированной топической терапии розацеа.
«Мануальная» терапия также рекомендуется больным розацеа как вспомогательный метод лечения. Массаж лица по методике Сойби проводится в направлении лимфатического потока надавливающими круговыми движениями пальцев, начиная от центра лица (надпереносье и нос) по направлению к нижнелатеральной части (область нижней челюсти и латеральной части шеи). Массаж может содействовать мобилизации отечной жидкости и ускорить разрешение воспаления в дерме.
Крем Третиноин при длительном применении способствует ремоделированию соединительной ткани и сводит к минимуму воспаление дермы. В исследованиях с небольшим количеством пациентов была показана эффективность топических ретиноидов при розацеа. Клинический ответ на ретиноиды при розацеа замедлен; обычно, для получения значительного результата требуется от 4 до 6 месяцев применения. В связи с потенциальным раздражающим действием и опасениями по поводу стимуляции ангиогенеза, ретиноиды при розацеа применяются редко. Однако их продолжительное использование не способствует развитию телеангиэктазий. Ретиноиды подавляют синтез фактора роста сосудистого эндотелия культивированными кератиноцитами кожи человека, противодействуя фактору транскрипции АР-1.
Применение барьерных эмолентов в сочетании с постепенным введением местных ретиноидов способствует лучшей переносимости этих препаратов на ранней стадии лечения и преодолению проблемы ретиноидного дерматита. Местные ретиноиды являются особенно эффективными для продолжительной поддерживающей терапии больных розацеа.
Методы местной терапии с применением агонистов а-адренергического рецептора требуют дальнейшего изучения для определения их эффективности и безопасности при ЭТР; однако их вазоконстрикторные свойства являются новой перспективой в подходе к терапии телеангиэктазии и эритемы.
б) Таблетки для лечения розацеа. Местное лечение розацеа возможно и является обычно предпочтительным, особенно с учетом антимикробной устойчивости и риска, связанного с продолжительным приемом антибиотиков внутрь. Кроме того, поскольку розацеа ухудшается под воздействием светового излучения, таким больным следует соблюдать осторожность при применении фотосенсибилизирующих пероральных препаратов. В частности, пероральные антимикробные препараты полезны в качестве кратковременной терапии, так как помогают достичь быстрого контроля над симптомами, но конечной терапевтической целью должна быть продолжительная поддерживающая местная терапия. В 2006 году препарат Oracea (доксициклин, USP [фармакопея США], 40 мг) стал первым средством системной терапии, одобренным FDA для лечения розацеа.
При лечении среднетяжелых и тяжелых приливов или эритемы кратковременная пероральная терапия (2-4 месяца) тетрациклином или изотретиноином эффективна для начального контроля. Тетрациклины позволяют быстрее достичь разрешения папул, пустул и эритемы, чем изотретиноин, и с 1950-х годов основную и поддерживающую терапию розацеа проводят тетрациклинами как в антимикробных, так и в субантимикробных дозировках. Примерно у каждого четвертого пациента через месяц после прекращения приема тетрациклина и у более половины пациентов через 6 месяцев после окончания лечения наблюдаются рецидивы. Поэтому рекомендуется местная поддерживающая терапия. Пероральные тетрациклины не назначают беременным женщинам и женщинам, планирующим беременность.
В одной серии с небольшим количеством испытуемых было отмечено значительное снижение кровотока в сосудах лица (измеренного методом лазерной допплерографии) у больных розацеа, принимавших изотретиноин (30 мг ежедневно в течение 10 недель), тогда как никаких значительных изменений кровотока в сосудах лица, у пациентов, получавших тетрациклин в дозе 250 мг два раза в день в течение 10 недель, зарегистрировано не было. Низкие дозы изотретиноина (10-40 мг ежедневно или меньше, чем 0,5 мг/кг/день) могут быть эффективны и лучше переносятся пациентами с розацеа. Изотретиноин является тератогенным препаратом, поэтому у женщин детородного возраста его прием строго контролируют.
Другие пероральные препараты для лечения розацеа включают макролиды, метронидазол, антиандрогенные средства (пероральные контрацептивы, спиронолактон и ципротерона ацетат), бета-блокаторы, клонидин, налоксон, селективные ингибиторы захвата серотонина. У пациентов с вульгарным акне в анамнезе или перекрестным синдромом вульгарного акне и розацеа, эффективным может оказаться спиронолактон в малых дозах (25-50 мг ежедневно) и/или пероральные контрацептивы в капсулах. Если розацеа осложняется высокими уровнями Demodex, или в случаях резистентности к тетрациклину, полезным вспомогательным препаратом может быть ивермектин. Его назначают для контроля симптомов в форме однократной дозы 0,2 мг/кг раз в неделю или раз в месяц по мере необходимости.
в) Лазерная и световая терапия розацеа. Лазеры для лечения сосудистых образований и интенсивный импульсный свет (ИИС) являются эффективной альтернативой пероральной терапии розацеа; они могут использоваться дополнительно к местной и системной терапии розацеа для быстрого и более полного разрешения симптомов. Эти неаблятивные методы могут устранить телеангиэктазию, ослабить или устранить эритему, уменьшить количество папул и пустул, а также увеличить продолжительность ремиссии. Их недостатками являются высокая стоимость и побочные эффекты, которые могут включать преходящую эритему, отек, пурпуру, образование пузырей, дисхромию, ожоги и, редко, рубцевание.
Лазеры для лечения сосудистых образований подразделяются на коротковолновые и длинноволновые с различной продолжительностью импульса. Лазеры с короткой длиной волны излучают свет, который селективно поглощается оксигемоглобином, причем пиковая абсорбция происходит при длинах волн 541 нм и 577 нм. Это позволяет разрушить поверхностные сосуды без повреждения прилежащих тканей. Лазеры с короткой длиной волны включают импульсный лазер на красках (585 нм или 595 нм), пульсирующий лазер на красках с длительным импульсом (595 нм), калий-титанил-фосфатный лазер (532 нм) и двухчастотный лазер с диодной накачкой (532 нм).
Длинноволновые лазеры для лечения сосудистых образований могут устранить более глубокие и крупные сосуды при пике поглощения оксигемоглобина в диапазоне 800 нм и выше 1000 нм. Эти лазеры включают лазер на александрите с длительным импульсом (755 нм), диодный лазер (810 нм) и неодимовый ИАГ (иттрий-алюминий-гранатовый кристалл) лазер (1064 нм).
Успех и переносимость лазерной терапии розацеа можно улучшить, модифицируя параметры продолжительности импульса и совершенствуя методы охлаждения эпидермиса. Более длительные импульсы доставляют эквивалентное количество энергии с меньшей скоростью, благодаря чему сосуды нагреваются ровно и мягко, а травма ткани и явления пурпуры сводятся к минимуму. Гель и спрей для охлаждения эпидермиса предупреждают его повреждение, помогают минимизировать боль, эритему и отек и обеспечить безопасную доставку лазерной энергии. Обычно для достижения лучшего результата при розацеа требуется от двух от четырех курсов лазерной терапии; настройка параметров лазера для лечения пурпуры помогает быстрее устранить телеангиэктазию.
Многократные проходы лазерного луча и методика подачи «импульсного пучка» на крупные сосуды улучшают результаты лечения при использовании параметров настройки менее мощных, чем для пурпуры.
В отличие от лазерных аппаратов, которые излучают волны одной длины, интенсивный импульсный свет (широкополосный) охватывает длины волн широкого спектра: от 550 нм видимого света до 1200 нм инфракрасного света. Для установки короткого конца спектра, который изменяется в зависимости от прибора, применяются фильтры. Световой поток и ширина импульса также меняются в зависимости от используемой системы. Интенсивный импульсный свет может быть причиной преходящей эритемы и гиперпигментации или гипопигментации и, редко, пурпуры, ожога и рубцевания. Для защиты эпидермиса необходим механизм охлаждения эпидермиса. Интенсивный импульсный свет эффективно уменьшает эритему лица и телеангиэктазии и обычно хорошо переносится.
Лазеры для лечения сосудистых образований и интенсивный импульсный свет могут также влиять на розацеа, стимулируя синтез коллагена в фибробластах дермы, благодаря чему, возможно, достигается некоторая степень ремоделирования дермы и омоложения.
в) Лечение фифы и ринофимы. Монотерапия системным изотретиноином эффективна в случае ранних или умеренно выраженных фиматозных изменений. Прогрессирующая фима лечится хирургическим методом или комбинированно в сочетании с терапией изотретиноином. Хирургические подходы к пластике ринофимы включают тангенциальную эксцизию холодным скальпелем, тангенциальную эксцизию горячим скальпелем, электрокаутеризацию, дермабразию, лазерную абляцию, тангенциальную эксцизию в комбинации с скульптуризацией, радиоволновую электрохирургию или комбинацию этих методов. Методики, в которых применяется тангенциальная эксцизия на неполную толщину и формирование контура с сохранением подлежащих сальных желез, приводят к реэпителизации в течение 2-3 недель, минимальному рубцеванию и отличному эстетическому результату с низким риском рецидива.
г) Лечение глазного розацеа. Пациентам с глазными симптомами необходима консультация офтальмолога. Для слабо выраженного блефарита, в качестве начальной терапии следует осторожно использовать один-два раза в день мягкое гигиеническое очищающее средство или очищающий лекарственный препарат с сульфацетамидом натрия или серой. 10% глазная мазь с сульфацетамидом натрия также эффективна для контроля блефарита. Когда местное лечение неэффективно, обычно назначаются пероральные тетрациклины.
д) Выводы. Чтобы эффективно лечить розацеа, практические врачи должны уметь распознавать все фенотипы клинического спектра заболевания. Варианты розацеа предполагают комплексный подход к терапии. Критериями терапевтической эффективности служат ремиссия симптомов, а также сведение минимизация и контроль рецидивов. Раннее распознавание этого заболевания, изменение поведения пациента, комбинация солнцезащитных средств и местных препаратов могут обеспечить безопасный, эффективный и продолжительный контроль розацеа и помогают избежать рисков связанных с применением системных фармацевтических препаратов и финансовых расходов на лазерную и световую терапию.
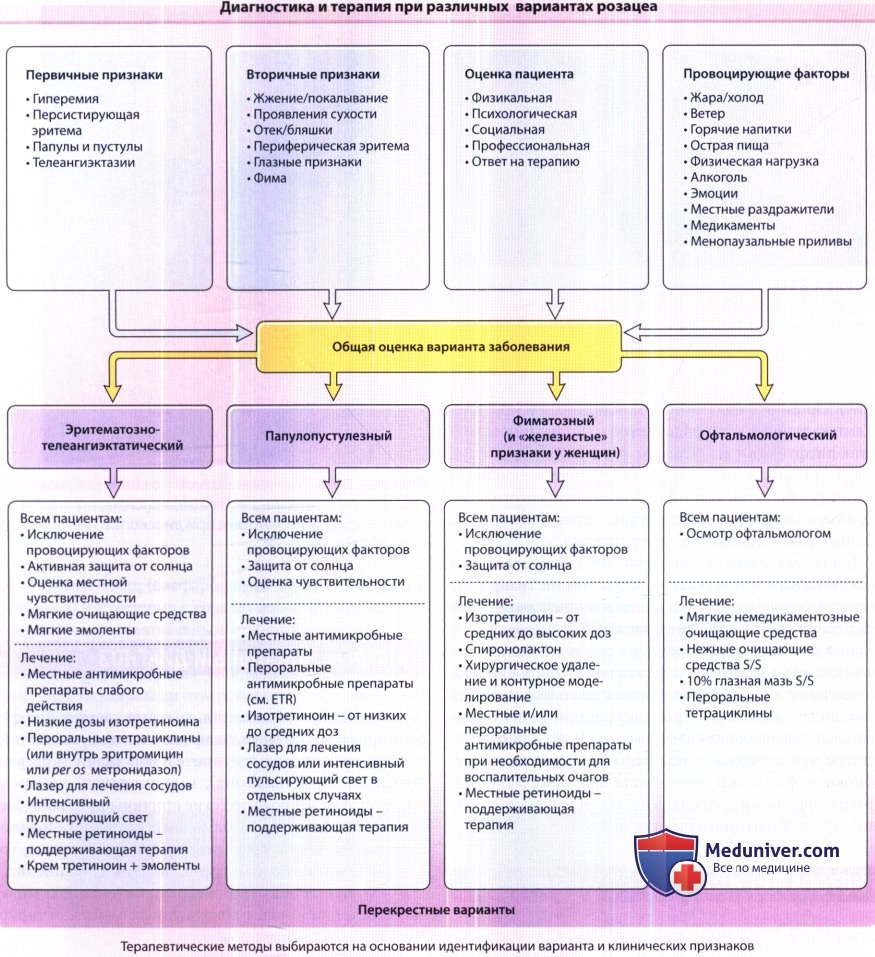
ETR = эритематозно-телеангиэктатический вариант розацеа; S/S = сульфацетамид натрия/сера.
- Рекомендуем далее ознакомиться со статьей "Периоральный дерматит - причины и механизмы развития"
Оглавление темы "Розацеа.":
