Прогноз и лечение морфеа (локализованной склеродермии)
а) Осложнения морфеа (локализованной склеродермии). У детей с морфеа отмечается значительная морбидность в связи с болезнью, в том числе воздействие на рост, функции и качество жизни (исследований меньше, чем у взрослых). В области пораженных конечностей и лица может отмечаться мышечная слабость. Поведенческие отклонения, сложности с обучением и эпилепсия (иногда предшествующая кожным очагам) описаны у детей с поражением (и без поражения) лица. Кроме того, деформации и физические симптомы (усталость, боль, зуд) в связи с морфее влияют на психосоциальное развитие и играют существенную роль для качества жизни пациентов с морфеа.
Пансклеротическая форма заболевания ассоциируется с повышенным риском плоскоклеточной карциномы вследствие хронических язв. Развивающийся склероз кожи может вызвать значительные контрактуры, рестриктивные дефекты легких и дисфагию. Очаговый склероз рук и ног может также приводить к синдрому компартмента, пузырям и язвам.
Морфеа может сочетаться с другими аутоиммунными заболеваниями (системной красной волчанкой, витилиго, первичным билиарным склерозом, аутоиммунным гепатитом, тиреоидитом Хашимото и myasthenia gravis). В частности, генерализованная форма морфеа ассоциируется с повышенной частотой аутоиммунной патологии.
б) Прогноз и течение морфеа. Хотя морфеа приводит к функциональным и косметическим дефектам, это заболевание редко угрожает жизни. Морфеа может разрешаться самопроизвольно, но часто протекает с периодами обострений и ремиссий, и такое хроническое течение приводит со временем к значительной патологической нагрузке.
в) Оценка пациента. Естественное течение морфеа изучено плохо. Как минимум, в нескольких случаях через несколько лет активности происходит спонтанная ремиссия. Однако даже после спонтанной ремиссии остается повреждение, вызванное активностью заболевания. Кроме того, новые данные указывают на то, что как минимум у группы пациентов наблюдается продолжительная, в течение многих лет, активность заболевания, что в итоге приводит к интенсивной патологической нагрузке и связанной с ней морбидностью. Несмотря на сообщения о многочисленных методов терапии, отсутствуют устоявшиеся рекомендации по поводу лечения заболевания. В данном разделе представлен основанный на принципах доказательной медицины алгоритм для рационального обследования и ведения пациентов с морфеа.
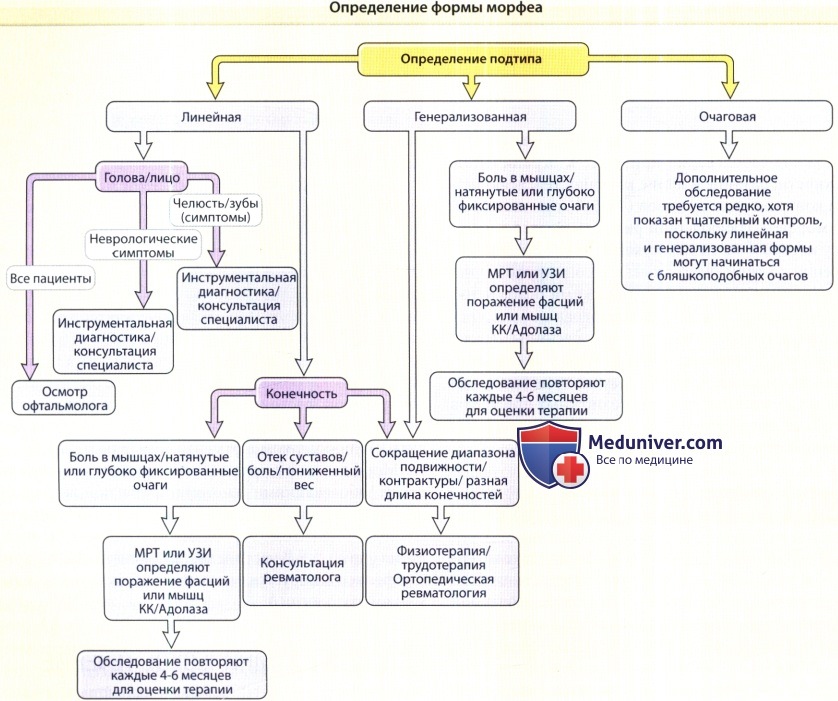
1. Оценка пациента с морфеа. При выборе соответствующего метода терапии, необходимо учитывать следующие моменты:
- Активность заболевания и повреждения. Согласно имеющимся исследованиям наиболее отзывчивой к любому виду терапии является ранняя стадия активного заболевания. Индикаторами активного заболевания являются развитие новых или распространение уже существующих очагов (важны фотографии), эритема и/или уплотнение распространяющегося края очага; жалобы пациентов на такие симптомы, как щекотка и зуд. К вызванным заболеванием повреждениям (обратимым и необратимым) относятся изменения пигментации, уплотнение центра очага (спорно), атрофия (дермы, подкожной ткани, мышц), контрактуры, разная длина конечностей и рубцовая алопеция. Лечить такие повреждения намного труднее, поэтому терапия должна быть направлена на их профилактику.
Более того, пациенты с активным заболеванием и риском значительных повреждений (очаги на лице, прогрессирующий гемипарез лица; очаги, пересекающие линии суставов; поражения большой поверхности тела, быстрое прогрессирование заболевания) вероятно нуждаются в агрессивной терапии (фототерапии и/ или системной иммуносупрессивной терапии).
- Глубина поражения. Морфеа, поражающая поверхностные и средние слои дермы, подлежит местной терапии или фототерапии, однако при поражении глубоких слоев дермы и нижележащих тканей требует системной терапии. Глубокое поражение может наблюдаться при всех формах морфеа, но особенно выражено у пациентов с линейной и генерализованной формами болезни.
- Прогрессирование болезни. У многих пациентов с генерализованной и линейной формами заболевания вначале диагностировалась очаговая морфеа, которая развилась в более распространенное заболевание. Поэтому пациенты, у которых вначале имеются 1-3 бляшки (для которых достаточно местной терапии) нуждаются в дальнейшем тщательном контроле. Если заболевание у таких пациентов прогрессирует, терапию следует направить на профилактику возможного дальнейшего ухудшения (например, применить фототерапию или системную терапию).
- Системные поражения. Системные поражения обычно являются показанием к системной иммуносупрессивной терапии.
- Форма заболевания. Пациенты с линейной и генерализованной формами (особенно с быстрым начальным появлением сливающихся бляшек) подвержены риску тяжелого, распространенного заболевания и требуют агрессивного лечения в виде фототерапии или системной иммуносупрессивной терапии в зависимости от глубины поражения.
г) Лечение морфеа (локализованной склеродермии):
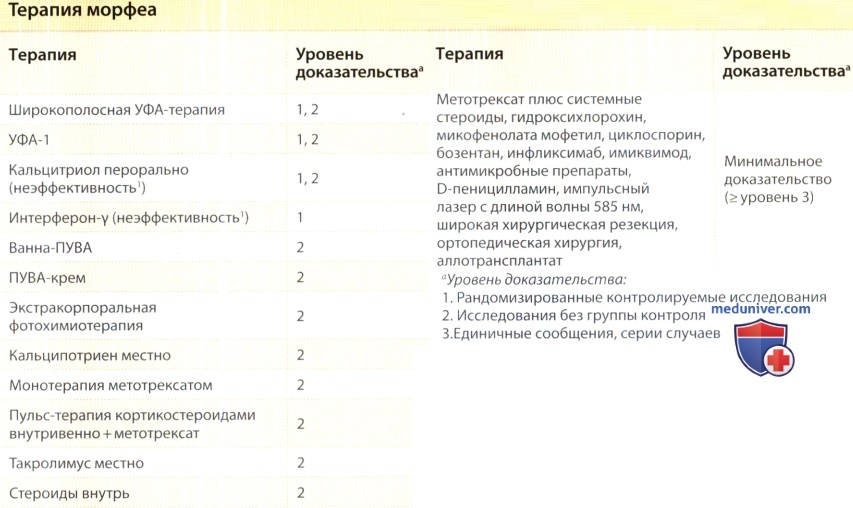
1. Фототерапия. Фототерапия имеет максимальные уровни доказательства эффективности (уровень 1), рандомизированные контролируемые исследования: широкополосная УФА-терапия, узкополосная УФБ и УФА-1; уровень 2: ПУВА-терапия системная и местная). Узкополосная УФБ рекомендуется для очагов, поражающих поверхностные слои дермы (сравнительно тонких при пальпации или со склерозом и воспалением в сосочковом и поверхностном сетчатом слоях дермы). УФА-терапия больше подходит для очагов в глубоких слоях дермы, поскольку имеет большую глубину пенетрации. Доказано, что УФА-1, в частности, нормализует коллаген дермы и влияет на воспаление при морфеа, поэтому подходит как для воспалительной, так и для склеротической формы заболевания. Если УФА-1 фототерапия недоступна, по данным литературы рекомендуется также применение широкополосной УФА. Улучшения заболевания (прекращение прогрессирования и ослабление эритемы) можно ожидать после 10-20 сеансов и большинство исследований прекращались после 20-30 сеансов.
Данные показывают, что состояние пациентов продолжает улучшаться после прекращения терапии, некоторые эксперты рекомендуют проводить большее количество сеансов (30-50) для дальнейшего терапевтического эффекта. Исследования без групп контроля показали более высокую эффективность средних и высоких доз УФА-1 по сравнению с низкими дозами, но исследования с группами контроля были менее убедительными. Оптимальную дозу и режим для УФА-1 фототерапии еще предстоит определить. Фототерапия вероятно неэффективна при глубоком поражении (подкожных тканей, фасций, мышц) и поэтому не рекомендуется в качестве терапии первого выбора.
2. Производные витамина Д. Проводилось только одно исследование с уровнем доказательности 1 по изучению эффективности производных витамина Д при морфеа, и оно не выявило различий между системным кальцитриолом и плацебо. Фактически, улучшение было одинаковым в группе плацебо и группе с кальцитриолом. Авторы, однако, указывают, что исследованию не хватило статистической мощности, поэтому трудно было сделать окончательные выводы по поводу эффективности перорального кальцитриола. Эффективность местных производных витамина Д изучалась в исследованиях без групп контроля и описывалось в отдельных сообщениях (уровень доказательности 2); улучшение наблюдалось у всех или у большинства пациентов, однако только через несколько месяцев терапии (период, за который очаги могли улучшиться независимо от терапии). Важно отметить, что в этих исследованиях кальципотриен применялся под окклюзией.
3. Иммуномодуляторы:
- Метотрексат как монотерапия или в комбинации с кортикостероидами. Применение метотрексата (как монотерапия) и метотрексата в комбинации с системными кортикостероидами эффективно, исходя из уровня доказательности 2. Оптимальная доза и способ применения, показания к добавлению кортикостероидов и длительность терапии не определены. В большинстве исследований с комбинированной терапией кортикостероиды применялись вначале либо перорально, либо методом внутривенной пульс-терапии (внутривенно метилпреднизолон 30 мг/кг/день в течение 3 дней в месяц или преднизон 1 мг/кг/день) в течение первых трех месяцев. Метотрексат применяется в качестве стероидсберегающего препарата, прием начинают одновременно (0,6 мг/кг/неделю у детей или 15-25 мг/неделю у взрослых) и продолжают длительный период (1-2 года). Большинство участников исследований реагировали на терапию в среднем через 2-5 месяцев.
Лучший ответ на терапию наблюдался у пациентов с ранней стадией заболевания. Важно отметить, что после прекращения терапии часто наблюдались рецидивы. Следовательно, такая терапия, вероятно, только подавляет активность заболевания.
- Другие иммуномодуляторы. Уровень доказательности 2 указывает на то, применение местно 0,1% мази такролимус может быть эффективным при активной, воспалительной, поверхностной форме морфеа бля-шечного типа. В недавней серии случаев с применением системного микофенолата мофетила, указывается на его потенциальную эффективность у пациентов, не отвечающих на метотрексат или чувствительных к побочным эффектам кортикостероидов. В сообщениях указывается на некоторую эффективность системного циклоспорина, бозентана, инфликсимаба и местного имиквимода, но отсутствуют более убедительные данные.
4. Противомикробные препараты. Несмотря на широкое применение антимикробных препаратов при морфеа (антибиотиков и гидроксихлорохина), отсутствуют публикации о клинических испытаниях этих препаратов. Данные в литературе, рекомендующие применение антималярийных препаратов, ограничены серией случаев, в которой у двух пациентов наступило улучшение после гидроксихлорохина (при одновременном приеме системных стероидов и метотрексата). В ретроспективном исследовании у 7/11 пациентов сохранялось активное заболевание в течение 3-153 месяцев после начала приема гидроксихлорохина. В настоящее время применение этих препаратов при тяжелой форме морфеа не показано в ожидании более убедительных доказательств их эффективности.
5. Отсутствие доказательств. Для топических стероидов, которые чаще всего применяются при терапии морфеа, доказательства эффективности в литературе отсутствуют. Отсутствуют также исследования по применению стероидов внутрь очагов. По опыту авторов, внутриочаговые стероиды очень эффективны при терапии ограниченных бляшек или в качестве вспомогательного средства на торпидных участках у пациентов, получающих фототерапию или системную терапию. Согласно современным данным, применение пеницилламина или интерферона-у не рекомендуется.
6. Вспомогательная терапия. Значительное число пациентов страдают от необратимых последствий заболевания. При обращении к врачу заболевание у таких пациентов ужу длительное время может быть неактивным, однако возможны повреждения вследствие предыдущего активного процесса или же смешанное состояние активного заболевания и вызванных им повреждений. Следовательно, каждого пациента с морфеа необходимо обследовать на наличие ограничений подвижности, разницы в длине конечностей или других функциональных нарушений. В случае их обнаружения рекомендуется консультация ревматолога, специалиста по трудотерапии и реабилитации, физиотерапевта, пластического хирурга, ортопеда и специалиста по челюстно-лицевой хирургии для оптимизации косметических последствий, улучшения функциональной деятельности и минимизации последующих повреждений.
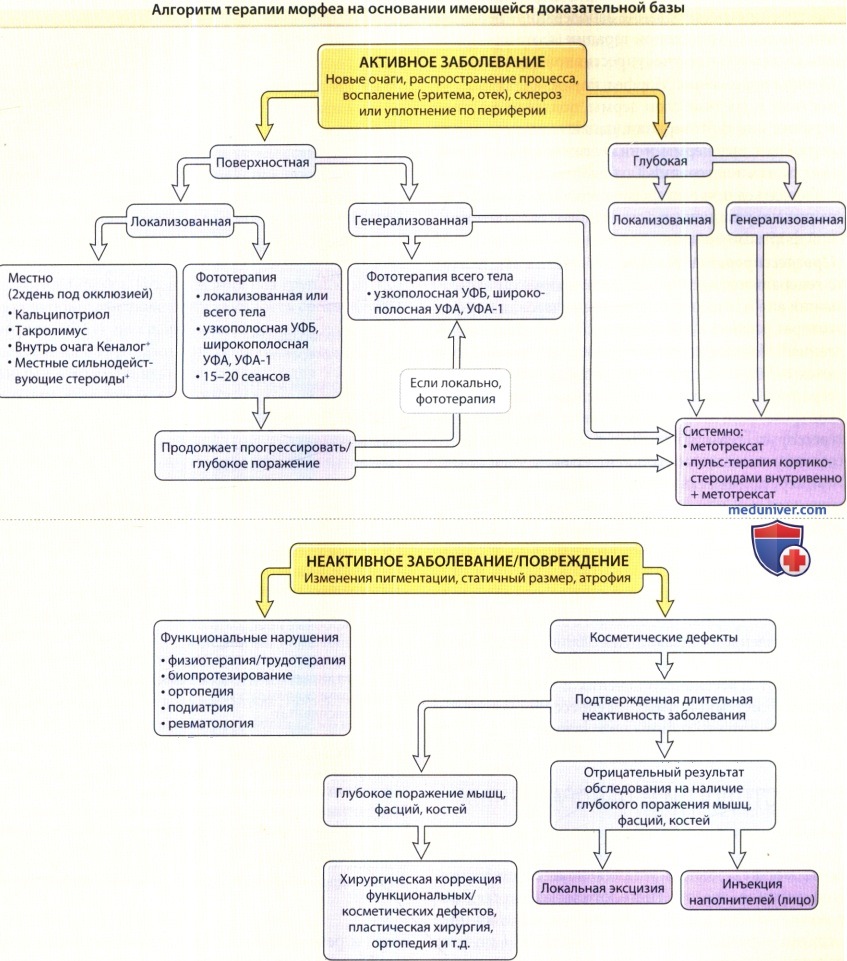
Поверхностные поражения определяются гистологически как поражения сосочкового слоя дермы. Глубоким поражением считается склероз или воспаление глубоких слоев дермы, подкожной ткани, фасций или мышц.
Для определения глубины поражения, выбора соответствующего метода лечения, а также оценки эффективности терапии, рекомендуется применять методы гистологического исследования и/или МРТ.
Имеется очень мало данных по терапии повреждений при морфеа. Неизвестен также риск активации заболевания, который, вероятно, возможен после инвазивных процедур.
Поэтому хирургическое вмешательство и подобные процедуры рекомендуется проводить только после длительного периода неактивного заболевания. Данные об эффективности в литературе отсутствуют.
- Рекомендуем далее ознакомиться со статьей "Причины и механизмы развития склеротического лишая"
Оглавление темы "Морфеа (локализованная склеродермия).":
