Виды приобретенных гипомеланозов - белых пятен кожи
а) Белые пятна кожи при разноцветном лишае. Для разноцветного лишая характерны слегка шелушащиеся пятна, которые могут быть гипопигментированными, розовыми или лососевого цвета, либо гиперпигментированными; описаны также варианты с красными и черными пятнами. Распространенность разноцветного лишая очень высокая в странах с жарким и влажным климатом.
Этот поверхностный микоз вызывается видами Malassezia, чаще всего в чешуйках очагов обнаруживают М. globosa, М. sympodialis и М. furfur. Культуры М. furfur вырабатывают широкий спектр фторохромов и пигментов, которые приводят к депигментации; при разноцветном лишае наблюдается высокая резистентность к индуцируемому ультрафиолетом загару и отсутствие воспаления.
Примерно у одного из трех пациентов наблюдается желто-зеленое свечение при осмотре с лампой Вуда. Разноцветный лишай следует дифференцировать с нешелушащимися депигментированными очагами витилиго, которые часто встречаются на кистях и стопах, в то время как разноцветный лишай локализуется в основном на туловище. Слегка шелушащиеся пятна белого лишая обычно встречаются на лице и конечностях и не флюоресцируют. При разноцветном лишае эффективны многие местные и системные противогрибковые средства, однако часто возникают рецидивы.
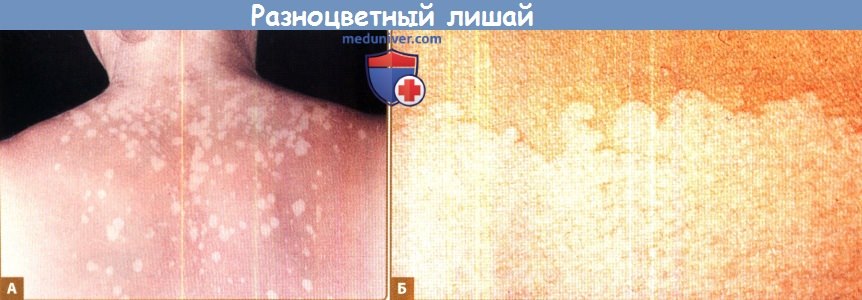
А. Типичные пятна округлые, очень четко очерчены, желтоватого и желтовато-коричневого цвета с мелкими чешуйками.
В характерных случаях поражаются верхние участки спины и груди.
Нетипичным является поражение нижней части рук и ног, а также лица.
Б. При слиянии пятен образуются неравномерно выступающие границы, что является характерным признаком для пятен разноцветного лишая.
б) Пигментированные демаркационные линии. Пигментированные демаркационные линии впервые были описаны у японцев как линии на верхних и нижних конечностях, которые совпадали с границей перехода от более интенсивно пигментированной кожи на дорсальных наружных поверхностях к более светлой пигментации кожи на вентральных поверхностях.
Позднее концепция пигментных демаркационных линий была расширена и в настоящее время включает пять специфических подтипов, обозначенных латинскими буквами от А до Д. Буквой А обозначают линию, идущую по верхней переднелатеральной поверхности рук через грудную клетку, буквой Б—линию на заднемедиальной поверхности нижних конечностей, буквой В — вертикальную гипопигментированную линию в стернальной и парастернальной области, буквой Г—пигментацию на заднемедиальной поверхности по звоночника, и буквой Д — билатеральную демаркационную линию на груди, идущую от средней трети ключицы до околососковой кожи. При осмотре темнокожих и светлокожих пациентов было установлено, что эти линии появляются в раннем детстве.
Они отмечались у большинства взрослых темнокожих женщин, причем преобладали типы А и Б. Семьдесят пять процентов темнокожих взрослых мужчин имели как минимум один тип пигментных демаркационных линий, причем чаще всего встречался тип В. 15% белых взрослых женщин имели как минимум одну линию, а 14% темнокожих женщин отмечали появление линии типа Б в период беременности. Пигментированные линии в США часто называют линиями Фатчера (Futcher).
Патогенез пигментированных демаркационных линий точно не определен. Некоторые авторы считают, что эти линии совпадают с линиями Блашко и возникают вследствие одной из форм пигментной мозаичности. Другие полагают, что различие между клетками на темной задней стороне и светлыми клетками на передней стороне вызвано не истинным генетическим различием, а нормальной функцией генов, таких как локус агути.
Согласно некоторым сообщениям, пигментированные демаркационные линии с линиями Блашко не совпадают, но похожи по типу на линии Фойгта (Voigt), которые разделяют дерматомы, идущие от несмежных дорсальных корешков. Разница в меланогенезе возможно объясняется строгим территориальным контролем в процессе развития со стороны различных гомеобоксных генов.
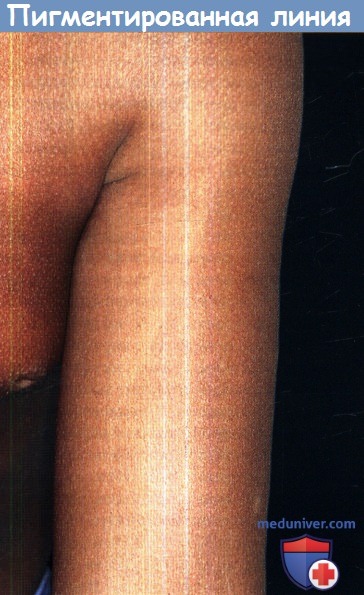
Эти линии нередко едва заметны, но часто встречаются у лиц с темным фототипом кожи.
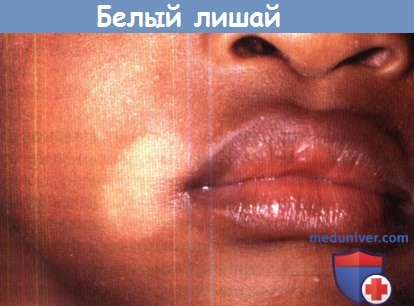
в) Белый лишай. Белый лишай представляет собой распространенное доброкачественное заболевание, которое встречается преимущественно на коже головы и шеи у детей раннего школьного возраста. Хотя белый лишай более заметен у лиц с темным цветом кожи, предпочтений по полу или по фототипу кожи не отмечается. Об этиологии и патогенезе этого заболевания известно крайне мало. Нередко белый лишай считается легкой формой атопического дерматита. Длительное пребывание на солнце без соответствующих мер защиты от УФ-излучения, а также гигиенические привычки (частое купание и горячие ванны) тесно связаны с развитием белого лишая. Низкие сывороточные уровни меди, кофактора тирозиназы, также могут играть определенную роль в патогенезе этого заболевания.
Белый лишай может проявляться розовой пятнистой бляшкой с приподнятым краем, которая через несколько месяцев трансформируется в более бледное пятно, как бы припудренное мелкими чешуйками. Очаги прогрессируют в гипопигментированные пятна без шелушения, которые персистируют в течение нескольких месяцев и лет. Все три стадии белого лишая могут наблюдаться одновременно.
Гистологически отмечается выраженное уменьшение пигмента в эпидермисе очаговой кожи, но значительной разницы в количестве меланоцитов между очаговой и нормальной кожей не обнаруживается. На ультраструктурном уровне наблюдаются дегенеративные изменения в меланоцитах и уменьшение количества меланосом в кератиноцитах. Распространенный белый лишай чаще наблюдается у взрослых и имеет все типичные признаки, но носит более генерализованный характер и часто переходит на нижнюю половину туловища в симметричной локализации. От классической формы заболевания генерализованный белый лишай отличается отсутствием предшествующей фазы воспаления, а также спонгиоза.
Эта особая форма белого лишая (БД) может сочетаться с прогрессирующим пятнистым гипомеланозом (ППГ), заболеванием, которое описано в основном у молодых взрослых женщин и характеризуется появлением на спине, особенно после летних месяцев, рецидивирующих гипопигментированных пятен без шелушения.
Пигментирующий белый лишай (БД) — это вариант сочетания классического БД с поверхностной дерматофитной инфекцией, почти всегда поражающий лицо. Клинически характерна синеватая гиперпигментация, вследствие отложений меланина в дерме, в окружении гипопигментированных шелушащихся участков кожи. У одной трети таких пациентов одновременно присутствует классический белый лишай.
Дифференциальный диагноз включает любую локализованную форму гипопигментации, в частности, воспалительные кожные заболевания с поствоспалительной гипопигментацией, такие как псориаз, грибковые инфекции, депигментированный невус, анемический невус, туберозный склероз, грибовидный микоз или витилиго. Белый лишай разрешается самостоятельно, а лечение не всегда бывает успешным. Помогают местные стероиды и смягчающие средства (эмоленты). С успехом применялся местный третиноин, но он может вызывать раздражение. Распространенный БД и пигментирующий БД также соответственно отвечали на УФ-фототерапию и системные противогрибковые препараты. Рекомендуются поддерживающие мероприятия, такие как ограничение пребывания на солнце, применение солнцезащитных средств и уменьшение частоты и температуры ванн.
Патогенез утраты пигмента неизвестен.
г) Белые пятна кожи при саркоидозе. Гипопигментация может быть редким проявлением саркоидоза. Гипопигментированные пятнистые очаги разбросаны по туловищу и конечностям, однако могут присутствовать также папулезные или узловатые высыпания. Наличие нетворожистых дермальных гранулем обычно наиболее заметно в биоптатах уплотненных очагов и подтверждает диагноз. Было показано уменьшение содержания меланина в эпидермисе при сохранении меланоцитов.
Патогенез потери пигмента неизвестен.
д) Белые пятна кожи при склеродермии. Гипопигментация описана как пигментное изменение при морфеа (ограниченной склеродермии) и склеродермии (прогрессирующем системном склерозе). Локализованная гипопигментация и/или гиперпигментация наблюдается в зонах ограниченного склероза. Очаговая депигментация с перифолликулярной гиперпигментацией (пигментация по типу «соль с перцем») в верхней части туловища, которая имитирует витилиго, отмечается у 30% пациентов со склеродермией. Сообщалось также об одновременном сочетании склеродермии и витилиго.
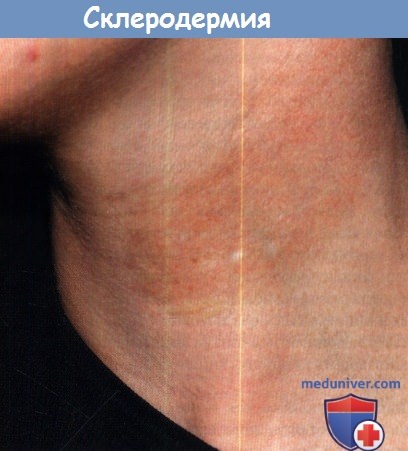
Обратите внимание на гиперпигментацию в зоне локализованного склероза.
е) Белые пятна кожи при красной волчанке. Изменения пигментации часто наблюдаются при дискоидной красной волчанке. Гиперпигментированные пятнистые бляшки возникают вследствие дерматита в зоне дермо-эпидермального соединения в результате разрушения базального слоя эпидермиса, в котором содержатся меланоциты. «Выжженные» очаги атрофические, депигментированы и иногда окружены гиперпигментацией. О депигментации кожи сообщается также при системной красной волчанке, обычно в области воспалительных кожных очагов. При исследовании биоптатов депигментированной кожи определяется дегенерация базального слоя эпидермиса с явлениями атрофии, различное количество меланоцитов и недержание пигмента в поверхностной дерме. Механизм гипопигментации при волчанке неизвестен, но может иметь поствоспалительную или рубцовую природу.
Сообщалось также о сочетании витилиго с красной волчанкой. Причиной этих двух аутоиммунных заболеваний является, вероятно, общая генетическая предрасположенность.
ж) Белые пятна кожи при грибовидном микозе. Грибовидный микоз (ГМ) представляет собой самый распространенный тип кожной Т-клеточной лимфомы и клинически характеризуется тремя фазами кожного процесса: (1) фазой пятна, (2) фазой бляшки и (3) фазой опухоли. При грибовидном микозе описано несколько видов пигментных изменений.
В случае сосудистой атрофической пойкилодермии наблюдается мелкопятнистая пигментация, атрофия и телеангиэктазия пораженной кожи. После регресса кожных очагов в результате лечения может остаться смешанная гипер- и гипопигментация кожи.
Гипопигментированный ГМ является нетипичным вариантом данной лимфомы. Он развивается в основном до четвертой декады жизни у темнокожих индивидуумов. Неправильной формы гипопигментированные бляшки с четкими или размытыми границами располагаются преимущественно на туловище и конечностях. Возможны эритема, шелушение и инфильтрация. В центре очагов иногда наблюдается участок нормальной пигментации. Такие очаги могут также сочетаться с более характерными очагами трех кожных фаз заболевания. Гипопигментация развивается без предшествующих изменений кожи, причем иногда наблюдается полная депигментация.
Гистопатологическое исследование гипопигменти-рованных очагов грибовидного микоза выявляет минимальное поражение дермы, отсутствие атрофии эпидермиса и выраженную или умеренную степень экзоцитоза. Иногда наблюдается недержание пигмента или отсутствие меланина в эпидермисе. Инфильтрирующие лимфоциты часто имеют клеточный фенотип Т-супрессоров CD8+, однако сообщалось также о фенотипе CD4.
При электронной микроскопии определяются дегенеративные изменения в меланоцитах. Меланоциты могут быть не полностью меланизированными, иногда их количество уменьшено. Число меланосом в кератиноцитах в пределах нормы или снижено, в сосочковом слое дермы наблюдаются содержащие меланин макрофаги. Анализ реаранжировки гена Т-клеточного рецептора помогает подтвердить диагноз, но может дать отрицательный результат, как и при других формах ГМ в ранней стадии.
Патогенез гипопигментированного ГМ не выяснен. Как минимум в случае клеточного фенотипа CD8+, гипопигментация может быть следствием меланоцито-токсического воздействия не являющихся неопластическими лимфоцитов CD8+, как это происходит при витилиго.
Гипопигментированный ГМ хорошо реагирует на лечение псораленом и УФА-светом (ПУВА), а также на узкополосную УФВ-терапию. Протекает относительно доброкачественно, хотя рецидивы бывают часто. Гипопигментированный ГМ следует дифференцировать с другими причинами диффузной гипопигментации, в частности, витилиго, разноцветным лишаем, белым лишаем и поствоспалительной гипопигментацией.
з) Белые пятна кожи при инфекции:
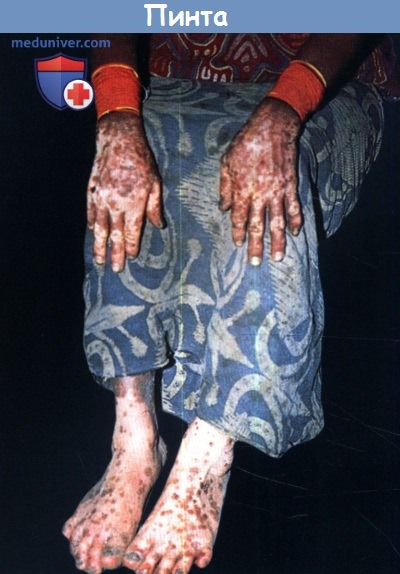
1. Трепонематозы. Невенерические трепонематозы являются в настоящее время эндемическими заболеваниями в некоторых регионах Центральной и Южной Америки, Африки, Азии и островов Тихого океана и могут приводить к значительным деформациям. Депигментация наблюдается на некоторых этапах фрамбезии, беджеля и пинты. Когда первичный очаг фрамбезии исчезает, остается типичная депигментация и ямчатый рубец. В третичной стадии беджеля в коже и других органах развиваются гуммозные узлы. Большинство очагов регрессирует, оставляя депиг-ментированные рубцы без контрактур. Пинта—единственный трепонематоз, который поражает только кожу и вызывает нарушения пигментации на первой, второй и третьей стадии заболевания. Начальный очаг пинты может разрешиться к окончанию первичной стадии, после чего остается гипопигментированное или серо-синее гиперпигментированное пятно.
Для вторичной стадии характерно появление так называемых пинтид, вначале красных, а затем приобретающих коричневый, серо-синий, серый или черный цвет пятен. Эта стадия может длиться несколько лет и приводит к развитию смешанных депигментированных и гиперпигментиро-ванных очагов. В третичной стадии развиваются генерализованные нарушения пигментации. В местах костных выступов часто наблюдается симметричное распределение витилигоподобных очагов и коричневых, серых или сине-черных пятен.
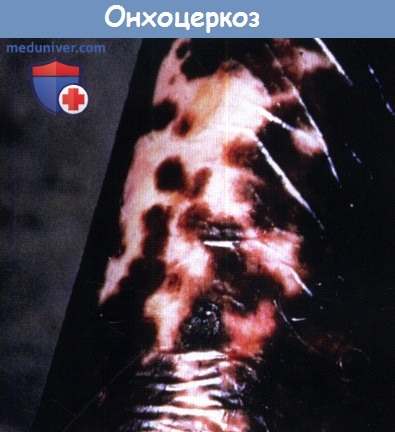
2. Онхоцеркоз. Депигментация кожи («кожа леопарда») при онхоцеркозе редко сочетается с зудом и представляет собой одно из самых распространенных проявлений онхоцеркоза. Гипопигментиро-ванные пятна с перифолликулярными участками нормальной пигментации кожи развиваются в характерной симметричной локализации на передней поверхности голени у пожилых людей, проживающих в эндемических районах.
3. Посткалаазарный дермальный лейшманиоз. Посткалаазарный дермальный лейшманиоз развивается вследствие недостаточного лечения кала-азара или висцерального лейшманиоза, заболевания, которое вызывается микроорганизмом Leishmania donovani. Кожные проявления посткалаазарного дермального лейшманиоза представляют собой узлы и бляшки, эритему лица и гипопигментированные пятна. Узлы и бляшки обычно развиваются вокруг рта и распространяются на лицо, руки и грудь, а пятна могут распространяться по всему телу. Легкая степень заболевания может разрешаться спонтанно, тяжелые формы требуют системного лечения.
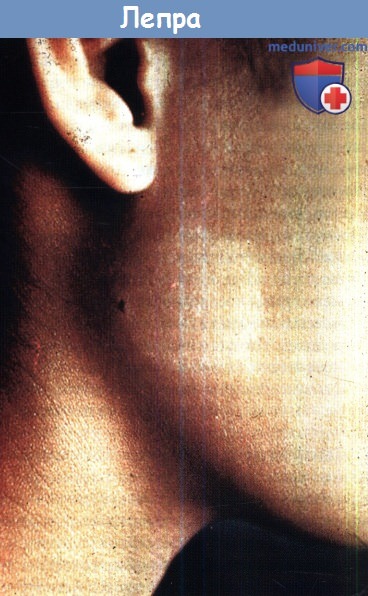
4. Лепра. Наличие очага гипопигментации с пониженной чувствительностью является характерным признаком лепры и одним из диагностических критериев этого заболевания. Для неопределенной формы лепры, часто первого проявления заболевания, характерно наличие нескольких таких очагов. Туберкулоидная лепра обычно проявляется ограниченным количеством четко очерченных, вдавленных, лишенных волосяного покрова очагов, которые у темнокожих пациентов выглядят гипопигментированными, а у пациентов с белой кожей—эритематозными.
и) Белые пятна кожи вызванные лекарствами или химическими веществами. Потенциал химических веществ относительно гипопигментации кожи был открыт в первой половине двадцатого века. Лейкодермию заметили у рабочих, которые контактировали с монобензиловым эфиром гидрохинона (МБЭГ), антиоксидантом, часто применяющимся при производстве резины. С тех пор способность депигментировать кожу обнаружена у многих химических веществ, кроме этого, разработаны новые терапевтические депигментирующие препараты.
Воздействие применяющихся на рабочем месте химикатов, которые оказывают разрушающее действие на меланоциты, может привести к химической лейкодермии. Такие вещества, как паратретичный бутилфенол, паратретичный бутилкатехол, МБЭГ и гидрохинон, могут вызвать необратимую депигментацию. Химическую депигментацию трудно отличить от идиопатического витилиго. Вызванная химикатами депигментация обычно начинается на кистях и предплечьях, местах предполагаемого контакта с химикатом, однако возможна депигментация и на отдаленных участках. Химическая лейкодермия распространяется путем слияния небольших пятен, в то время как внезапное появление крупных пятен с сохранением участков перифолликулярной пигментации свидетельствует в пользу витилиго. Химическая лейкодермия наиболее вероятна, когда депигментация развивается у нескольких рабочих.
Однако лейкодермия не всегда развивается у всех контактировавших с одним и тем же химическим веществом. Предполагается, что индивидуальные реакции на химическое воздействие весьма вариабельны.
Химические вещества применяются также в терапевтических или косметических целях для осветления цвета кожи. Существует три механизма воздействия отбеливающих веществ. Одни вещества действуют еще до синтеза меланина, ингибируя транскрипцию тирозиназы и гликозилирование. Другие влияют на синтез меланина, подавляя такие ферменты, как тирозиназа или пероксидаза, или же действуют как редуцирующие вещества или скавенжджеры реактивных форм кислорода. И, наконец, вещества третьей группы действуют после синтеза меланина и вызывают разложение тирозиназы, подавление транспорта меланосом или ускорение клеточных циклов, что приводит к депигментации.
МБЭГ применялся также как осветляющее вещество, пока не стала очевидной его способность вызывать тотальную перманентную, нередко похожую на конфетти депигментацию. МБЭГ следует применять только в том случае, когда пациентам с обширным витилиго требуется тотальная депигментация. Для этой цели назначается препарат с 20% концентрацией МБЭГ. Одним из наиболее популярных депигментирующих веществ является гидрохинон. Он часто применяется для лечения мелазмы в 2-5% концентрациях. Концентрации, превышающие 5%, потенциально способны вызвать необратимую депигментацию. Побочными эффектами являются раздражение, поствоспалительная пигментация и экзогенный охроноз.
к) Белые пятна кожи от физических воздействий. Жара, мороз, рентгеновские лучи, ионизирующая радиация и ультрафиолетовое излучение могут вызвать гипопигментацию или перманентную депигментацию, оказывая повреждающее воздействие на меланоциты, которое приводит к их разрушению или нарушению их функции.
л) Белые пятна кожи при склерозирующем лишае. Склерозирующий лишай на ранней стадии обычно проявляется в форме зудящего эритематозного пятна, которое развивается в депигментированную атрофическую бляшку с фарфорово-белой поверхностью.
К механизмам, играющим определенную роль в этой идиопатической лейкодермии, относятся пониженное производство меланинов, заблокированный транспорт меланосом в кератиноциты и утрата меланоцитов.
м) Лейкодермия при меланоме. Регресс в первичном очаге меланомы типично приводит к образованию депигментированного участка по типу рубца в границах очага.
Гипопигментация или депигментация в связи с меланомой, известная также под термином приобретенная центробежная лейкодермия или leukoderma acquisition centrifugum, встречается вокруг первичного очага меланомы или метастазов меланомы на отдаленных участках. Последний случай часто называют витилиго, хотя сходство весьма ограниченное. В то время как депигментация при витилиго обычно симметричная и распространяется к центру туловища, гипопигментация при меланоме диссеминированная, очаговая и асимметричная. Очаги могут быть пестрыми (гипомеланотическими) или молочно-белыми (амеланотическими). В большинстве случаев лейкодермия начинается одновременно с появлением метастазов. Гистологическое исследование показывает уменьшение или полное отсутствие меланоцитов. Наблюдаются макромеланоциты с короткими толстыми дендритами.
При меланоме в сочетании с лейкодермией показатели выживаемости могут быть лучшими, чем при очаге в сравнимой степени развития, цо без потери эпидермального пигмента. Многочисленные данные указывают на то, что ассоциированная с меланомой лейкодермия развивается в результате иммунной реакции с участием клеточных и гуморальных механизмов. При лейкодермии применяется как пассивная, так и активная иммунотерапевтическая стратегия.
и сочетается с очагами гиперпигментации от синего до свинцово-серого цвета.

А. Химическая лейкодермия, вызванная феноловым дезинфицирующим средством (O-Syl), имитирует витилиго.
Для депигментации необходимо многократное воздействие вещества, причем клинических признаков предшествующего воспаления не отмечается.
Б. Обратимый гипомеланоз на лице у женщины из Южной Африки после местного применения гидрохинона в течение нескольких недель.
Обратите внимание на контраст цвета лица и кисти, которая не подвергалась воздействию гидрохинона.
В. Рабочий-афроамериканецсдепигментацией кожи вследствие воздействия монобензилового эфира гидрохинона.
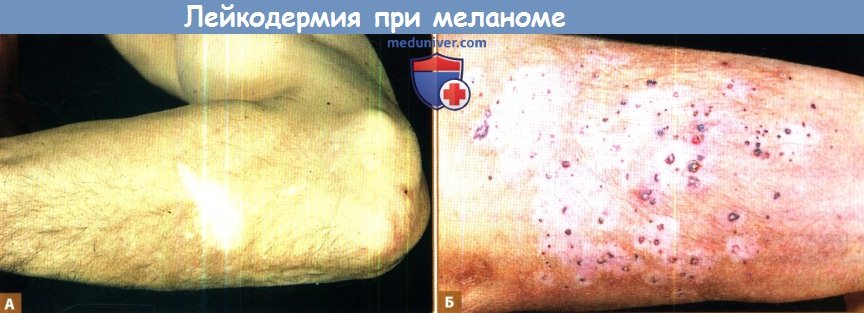
А. Этот гипомеланоз может напоминать витилиго и характеризуется отсутствием меланоцитов. При этом состоянии прогноз может быть благоприятным.
Б. Эти пятна у другого пациента появились после метастазирования в кожу. Они располагаются вокруг отдельных метастазов.
- Рекомендуем далее ознакомиться со статьей "Виды приобретенных диффузных гипопигментаций - белых пятен на коже"
Оглавление темы "Гипомеланозы и гипермеланозы.":- Виды врожденных гипомеланозов - белых пятен кожи
- Виды приобретенных гипомеланозов - белых пятен кожи
- Виды приобретенных диффузных гипопигментаций - белых пятен на коже
- Виды приобретенных диффузных сосудистых белых пятен на коже (гипопигментации)
- Врожденный диффузный линейный гипермеланоз
- Врожденный дискератоз (ВДК, синдром Циннсера-Энгмана-Коула)

