Акне вульгарное - причины, механизмы развития
- Распространенное заболевание сально-волосяного аппарата.
- Различают четыре фактора патогенеза:
(1) фолликулярная эпидермальная гиперпролиферация,
(2) избыточная продукция кожного сала,
(3) воспаление,
(4) наличие и размножение Propionibacterium acnes.
- Комедоны, папулы, пустулы, узлы на лице, груди и спине.
- Лечение включает комбинации системных и местных препаратов, таких как антимикробные и гормональные средства, ретиноиды. Дополнительными методами лечения являются применение лазера и световая терапия.
- Существуют варианты акне и акнеформных высыпаний, многие из которых имеют поддающуюся идентификации и обратимую этиологию.
Акне вульгарное относится к самостоятельно разрешающимся заболеваниям сально-волосяного аппарата, которое наблюдается преимущественно в подростковом возрасте. Большинство случаев акне проявляются плеоморфным разнообразием очагов, которые состоят из комедонов, папул, пустул и узлов. Хотя заболевание способно разрешиться самостоятельно, его последствия в форме точечных или гипертрофических рубцов могут сохраняться на все жизнь.
а) Эпидемиология акне. Акне встречается так часто, что иногда называется физиологическим. В легкой степени акне иногда наблюдается при рождении, вероятно, вследствие фолликулярной стимуляции андрогенами надпочечников, и может продлиться в неонатальный период. Однако в подавляющем большинстве случаев значительной проблемой акне становится только в пубертатный период. Акне часто является ранним проявлением полового созревания. У девочек появление акне может предшествовать началу менструаций более чем на один год. У самых юных пациентов преобладающими очагами являются комедоны. Заболеваемость акне достигает пика в среднем и позднем подростковом возрасте, когда поражается более 85% подростков, а затем постепенно снижается.
Однако акне может персистировать все третье десятилетие жизни и даже позже, особенно у женщин. В одном исследовании заболеваемость акне лица у женщин в период от 26 до 44 лет составила 14%.
Тяжесть акне является семейным признаком. Заболеваемость акне умеренной и средней степени среди старшеклассников с семейным анамнезом акне составила 19,9% и 9,8% у школьников без семейного анамнеза акне. Исследования близнецов показали, что популяционная вариабельность при акне в 81% случаев обусловлена генетическими факторами (по сравнению с 19% факторов окружающей среды).
Узловато-кистозное акне чаще встречается у белых мужчин, чем у темнокожих. В одном исследовании было показано, что у пациентов с генотипом ХХУ акне протекает тяжелее.
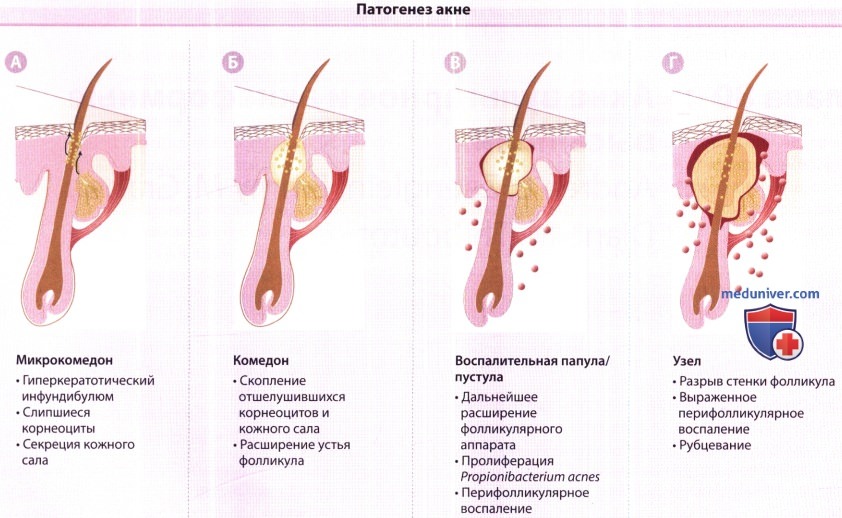
б) Этиология и патогенез акне. Понимание фундаментальных основ акне и механизмов действия многочисленных методов терапии этого заболевания обеспечит достижение лучших терапевтических результатов. Патогенез акне многофакторный, однако выделены четыре основных фактора. К ключевым моментам, представленным на рисунке ниже, относятся:
(1) фолликулярная эпидермальная гиперпролиферация,
(2) избыточная выработка кожного сала,
(3) воспаление и
(4) наличие и размножение Propionibacterium acnes.
Все эти процессы взаимосвязаны и подвержены гормональным и иммунным влияниям.
Фолликулярная эпидермальная гиперпролиферация приводит к образованию первичного очага акне — микрокомедона. Эпителий верхней части волосяного фолликула, инфундибулум, становится гиперкератотическим, при этом усиливается когезия кератиноцитов. Избыток клеток и их слипание способствуют образованию пробки в устье фолликула. Эта пробка приводит к скоплению в нижней части фолликула слипшегося кератина, кожного сала и бактерий. Слипшиеся массы вызывают расширение верхней части волосяного фолликула, образуя микрокомедон.
Хотя неизвестно, что стимулирует гиперпролиферацию и усиленную адгезию кератиноцитов, к некоторым предполагаемым факторам относятся: андрогенная стимуляция, пониженная концентрация линолевой кислоты, повышение активности интерлейкина (ИЛ)-1α и воздействие Р. acnes. Дигидротестостерон (ДГТ) является мощным андрогеном, который, вероятно, играет определенную роль при акне. На рисунке ниже представлен физиологический механизм конверсии сульфата дегидроэпиандростерона (ДЭАС) в андроген ДГТ. Ответственными за трансформацию ДГЭАС в ДГТ являются ферменты 17β-гидростероид-дегидрогеназа и 5α-редуктаза.
По сравнению с эпидермальными кератиноцитами фолликулярные кератиноциты демонстрируют активность 17β-гидроксистероид-дегидрогеназы и 5α-редуктазы, усиливая таким образом выработку ДГТ. ДГТ может стимулировать фолликулярную пролиферацию кератиноцитов. В пользу роли андрогенов в патогенезе акне свидетельствует тот факт, что у лиц с полной андрогенной нечувствительностью акне не развивается. Фолликулярная пролиферация кератиноцитов регулируется также линолевой кислотой. Линолевая кислота представляет собой эссенциальную жирную кислоту в коже, концентрация которой у больных акне понижена. Количество линолевой кислоты нормализуется после успешного лечения изотретиноином.
Субнормальные уровни линолевой кислоты могут индуцировать фолликулярную гиперпролиферацию кератиноцитов и синтез про-воспалительных цитокинов. Предполагается, что фактически синтезируется нормальное количество линолевой кислоты, но ее концентрация уменьшается вследствие растворения при избыточной продукции кожного сала. Кроме андрогенов и линолевой кислоты, IL-1 а также может способствовать пролиферации кератиноцитов. Фолликулярные кератиноциты человека демонстрируют гиперпролиферацию и образование микрокомедонов при добавлении ИЛ-1. Антагонисты рецептора ИЛ-1 ингибируют образование микрокомедонов, что дополнительно свидетельствует в пользу роли цитокина в патогенезе акне.
В процессе гиперкератинизации может участвовать каскад сигнализации рецептора фактора роста фибробластов (FGFR)-2. Уже давно установлена связь между акне и синдромом Апера, синдромом комплексных пороков развития костей вследствие функциональной мутации в гене, кодирующем FGFR-2. Мозаичные мутации в FGFR-2 лежат в основе очагов по типу комедонового невуса. Сигнальный путь FGFR-2 является андроген-зависимым, а предполагаемый механизм действия при акне включает повышенное производство IL-1α и 5-α редуктазы.
Вторым ключевым признаком в патогенезе акне является избыточное производство кожного сала сальными железами. У пациентов с акне синтезируется больше секрета сальных желез по сравнению с индивидуумами, не страдающими акне, хотя качество кожного сала у обеих групп одинаковое. Компоненты кожного сала — триглицериды и липопероксиды могут играть определенную роль в патогенезе акне. Триглицериды разлагаются на свободные жирные кислоты бактериями Р. acnes, которые являются нормальной флорой сально-волосяного аппарата. Эти свободные жирные кислоты способствуют дальнейшему скоплению бактерий и колонизации Р. acnes, вызывают воспаление и могут быть комедогенными. Липопероксиды также производят провоспалительные цитокины и активируют механизм рецепторов-активаторов пролиферации пероксисом (PPAR), что приводит к увеличению производства кожного сала.
Андрогенные гормоны также влияют на выработку кожного сала. Подобно воздействию на кератиноциты в инфундибулуме волосяного фолликула андрогенные гормоны связываются с себоцитами и влияют на их активность. У лиц с акне отмечаются более высокие средние уровни андрогенов в сыворотке (хотя все еще в пределах нормы), чем в группе контроля.
5а-редуктаза, фермент, ответственный за преобразование тестостерона в мощный ДГТ, обладает самой высокой активностью в участках кожи, склонных к акне: на лице, груди и спине.
О роли эстрогенов в выработке кожного сала известно мало. Доза эстрогенов, необходимая для выработки кожного сала, выше, чем доза, необходимая для подавления овуляции. К механизмам, посредством которых могут действовать эстрогены, относятся следующие: (1) прямое противодействие андрогенам в пределах сальной железы; (2) подавление продукции андрогенов в гонадной ткани через петлю негативной обратной связи при высвобождении гонадотропина гипофизом; (3) регулировка генов, которые подавляют рост сальных желез или синтез липидов.
Определенную роль может также играть кортикотропин-высвобождающий гормон. Он выделяется гипоталамусом, и его уровень возрастает в ответ на стресс. Рецепторы кортикотропин-высвобождающего гормона присутствуют на множестве клеток, в том числе на кератиноцитах и себоцитах, и активированы в себоцитах пациентов с акне.
Микрокомедон, плотно упакованный кератином, кожным салом и бактериями, продолжает расширяться. В итоге это расширение приводит к разрыву стенки фолликула. Выделение кератина, кожного сала и бактерий в дерму приводит к быстрому воспалительному ответу. Доминирующим клеточным типом в течение 24 часов разрыва комедона является лимфоцит. Лимфоциты фенотипа CD4+ находятся вокруг сально-волосяного аппарата, в то время как клетки фенотипа CD8+ сосредоточены вокруг сосудов. Через 1-2 дня после разрыва комедона доминирующими клетками становятся нейтрофилы, которые располагаются вокруг разрушенного микрокомедона.
Вначале считалось, что воспаление развивается после образования комедона, однако имеются новые данные о том, что воспаление дермы фактически может предшествовать образованию комедона. В биоптатах полученных из участков склонной к акне и свободной от комедонов кожи, определяется воспаление дермы. В биоптатах только что образовавшихся комедонов выраженность воспаления еще больше.
Можно предположить, что воспаление фактически предшествует образованию комедона, что еще раз подчеркивает взаимодействие между всеми патогенными факторами. Как упоминалось выше, Р. acnes также играет активную роль в процессе воспаления. Р. acnes— грамположительная анаэробная и микроаэробная бактерия сального фолликула. У подростков с акне концентрации Р. acnes выше, чем в контрольной группе. Однако прямая взаимосвязь между простым числом организмов Р. acnes в сальном фолликуле и степенью тяжести акне отсутствует. Дифференцировка себоцитов и провоспалительные реакции цитокинов/хемокинов различаются в зависимости от преобладающего в фолликуле штамма Р. acnes.
Клеточная стенка Р. acnes содержит углеводородный антиген, который стимулирует развитие антител. Пациенты с самым тяжелым акне имеют самые высокие титры антител. Антитела к Propionibacterium усиливают воспалительный ответ, активируя комплемент и инициируя таким образом каскад провоспалительных процессов. Р. acnes также способствует воспалению, вызывая реакцию гиперчувствительности замедленного типа и синтезируя липазы, протеазы, гиалуронидазы и хемотактические факторы. Нейтрофилы выделяют реактивные формы кислорода и лизосомальные ферменты, уровни которых могут коррелировать с тяжестью заболевания. Дополнительно Р. acnes стимулирует экспрессию цитокинов, связываясь с толл-подобными рецептором 2 на моноцитах и полиморфноядерных клетках, окружающих сальный фолликул.
После связывания толл-подобного рецептора 2 высвобождаются провоспалительные цитокины, такие как ИЛ-1, ИЛ-8, ИЛ-12 и фактор некроза опухоли-α. В ответ на Р. acnes локально секретируются также противомикробные пептиды, гистон Н4 и кателицидин. Histone Н4 оказывает прямое бактерицидное действие, а кателицидин взаимодействует с компонентами врожденной иммунной системы, такими как β-дефензины и псориазин. Еще одним указанием на роль системы врожденного иммунитета в патогенезе акне является дифференцировка моноцитов периферической крови в макрофаги CD209+ и дендритные клетки CD1b+ в ответ на Р. acnes.
Влияние диеты на акне — новая область интересов, особенно относительно индекса гликемии и употребления молочных продуктов. Считается, что оба эти параметра повышают уровень инсулиноподобного фактора роста (IGF)-1 с потенциально способствующими акне последствиями и повышением активности андрогенов.
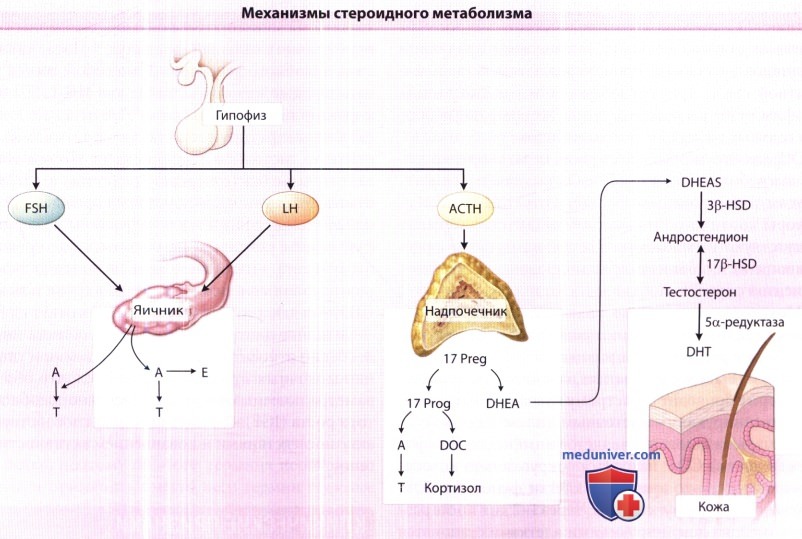
Слабый андроген дегидроэпиандростерон (DHEA) трансформируется в более мощный тестостерон посредством 3β-гидроксистероид-дегидрогеназы (HSD) и 17β-HSD.
Затем 5α-редуктаза конвертирует тестостерон в дегидротестостерон (DHT), преобладающий гормональный эффектор для сальной железы.
Сальная железа экспрессирует каждый из этих ферментов.
А = андростендион; АСТН = адренокортикотропин стимулирующий гормон; DHEAS = дегидроэпиандростерона сульфат;
Е = эстроген; FSH = фолликулостимулирующий гормон; LH = лютеинизирующий гормон; Т = тестостерон; DOC = дезоксикортизол.
- Рекомендуем далее ознакомиться со статьей "Симптомы и клиника вульгарного акне"
Оглавление темы "Вульгарное акне.":
