Побочные действия лекарств для лечения ВИЧ
а) Побочные кожные лекарственные реакции. Частота побочных кожных лекарственных высыпаний у лиц с нелеченым ВИЧ-заболеванием в 100 раз выше, чем в общей популяции и учащается с возрастанием иммунодефицита. Наиболее частыми проявлениями являются кореподобные высыпания, которые наблюдаются в 75-95% случаев.
Сообщается также, хотя менее часто, о крапивнице, большой и малой многоформной эритеме, лихеноидной сыпи, васкулите и стойкой лекарственной эритеме. Примерно 20% случаев сочетаются с системными симптомами, такими как лихорадка, головная боль, миалгии и артралгии. Тяжелые буллезные высыпания при ВИЧ-заболевании встречаются чаще. В исследовании пациентов с токсическим эпидермальным некролизом в течение 6-летнего периода было установлено, что частота ТЭН у ВИЧ-инфицированных была в 375 раз выше, чем в общей популяции. ТЭН чаще отмечался у пациентов с прогрессирующим ВИЧ-заболеванием и ассоциировался с 21% летальных случаев.
Частой причиной кожных лекарственных высыпаний являются сульфонамиды и пенициллины, в одном исследовании эти лекарственные средства вызвали 75% случаев высыпаний. К факторам повышенного риска лекарственных высыпаний относятся женский пол, количество Т-клеток CD4+ < 200/мкл, Т-клеток CD8+ > 460/мкл и анамнез лекарственных высыпаний в прошлом. Кроме того, у лиц с аллергией на сульфаты повышен риск более тяжелых реакций на сульфамидные препараты на фоне иммунной реконституции после начала APT.
Терапия кожных лекарственных реакций должна включать прекращение приема, по возможности, всех потенциальных причинных лекарств. При отсутствии поражения слизистых и системных симптомов можно продолжать прием причинного медикамента под строгим клиническим контролем. Однако если присутствуют ранние симптомы крапивницы/ангиоотека или синдрома Стивенса-Джонсона/ТЭН, прием лекарства следует немедленно прекратить.
Сообщалось о том, что системная терапия кортикостероидами помогает уменьшить риск кожных лекарственных высыпаний, и короткий курс кортикостероидной терапии представляется безопасным для большинства ВИЧ-инфицированных индивидуумов. В одном рандомизированном исследовании с плацебо-контролем 41 ВИЧ-инфицированному пациенту с отсутствием симптомов (среднее количество Т-клеток CD4+ Т 131/мкл, все, кроме одного, получали лечение APT в течение 8 недель) назначался внутрь преднизолон (0,5 мг/кг) или плацебо для проверки иммунологических последствий применения кортикостероидов при ВИЧ-заболевании.
После 8 недель терапии не отмечено ни каких-либо крупных побочных действий, ни явлений, связанных с ВИЧ-заболеванием, уровни РНК ВИЧ оставались стабильными. Десенсибилизация является вариантом для лиц с историей неосложненных кожных лекарственных высыпаний и успешно применялась у лиц с аллергией на триметоприм-сульфаметоксазол (TMP-SMZ).

Впалые щеки вследствие потери подкожной жировой клетчатки, что обусловливает значительный косметический дефекту данного пациента с ВИЧ-инфекцией, принимающего высокоактивные антиретровирусные препараты.
На шее и верхнем срединном отделах спины также присутствует липогипертрофия.
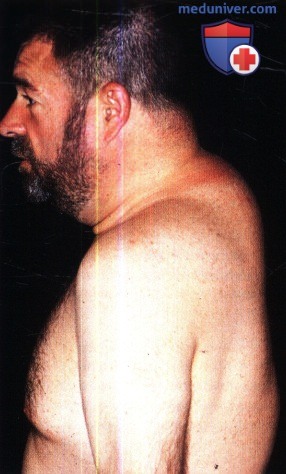
Подкожная жировая ткань шейно-грудного отдела, а также околоушных отделов щек и шеи значительно увеличена.
б) Побочные эффекты антиретровирусной терапии. В настоящее время имеется шесть классов антиретровирусных медикаментов: (1) ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ), (2) ингибиторы протеазы, (3) нуклеозидные ингибиторы обратной транскриптазы (НИОТ), (4) ингибиторы интегразы, (5) антагонисты хемокинового рецептора 5 и (6) ингибиторы слияния. Эти лекарства ассоциируются с рядом кожных побочных действий, в том числе реакциями гиперчувствительности, липодистрофией, эффектами по типу побочных действий ретиноидов, гиперпигментацией, изменениями ногтей и реакциями на месте инъекции.
в) Синдром липодистрофии и метаболический синдром. Для связанной с ВИЧ липодистрофии характерно аномальное распределение жировой ткани, которое может проявляться липогипертрофией, липоатрофией или их одновременной манифестацией. Липогипертрофия выражается в центральном ожирении, кушиноидном габитусе («бычий горб»), увеличенной окружности шеи, увеличенной окружности живота вследствие внутрибрюшинного жира («протеазный живот») и увеличением груди у женщин.
Липоатрофия подкожной жировой ткани создает псевдоатлетическую внешность и часто проявляется в виде выраженного рисунка вен и мускулатуры на конечностях, ягодицах и лице. Аномальное распределение жировой ткани часто сопровождается метаболическими аномалиями, такими как аномальные уровни глюкозы и инсулина натощак, гипертриглицеридемия, гиперхолистеринемия и пониженный уровень липопротеинов высокой плотности. В исследовании 581 ВИЧ-инфицированного пациента (95% которых получали на момент обследования или ранее лечение методами APT) общая распространенность липодистрофии достигала 38%, при этом распространенность только липоатрофии составила 16%, а только липогипертрофии — 12%.
Липидные аномалии встречались в 49% случаев, а распространенность нарушений обмена глюкозы у 20% пациентов.
Липогипертрофия чаще всего ассоциируется с терапией ингибиторами протеазы, а липоатрофия чаще связана с НИОТ, в частности с аналогами тимидина ставудином и зидовудином. Следует, однако, отметить, что сама по себе ВИЧ-инфекция может вызвать изменения в распределении жира и метаболические аномалии, такие как инсулинорезистентность.
Лечение липодистрофии остается трудной задачей. В случае липоатрофии частично полезным оказалось замещение ставудина и зидовудина. В одном исследовании, например, было показано значительное увеличение жировой ткани на конечностях при замещении ставудина или зидовудина абакавиром. Хотя переключение пациентов на схемы экономии НИОТ дает умеренное разрешение липоатрофии, однако улучшение распределения жира может происходить за счет липидных аномалий, если переключать пациентов на ингибиторы протеазы.
В небольших исследованиях тиазолидиндионы, такие как росиглитазон, увеличивали жировую прослойку на конечностях у пациентов с ВИЧ-ассоциированной липодистрофией и инсулинорезистентностью. Однако опасения по поду риска сердечно-сосудистых осложнений, особенно в случае росиглитазона, могут ограничить применение тиазолидиндионов. При липоатрофии лица с разной степенью успеха применялись наполнители мягких тканей, такие как поли-L-молочная кислота или гидроксилапатит кальция. Для лечения дорсоцервикального липоматоза проводилась липосакция, но результаты часто неудовлетворительные.

- Рекомендуем далее ознакомиться со статьей "Кожные признаки прогрессирования ВИЧ инфекции"
Редактор: Искандер Милевски. Дата публикации: 19.5.2019

