Клиника поражения кожи при ВИЧ
а) Поражения кожи при остром ВИЧ-синдроме. У большинства ВИЧ-инфицированных с острым ретровирусным синдромом развиваются высыпания на коже и слизистых, обычно состоящие из характерных, четко очерченных, незудящих пятен и папул, в основном локализующихся на верхней части груди и спине (особенно в области ключиц), на лбу и волосистой части кожи головы.
Сообщалось также о диффузных уртикарных и пустулезных/везикулезных высыпаниях, хотя менее часто. Еще одним типичным признаком являются неинфекционные изъязвления на слизистой полости рта, гениталий и анальной области, о которых сообщается у 6-28% пациентов. Кожные симптомы часто сопровождаются лихорадкой, летаргией, лимфаденопатией и болью в суставах. Высыпания острого ретровирусного синдрома обычно появляются через 3-6 недель после первоначального инфицирования и персистируют около 5-8 дней.
Дифференциальный диагноз острого ретровирусного синдрома включает инфекцию вируса Эпштейна-Барр, цитомегаловирусную инфекцию, первичную инфекцию вируса простого герпеса, вторичный сифилис и системную лекарственную гиперчунствительность. Острая инфекция ВИЧ-1 ассоциируется с высокой степенью виремии в течение 2-6 недель инфекции, идентификация лиц с острым ретровирусным синдромом дает возможность предупредить вторичную передачу в период значительной виремии перед сероконверсией.
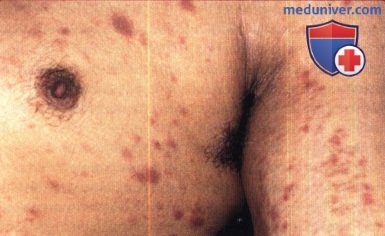
Отдельные эритематозные макулы и папулы на туловище и руке;
сопутствующими симптомами были лихорадка, язвы мошонки, эритематозные макулы на небе и лимфаденопатия.

б) Поражения кожи при иммунной супрессии. Начало APT обычно приводит к частичному восстановлению иммунной системы, что отражается в увеличении числа Т-клеток CD4+ и уменьшении ВИЧ-нагрузки в плазме. В целом, это приводит к клиническому улучшению; однако у небольшой группы пациентов происходит парадоксальное ухудшение состояния. Этот феномен, называемый болезнью восстановления иммунитета или воспалительным синдромом иммунной реконституции (ВСИР), типично проявляется в первые три месяца начала APT либо симптомами нового инфекционного или воспалительного поражения, либо клиническим ухудшением имеющегося инфекционного или воспалительного заболевания.
Считается, что ВСИР является результатом усиленного иммунного ответа на существующие микробные антигены, антигены организма-хозя-ина или другие антигены в гот момент, когда количество Т-клеток CD4+ быстро увеличивается. О ВСИР сообщалось у 15-25% пациентов, начинавших APT, и с частотой 15-45% у лиц с наличием документально подтвержденной оппортунистической инфекции. К факторам риска, связанным с развитием ВСИР относятся мужской пол, более короткий интервал между началом лечения оппортунистической инфекции и инициацией APT, быстрое падение вирусной нагрузки ВИЧ после инициации APT, более низкий исходный уровень Т-клеток CD4+ и более высокая вирусная нагрузка во время APT.
Сообщалось об ассоциации ВСИР с широким спектром инфекций, воспалительных заболеваний и неоплазий. Если у пациента наблюдается парадоксальное ухудшение имеющегося заболевания на фоне начала APT, важно, кроме факторов несоблюдения режима терапии, антимикробной устойчивости и тахифилаксии, помнить о возможности ВСИР. Хотя в большинстве случаев ВСИР разрешается самопроизвольно и обычно продолжается от нескольких недель до месяцев, синдром может ассоциироваться с тяжелым состоянием, а в редких случаях со смертельным исходом.
Терапия ВСИР заключается в продолжении приема антиретровирусных медикаментов и инициации соответствующей терапии имеющегося инфекционного или воспалительного заболевания. Кроме того, в некоторых случаях, сообщалось о благоприятном эффекте системных стероидов. В тяжелых случаях рекомендуется подумать о прекращении APT, сопоставив эту меру с риском развития вирусной резистентности или прогрессирования ВИЧ.

в) Кожные поражения при клинической латентной инфекции. Внедрение APT значительно изменило естественное течение ВИЧ-инфекции, создав возможность иммунной реконституции и существенного уменьшения частоты как оппортунистических инфекций, так и неоплазий. В результате многие из распространенных кожных проявлений клинически латентной стадии ВИЧ — это кожные заболевания, обычно наблюдаемые у иммунокомпетентных лиц, такие как себорейный дерматит, псориаз, реакции лекарственной гиперчувствительности, рак кожи и инфекции вируса папилломы человека. Кроме того, возрастающая доступность APT привела к увеличению частоты кожных побочных эффектов антиретровирусных препаратов.

г) Воспалительные дерматозы при ВИЧ:
1. Себорейный дерматит при ВИЧ. Себорейный дерматит — одно из самых распространенных дерматологических проявлений ВИЧ-инфекции, поражающее 83% ВИЧ-инфицированных лиц в течении ВИЧ-заболевания. Себорейный дерматит может развиться на всех стадиях ВИЧ-заболевания и часто наблюдается на ранних стадиях ВИЧ-инфекции (число Т-клеток CD4+ > 500/мкл). Как и у иммунокомпетентных взрослых, у ВИЧ-инфицированных лиц себорейный дерматит проявляется эритемой и жирными чешуйками на волосистой части кожи головы, бровях, носогубных складках и в заушных областях. Однако на поздних стадиях ВИЧ-заболевания часто наблюдаются более диссеминированные формы себорейного дерматита. Могут поражаться лоб и область скул, а также грудь, спина, подмышечная и паховые области. Фактически, эритродермия, развивающаяся на фоне себорейного дерматита, может быть первым признаком ВИЧ-инфекции в развивающихся странах. Терапия обычно включает местные стероиды слабой фармакологической активности и местные противогрибковые средства, хотя более распространенные формы хуже поддаются методам стандартного лечения.
2. Вульгарный псориаз при ВИЧ. Хотя псориаз может развиться на любой стадии ВИЧ-инфекции, тяжесть псориаза коррелирует с ухудшением иммунной функции. У некоторых лиц псориаз может быть первоначальным симптомом ВИЧ-инфекции, и впервые начавшийся псориаз у человека из группы риска ВИЧ-инфекции является показанием к обследованию на ВИЧ. У ВИЧ-инфицированных наблюдаются все клинические формы псориаза, хотя чаще всего встречаются каплевидный, инверсный и эритродермический псориаз.
Рандомизированные исследования терапии псориаза у ВИЧ-инфицированных пациентов отсутствуют. Однако на основании отдельных и серийных сообщений в качестве терапии первого выбора в случае псориаза легкой и умеренной степени рекомендуются препараты местной терапии (такие как кальципотриол, кортикостероиды и тазаротен). В случае псориаза умеренной и тяжелой степени в качестве терапии первого выбора применяется APT и фототерапия, системные ретиноиды, такие как ацитретин, предлагаются в качестве препаратов второго выбора.В случае тяжелого и устойчивого к терапии заболевания эффективны мототрека, этанерцепт и инфликсимаб, но они ассоциируются с повышенным риском оппортунистической инфекции.
д) Оппортунистические инфекции:
1. Инфекции вируса папилломы человека. Хотя с внедрением APT частота оппортунистических инфекций в целом значительно уменьшилась, частота инфекций вируса папилломы человека (ВПЧ) не сократилась столь же значительно, а фактически, возможно, и возросла. Инфекции ВПЧ типично наблюдаются на всех стадиях ВИЧ-заболевания, а в аногенитальной области и в полости рта инфекции ВПЧ, согласно сообщениям, наблюдаются у ВИЧ-инфицированных чаще, чем в общей популяции.
2. Обыкновенные бородавки. По мере прогрессирования иммунодефицита обыкновенные бородавки увеличиваются в размерах, сливаются, становятся более многочисленными и устойчивыми к терапии. ВПЧ-5 может вызывать необычную картину обширной плоской бородавки и очагов по типу разноцветного лишая, которая напоминает веррукозную эпидермодисплазию.
3. Аногенитальные бородавки. Клинически аногенитальные бородавки напоминают подобные бородавки у иммунокомпетентных индивидуумов; однако кондиломы могут быть более многочисленными и обширными и часто хуже поддаются терапии. Аногенитальные бородавки у ВИЧ-инфицированных, как и у иммунокомпетентных пациентов, чаще всего возникают в результате инфекции ВПЧ-6 и ВПЧ-11. Хотя аногенитальные бородавки обычно считаются доброкачественными очагами, у ВИЧ-инфицированных такие бородавки могут быть проявлением инфекции, вызванной многочисленными типами ВПЧ, в том числе типами высокого онкогеного риска -16, -18, -31, -51, -53, -56 и -58, а также типами низкого риска -6 и - II. В одном исследовании обнаружили, что большинство аногенитальных бородавок у ВИЧ-инфицированных представляют собой совместную инфекцию двух типов ВПЧ: низкого и высокого риска. В другой серии исследований гистологические признаки внутриэпителиальной неоплазии низкой степени злокачественности были обнаружены примерно в 50% внешне доброкачественных аногенитальных бородавок у ВИЧ-инфицированных индивидуумов.
Терапия инфекции ВПЧ в наружной аногенитальной области у ВИЧ-инфицированных направлена на идентификацию высокой степени дисплазии до ее прогрессирования в инвазивный плоскоклеточный рак (ПКР). Всех ВИЧ-инфицированных лиц необходимо ежегодно обследовать на наличие инфекции ВПЧ, особенно пациентов с инфекцией ВПЧ в анамнезе. В качестве способа раннего обнаружения рака анальной области, исходя из принципов цервикальной цитологии, предлагается периодическое, каждые 1-2 года, цитологическое исследование анальной области (посредством мазков Папаниколау). Чувствительность анальной цитологии находится в диапазоне 69-93%, а специфичность варьирует от 32% до 59%. Однако как чувствительность, так и специфичность более высокие при определении заболевания внутри анального канала по сравнению с наружной аногенитальной областью, вероятно, из-за низкого «урожая» клеток с гиперкератотических поверхностей. Аноскопия/кольпоскопия с высоким разрешением и биопсия должны проводиться всем пациентам с аномальной цитологией. Пациентов с документально подтвержденной дисплазией наружной аногенитальной области необходимо периодически осматривать каждые 4-6 месяцев с биопсией любых новых очагов в этой локализации.
4. Инфекции ВПЧ в полости рта. Вызванные ВПЧ очаги в ротоглотке типично проявляются в форме розовых или белых бородавчатых папул, напоминающих аногенитальные кондиломы. Если очаги обширные, они могут сливаться, образуя крупные бляшки, которые способны трансформироваться в веррукозную карциному (цветущий папилломатоз полости рта). Инфекции ВПЧ в полости рта ассоциировались также с подгруппой орофарингеальных ИКР, которые иногда развиваются у основания языка и в области миндалин. Интересно отметить, что маркеры прогрессирующего ВИЧ-заболевания, такие как низкий показатель количества Т-клеток CD4+ не являются прогностическими для развития инфекции ВПЧ в полости рта. Эффективной терапией очагов в полости рта, вызванных ВПЧ, является метод электрохирургии.
е) Вызванная ВПЧ дисплазия и инвазивный ИКР. Риск вызванной ВПЧ дисплазии и злокачественности у ВИЧ-инфицированных значительно выше, чем в общей популяции. По оценкам крупного проспективного когортного исследования Г1КК анальной области у ВИЧ-инфицированных наблюдалась в 42,9 раза чаще, чем в общей популяции, а частота рака шейки матки у ВИЧ-инфицированных женщин была в 12,2 раза выше, чем в общей популяции. Низкий показатель количества Т-клеток CD4+ ассоциировался со значительно повышенным риском анального ПКР у мужчин, но не риском ПКР шейки матки или вульвы у женщин. Воздействие APT на частоту индуцированных ВПЧ in situ и инвазивных ПКК вариабельное. Внедрение APT ассоциировалось с повышением частоты анального рака у ВИЧ-инфицированных лиц; однако APT ассоциировалась также с понижением частоты рака шейки матки.
Аногенитальную дисплазию успешно лечили методами аблятивной терапии, такими как хирургическое удаление, электрокаутеризация, лазер и инфракрасная коагуляция. Еще одним подходом является местная терапия, варианты которой включают имиквимод, подофиллотоксин, 80%-ную трихлоруксусную кислоту и жидкий азот. В одном небольшом исследовании ВИЧ-инфицированных мужчин с внутриэпителиальной анальной неоплазией пациенты получали крем имиквимод три раза в неделю в течение 16 недель. К окончанию терапии почти у 80% наблюдалось полное очищение очагов. Однако у 26% пациентов с полным разрешением очагов после терапии имиквимодом в период последующего наблюдения развился рецидив через, в среднем, 30 месяцев. В случае минимально инвазивного ПКР на дистальном участке анального отверстия (на границе некератинизированного и кератинизированного эпителия) или на наружных участках аногенитальной области (половом члене, вульве и промежности) рекомендуется хирургическая эксцизия с адекватными границами безопасности. В случае инвазивного ПКР ануса (зона трансформации) обычно применяется лучевая терапия и химиотерапия.
ж) Стафилококковые инфекции. Staphylococcus aureus является распространенным бактериальным патогеном, который вызывает кожные и системные инфекции на всех стадиях ВИЧ-заболевания. Уникальных стафилококковых инфекций при ВИЧ-заболевании не наблюдается. У ВИЧ-инфицированных развивается, скорее, широкий спектр первичных инфекций кожи и мягких тканей, которые обычно наблюдаются у иммунокомпетентных лиц. Вторичная инфекция основного дерматоза, в частности у лиц с колонизацией S. aureus, часто отмечается у больных атопическим дерматитом. Возможна вторичная инфекция в форме герпетических язв и контагиозного моллюска.
К факторам риска стафилококковой инфекции у ВИЧ-инфицированных относятся носительство S. aureus в полости носа, наличие постоянного сосудистого катетера и количество Т-клеток CD4+ < 100/мкл. Интересно отметить, что носительство S. aureus в полости носа было зарегистрировано у 30-50% как симптоматических, так и бессимптомных ВИЧ-сероположительных индивидуумов.
Недавно в США и Европе замечен рост штаммов резистентного к метициллину S. aureus (MRSA), причем особенно внебольничных (коммунальных). К факторам риска кожных инфекций, вызванных MRSA, относятся недавняя госпитализация, прием системных антибиотиков в течение последних 6 месяцев, употребление инъекционных наркотиков в анамнезе, сексуальные отношения высокого риска и предшествующее пребывание в местах заключения. Распространенность инфекций MRSA не коррелирует с количеством Т-клеток CD4+ или вирусной нагрузкой.
Терапия стафилококковых инфекций должна быть направлена на лечение острых проявлений инфекции, а также любого основного дерматоза, на эрадикацию назального носительства S. aureus мазью мупироцин и периодическую системную профилактику рецидивов инфекций. С учетом распространенности инфекции MRSA в настоящее время, обязательны культуральный анализ и анализ на чувствительность к антибиотикам в области очагов, а также ноздрей.

Хронические язвы и изъязвленная опухоль на половом члене, мошонке и лобковой области у пациента с ВИЧ-инфекцией.
Вирус простого герпеса оказался устойчивым к ацикловиру, и поражения разрешились после местного лечения цидофовиром.
з) Инфекции вируса простого герпеса типов 1 и 2. Инфекция вируса простого герпеса (ВПГ) часто ассоциируется с ВИЧ-заболеванием. Хронические герпетические язвы длительностью более 1 месяца являются состоянием, определяющим наличие СПИДа. Инфекция ВПГ при ВИЧ-заболевании может проявляться тяжелыми болезненными изъязвлениями в периоральной и аногенитальной областях, а также на пальцах. Атипичные морфологические элементы, такие как гиперкератотические бородавчатые папулы и узлы, иногда наблюдаются на поздней стадии ВИЧ-заболевания. На прогрессирующих стадиях ВИЧ-заболевания очаги обычно медленнее отвечают на системную противовирусную терапию и чаще рецидивируют.
Фоскарнет и цидофовир назначаются внутривенно в случае инфекций, вызванных резистентным к ацикловиру ВПГ. Гель цидофовир эффективен в качестве местной терапии резистентных к ацикловиру инфекций ВПГ. Крем имиквимод (5%) также является эффективной местной терапией в случае кожных герпетических инфекций, в том числе вызванных устойчивым к ацикловиру ВПГ.
и) Инфекции вируса Varicella Zoster. Инфекция вируса varicella zoster (VZV) у ВИЧ-инфицированных может проявляться в форме тяжелой ветряной оспы (первичной инфекции VZV), стойкой ветряной оспы, дерматомного опоясывающего герпеса, диссеминированного опоясывающего герпеса и хронического или рецидивирующего опоясывающего герпеса. На поздних стадиях ВИЧ-заболевания опоясывающий герпес может проявляться атипично. Диссеминированная инфекция опоясывающего герпеса может развиваться в форме рассеянных везикул в отсутствие дерматомных очагов. Описаны также персистирующие эктима-подобные изъязвления и веррукозные папулы при отсутствии везикулезной стадии.
Ведение ВИЧ-инфицированных пациентов с первичной инфекцией VZV должно включать оценку поражения внутренних органов. При наличии такого поражения следует начать внутривенную терапию ацикловиром (10 мг/кг каждые 8 часов, с учетом состояния почек). Терапия опоясывающего герпеса зависит от распространенности заболевания и степени ослабления иммунитета у пациента. Пациентам с ранней стадией ВИЧ-заболевания и локализованным поражением кожи можно назначить внутрь ацикловир, валацикловир или фамцикловир в течение 7-10 дней. В случае прогрессирующих поздних стадий ВИЧ-инфекции (количество Т-клеток < 200/мкл), диссеминированного заболевания, поражения внутренних органов или глаз ацикловир назначают внутривенно. Устойчивый к ацикловиру VZV встречается редко.
к) Болезни, передаваемые половым путем. Поскольку подавляющее большинство ВИЧ-инфекций передается половым путем, лица с ВИЧ-инфекцией должны обследоваться на наличие других заболеваний, передаваемых половым путем, таких как хламидиоз, гонорея и язвенные заболевания гениталий (например, сифилис, герпес и шанкроид).
л) Рак кожи при ВИЧ инфекции. Сообщалось о 3-5-кратном увеличении частоты немеланомного рака кожи у ВИЧ-инфицированных лиц, таком же, как у иммуносупрессивных реципиентов трансплантатов солидного органа. Однако соотношение ПКР и базальноклеточной карциномы (БКК) у ВИЧ-инфицированных составляет 1:7, что значительно отличается от соотношения примерно 2:1 у пациентов с трансплантатами. У ВИЧ-инфицированных ПКР обычно локализуется в области головы и шеи, как и в общей популяции.
Однако такие карциномы появляются у них в более молодом возрасте и развиваются более агрессивно с высоким риском локальных рецидивов, метастазов и смертности. Наиболее распространенным типом БКК у ВИЧ-инфицированных являются поверхностные БКК на туловище, однако согласно сообщениям, возрастает частота более агрессивных БКК, в том числе метастатических и множественных инфундибуло-кистозных БКК. Как и для общей популяции, факторы риска развития немеланмного рака кожи для ВИЧ-инфицированных включают воздействие солнца, белокурые волосы, голубые глаза и семейный анамнез рака кожи. Количество Т-клеток CD4+ и APT значительно не влияют на заболеваемость немеланомным раком кожи.
По данным одного исследования заболеваемость злокачественной меланомой у ВИЧ-инфицированных в 2,6 раза выше, чем в общей популяции. Однако ни количество Т-клеток CD4+, ни APT существенно не влияют на заболеваемость меланомой. Фактически, заболеваемость меланомой значительно возросла с внедрением APT, что указывает на роль других факторов, в частности, поведенческих и связанных с образом жизни. Как и у иммуносупрессивных реципиентов после трансплантации солидных органов, так и у ВИЧ-инфицированных выше заболеваемость карциномой клеток Меркеля.

Перианальная опухоль присутствовала в течение нескольких месяцев, при гистологическом исследовании была выявлена инвазивная сквамозно-клеточная карцинома.
- Рекомендуем далее ознакомиться со статьей "Побочные действия лекарств для лечения ВИЧ"
- Вернуться в оглавление раздела "дерматология"
Редактор: Искандер Милевски. Дата публикации: 17.5.2019

