Алгоритм обследования при кожном васкулите
Когда пациент обращается с очагами на коже, предположительно вызванными васкулитом, необходимо быстро получить ответ на три вопроса:
1. Вызван ли очаг васкулитом?
2. Вовлечены ли в заболевание другие органы?
3. Имеются ли, исходя из опроса пациента, физического осмотра, лабораторных данных или рентгеновских снимков, дополнительные признаки, которые могут помочь установить специфический диагноз?
Если диагноз васкулита установлен, необходимо ответить еще на два вопроса:
4. Можно ли установить диагноз специфического типа васкулита у данного пациента?
5. Нуждается ли пациент в немедленном лечении и/или госпитализации?
Алгоритм оценки пациента с кожными очагами, предположительно вызванными васкулитом, представлен на рисунке ниже. Ответ на первый вопрос часто получают после биопсии кожи, которая показана во многих случаях пальпируемой пурпуры и других очагов, если диагноз васкулита нельзя без затруднений установить другим путем. Ответ на второй вопрос дает тщательное обследование систем органов и физический осмотр, а также рутинные лабораторные тесты, которые обычно выполняются быстро. Для ответа на третий вопрос необходимы специализированные лабораторные тесты, результаты которых обычно получают через несколько дней. Важно быстро определить, система какого органа повреждена и насколько «болен» пациент (или заболеет вскоре), поскольку в отдельных случаях кожного васкулита терапия не нужна, в то время как некоторые случаи требуют немедленной госпитализации для инициации иммуносупрессивной и поддерживающей терапии.
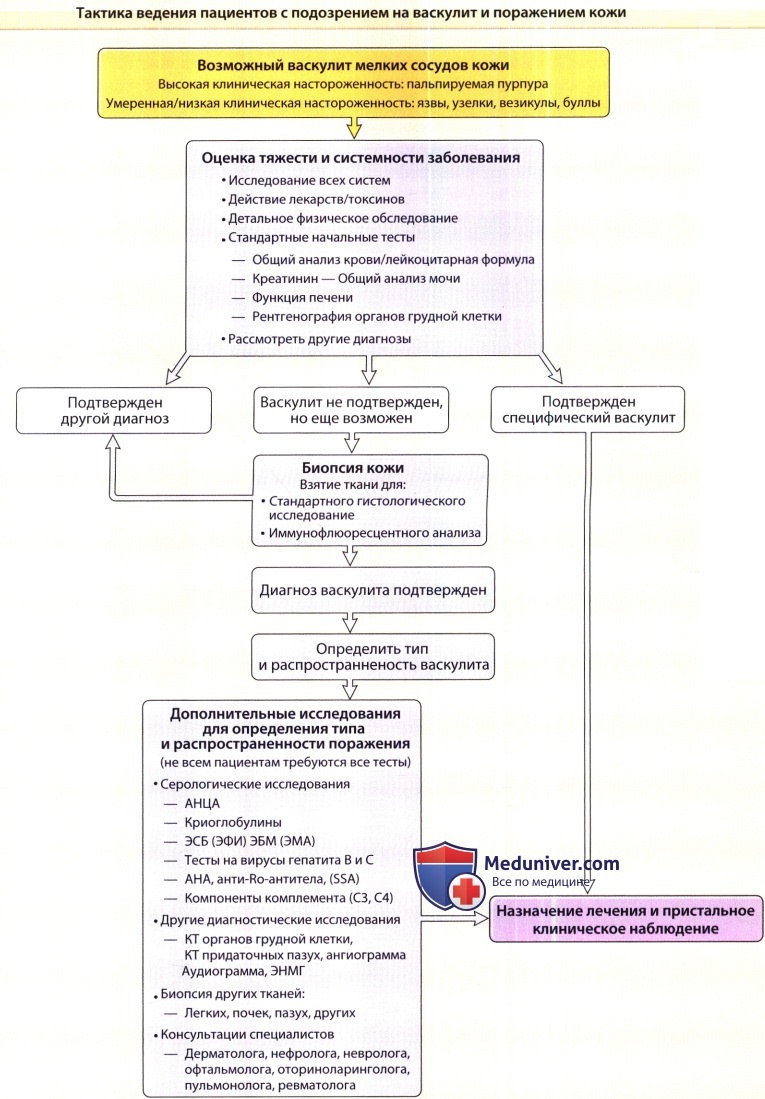
АНЦА — антинейтро-фильные цитоплазматические антитела, АНА — антинуклеарные антитела, КТ—компьютерная томография,
ЭФИ — электрофорез с иммунофиксацией, ЭСБ — электрофорез сывороточных белков, SSA — чувствительный S. aureus,
ЭМА — эмболизация маточных артерий, ЭБМ — электрофорез белков мочи.
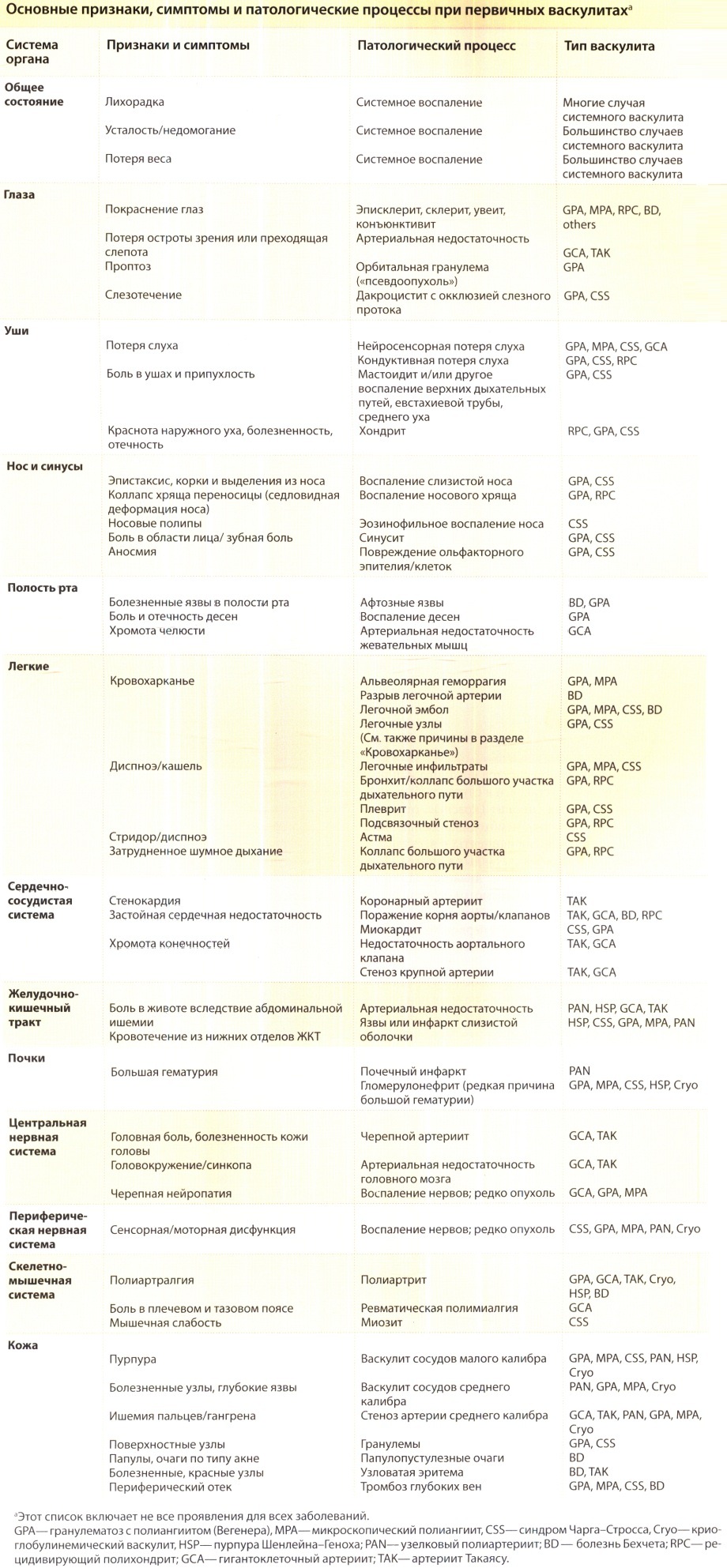
а) Оценка поражения внутренних органов. Полная проверка систем всех внутренних органов с целью оценки общей тяжести заболевания является наиболее важным компонентом первоначального обследования пациента с подозрением на васкулит. В целом, заболевания, вызывающие кожный васкулит, могут поражать системы всех органов и, в большинстве случаев, такое поражение приведет к появлению симптомов, примечательным исключением является заболевание печени. Хотя некоторые симптомы, очевидно, вызывают больше беспокойства, чем другие (кровохарканье по сравнению с сухим кашлем, болезненное покраснение глаз по сравнению с легкой степенью артралгии), даже относительно легкие симптомы могут быть ключом к выводу о том, что болезнь не ограничена кожей. Перечень важных признаков и симптомов васкулита приведен в таблице ниже.
б) Анамнез, прием лекарств, воздействие токсинов или инфекций. У любого пациента с подозрением на васкулит важно собрать полный медицинский анамнез. Васкулит может быть компонентом другого заболевания (например, волчанки), другое заболевание, в свою очередь, может вызвать появление очагов, имитирующих васкулит. Нередко встречается медикаментозный васкулит (МВ), наиболее частыми проявлениями которого являются кожные очаги, обычно (но не всегда) пурпура. Список лекарств, которые, согласно сообщениям, вызывают васкулит, огромный: практически все классы препаратов могут участвовать в инициации возможных случаев васкулита. Необходимо спросить о назначенных врачом и безрецептурных препаратах, а также об «альтернативных» средствах или лекарственных травах, которые пациент принимал за последние 6-12 месяцев, поскольку эффект некоторых лекарств может сохраняться после окончания их применения.
Пациентов следует также спросить о приеме запрещенных или рекреационных препаратов, поскольку такие вещества, как метамфетамины, кокаин и другие, также провоцируют случаи васкулита. Необходимо узнать также о профессиональных или другого рода контактах с нелекарственными токсинами.
Пациентов спрашивают не только об обычных признаках и симптомах инфекции, но также о недавних поездках, контактах с больными людьми и риске заболеваний, передаваемых половым путем.
в) Физический осмотр. Помимо тщательного и полного осмотра кожных покровов, полезно провести полисистемное обследование, чтобы определить, имеется ли связь симптомов с объективными аномалиями, и имеются ли признаки, которые пациент не заметил. Наличие нормального дыхания, сердечных сокращений и постоянного кровяного давления является важным, но у пациента с нормальным кровяным давлением может, тем не менее, обнаружиться тяжелый гломерулонефрит. Следует осмотреть глаза на наличие покраснения и проптоза. Передняя часть носовой полости легко визуализируется с помощью отоскопа. Необходимо обратить внимание на наличие лимфаденопатии.
Обследование сердца, легких и брюшной полости может дать ключ к обнаружению подлежащего заболевания, но нормальные результаты обследования не исключают наличия патологии. Аналогичным образом, отсутствие пульсации, асимметричные показатели кровяного давления и кровоподтеки, хотя и помогают, но являются несовершенными показателями для скрининга на наличие васкулита сосудов крупного калибра. Важен полный осмотр суставов, и в случае любых признаков, указывающих на синовит (красные, отечные, горячие на ощупь суставы), необходимо дальнейшее обследование, однако многие пациенты с васкулитом ощущают боль в суставах без суставных выпотов. Полное неврологическое обследование является одним из наиболее ценных компонентов осмотра, помогающих определить очередность медицинской помощи пациентам с подозрением на васкулит; при первоначальном осмотре можно не заметить слабо выраженные сенсорные и даже моторные аномалии.
Более подробный и специальный осмотр офтальмолога или отоларинголога часто очень полезен при обследовании лиц с подозрением на васкулит. Срочная консультация часто показана пациентам с внушающими тревогу симптомами, такими как новые зрительные нарушения, болезненность или краснота глаз, охриплость или стридор, либо потеря слуха.

А. Пурпура. Б. Пузыри. В. Язва.
г) Диагностические тесты при подозрении на васкулит. Поскольку спектр нозологических единиц, попадающих в категорию «васкулит», обширный, а количество заболеваний, которые целесообразно иметь в виду при оценке пациента с подозрением на васкулит еще больше, в таких случаях часто рекомендуется огромное количество диагностических тестов разного диапазона. Не все из рекомендуемых тестов нужно назначать всем пациентам с подозрением на васкулит. При назначении следует исходить из возможности атипичных проявлений васкулита, а также из диапазона инфекций, злокачественных опухолей и других заболеваний в дифференциальном диагнозе таких пациентов. Определение возможного диагноза васкулита обычно ведется параллельно с оценкой наличия в организме пациента других процессов.
1. Биопсия кожи. Этот метод диагностики васкулита зависит от типа подозреваемого заболевания, который часто обусловлен размером пораженных сосудов. При кожных васкулитах обычно поражены сосуды мелкого и среднего калибра, которые подлежат биопсии. С учетом простоты в исполнении и низкого риска кожные биопсии играют важную роль как в диагностике васкулитов, так и в установлении другого, отличного от васкулита диагноза. Стандартная перфорационная биопсия является достаточной для диагностики васкулита сосудов мелкого калибра, но для получения информации о сосудах среднего калибра может потребоваться более глубокая и обширная эксцизия. К очагам, подлежащим более глубокой биопсии, относятся подкожные узлы, сетчатое ливедо и глубокие язвы.
В случае многих типов васкулита малых сосудов могут поражаться также сосуды среднего размера. Важно понимать, что разница между «мелкими» и «средними» сосудами весьма субъективна, и специалисты по патоморфологии кожи такое различие устанавливают чаще других патологов, которые исследуют биоптаты более крупных размеров.
Иногда при наличии типичного клинического синдрома биопсия не нужна. Например, диагноз пурпуры Шенлейна-Геноха у детей часто устанавливается только по клиническим признакам, а некоторые случаи васкулита, ассоциированного с ANCA или криоглобулинемией, диагноз уверенно устанавливают на основании совокупности клинических признаков и специфических серологических тестов. Диагноз болезни Бехчета и болезни Кавасаки устанавливается на основании клинического синдрома; биопсия кожных очагов, которые часто наблюдаются при этих заболеваниях, не проводится, поскольку такие биопсии часто не имеют диагностического значения.
Обычно рекомендуется, если возможно, брать биопсию кожного очага, клинически проявившегося в течение последних 48 часов, чтобы повысить шансы обнаружения типичных признаков острого нейтрофильного васкулита, в том числе фибриноидного некроза, экстравазации нейтрофилов с высвобождением ядерных остатков (лейкоцитоклазия) и наличия иммунных отложений. Обработка ткани в этом случае отличается от обычных гистопатологических или иммунофлюоресцентных тестов; если желательна иммунофлюоресценция, то необходимо либо брать две биопсии, либо разделить биоптат перед обработкой на две части. Однако в последнем случае можно повредить ткань.
Как уже упоминалось в этой главе, гистологические признаки лейкоцитокластического васкулита помогают подтвердить диагноз, но не способствуют определению этиологии из большого количества возможных причин. При микроскопии иногда обнаруживаются признаки, которые указывают на васкулит, но не являются диагностическими для заболевания, в частности лейкоцитоклазия без фибриноидного некроза. Обнаружение периваскулярного инфильтрата, особенно если он состоит преимущественно из мононуклеарных клеток, но даже и нейтрофильного, также является неспецифическим признаком. Некоторые признаки, особенно если они наблюдаются вдобавок к лейкоцитокластическому васкулиту, с большой долей вероятности указывают на отдельные заболевания, например, экстраваскулярные гранулемы с географическим некрозом (гранулематоз с полиангиитом; GPA) или богатые эозинофилами экстраваскулярные гранулемы (синдром Чарга-Стросса; CSS), но при этих заболеваниях такие признаки наблюдаются в небольшом количестве биопсий.
Преобладание IgA над IgG/IgM при иммунофлюоресценции указывает на пурпуру Шенлейна-Геноха, но не является диагностическим признаком. Наличие отложений IgG, IgM и/или комплемента указывает на одну из нескольких этиологий, опосредованных иммунными комплексами, в том числе лекарственную гиперчувствительность, постинфекционный васкулит, криоглобулинемию и васкулит вследствие системной красной волчанки, синдрома Шегрена или ревматоидного артрита.
2. Другие биопсии. Диагноз васкулита часто устанавливается на основании биопсии других органов, в частности почек, легких, мышц, периферического нерва и даже хирургических образцов. Посредством биопсии почек или легких с большей долей вероятности, чем при биопсии кожи, будет выявлена патология, диагностическая для определенного заболевания. Однако установление диагноза васкулита посредством биопсии кожи может исключить необходимость проведения более инвазивных биопсий.
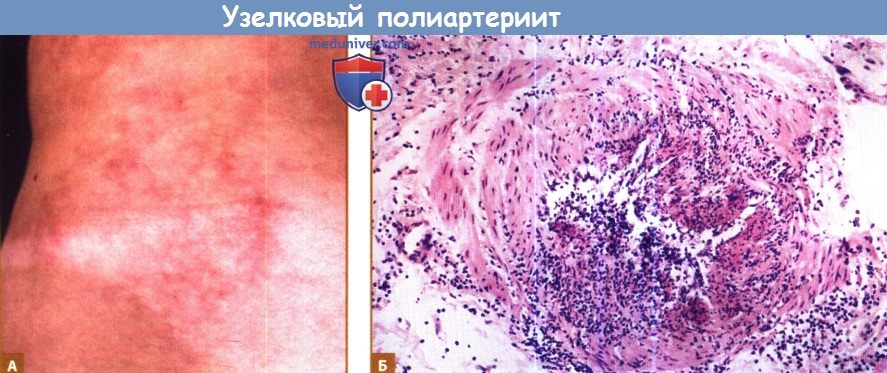
Б. Гистопатология кожных очагов при узелковом полиартериите с картиной сегментарного некротизирующего артериита.

Б. «Географический некроз» при малом увеличении образца открытой биопсии легких у пациента с гранулематозом в сочетании с полиангиитом (Вегенера).
3. Лабораторные методы исследования. Хотя индивидуальные лабораторные тесты сами по себе почти никогда не являются диагностическими для васкулита, такие тесты важны для оценки пациента с подозрением на васкулит кожи. С помощью лабораторных тестов можно идентифицировать вовлеченные в патологический процесс системы органов, в частности поражение почек. Более того, в соответствующих ситуациях серологические тесты помогают установить этиологию васкулита. Однако серологические тесты обычно дополняют, а не замещают биопсию, особенно у пациента с кожными очагами, где взятие биопсии не представляет трудности.
- Тесты на функцию почек. Тесты на наличие заболевания почек являются наиболее важными лабораторными тестами при оценке пациента с подозрением на васкулит, поскольку заболевание почек часто отмечается при многих формах васкулитов и редко сопровождается признаками или симптомами до терминальной стадии почечной недостаточности. Анализ мочи, как экспресс-методом, так и с микроскопией, проводится всем пациентам с подозрением на васкулит и многократно пациентам с диагнозом васкулита мелких или средних сосудов в системе другого органа. При обнаружении крови в рутинных экспресс-тестах требуется исследование на наличие эритроцитарных цилиндров специально обученным персоналом (в Северной Америке такое исследование могут проводить нефрологи, некоторые ревматологи, но очень немногие лаборанты). Большое значение имеет оценка креатинина сыворотки для оценки скорости клубочковой фильтрации (СКФ). Небольшие изменения в уровне креатинина, даже в пределах нормы, могут быть ранним признаком уменьшения СКФ.
Хотя гематурия, обычно в сочетании с эритроцитарными цилиндрами и протеинурией, ожидаемое явление при васкулите мелких сосудов с поражением клубочков, в случае васкулита с поражением сосудов среднего калибра (например, узелковом полиартериите) типично отмечается либо изолированная гематурия, либо нормальный анализ мочи. Анализы мочи и креатинина сыворотки одинаково важны и дополняют друг друга; поодиночке они недостаточны для исключения поражения почек при васкулите.
- Тесты на функцию печени. Васкулит, в частности узелковый полиартериит может поражать печень, но значительная дисфункция отмечается редко. Функциональные пробы печени имеют, поэтому, ограниченную ценность при диагностике васкулита, но их результаты обеспечивают, тем не менее, базу для сравнения с результатами будущих анализов, если, что часто случается, в терапии будут применяться потенциально гепатотоксические лекарства. Функциональные пробы печени иногда являются ранним указанием на инфекцию вирусов гепатита В или С, которые ассоциируются с васкулитом, но эти тесты не заменяют серологические ана лизы на наличие этих вирусов. Нормальные результаты функциональных проб печени не исключают инфекционный гепатит.
- Полный анализ крови. Полный анализ крови назначается всем пациентам с подозрением на васкулит. У многих пациентов с активным васкулитом отмечается анемия и/или тромбоцитоз, но это характерно также для широкого спектра воспалительных заболеваний. Тяжелая анемия может быть ключом к серьезному поражению желудочно-кишечного тракта вследствие различных форм васкулита. Количество лейкоцитов и лейкоцитарная формула также могут указывать на наличие инфекции или злокачественного гематологического заболевания. Однако лейкоцитоз является неспецифическим признаком и часто вызывается приемом глюкокортикоидов. Повышение абсолютного содержания эозинофилов обнаруживается у большинства не получавших лечения пациентов с синдромом Чарга-Стросса (CSS), а показатель 1000 клеток/мкл помогает отличить это заболевание от астмы и атопии.
- Реактанты острой фазы. Скорость оседания эритроцитов (СОЭ) и уровни С-реактивного белка (СРБ) повышены у многих пациентов с васкулитом, но диагностическая чувствительность и специфичность этих тестов не слишком высокие, следовательно, эти тесты не особенно помогают в установлении или исключении диагноза васкулита. Более того, уровни СОЭ и СРБ плохо коррелируют с тяжестью заболевания. СОЭ и СРБ часто повышены при заболеваниях, имитирующих васкулит кожи, а также при многих тяжелых системных болезнях, в том числе инфекциях и злокачественных опухолях. У пациентов с активным васкулитом уровни СОЭ и СРБ могут быть нормальными, пациенты могут также находиться в клинической ремиссии, несмотря на стойкое повышение этих маркеров после терапии.
- Аутоиммунная серология. Тестирование на наличие аутоантител часто является важным компонентом установления типа имеющегося васкулита, но важно помнить, что серологическое тестирование само по себе никогда не является диагностическим и никогда не может заменить клиническое впечатление.
Тестирование на ANCA и антитела к базальной мембране клубочков (анти-БМК), а также на антинуклеарные антитела (ANA) для обнаружения альтернативно возможной системной красной волчанки рекомендуется каждому пациенту с легочной геморрагией и/или острой почечной недостаточностью с активным осадком в моче. Васкулит кожи может наблюдаться при ANCA- ассоциированном васкулите и волчанке, но он не характерен для анти-БМК гломерулонефрита, поэтому последний далее не будет обсуждаться.
- Антинейтрофильные цитоплазматические антитела. Примерно 90% пациентов с микроскопическим полиангиитом, 75% с гранулематозом Вегенера (GPA) и 40% пациентов с синдромом Чарга-Стросса (CSS) имеют положительный результат в тесте на ANCA. Современный метод тестирования на ANCA включает как иммунофлюоресцентное окрашивание нейтрофилов на цитоплазматические (c-ANCA) или перинуклеарные (p-ANCA) антитела, так и твердофазные иммунные анализы (ТИФА или ELISA на наличие специфических аутоантигенов [протеиназы-3 (PR3) и миелопероксидазы (МРО)]. Специфичность положительных тестов на анти-РЛЗ и анти-МРО антитела в случае ANCA-ассоциированного васкулита довольно высокая, но специфичность окрашивания на p-ANCA в отсутствие анти-МРО антител низкая. Следовательно, для учета положительных результатов тестирования на ANCA при диагностике васкулита важны положительные результаты тестирования методом ТИФА.
Прогностическая ценность положительного результата тестирования на ANCA зависит от клинической ситуации. В случае доказанного биопсией васкулита или клинического «суррогата» биопсии васкулита, в частности диффузной альвеолярной геморрагии или острой почечной недостаточности с «активным» осадком мочи и положительных результатов тестирования на анти-PR3МРО, результаты ANCA-тестирования являются высокоспецифичными. В ситуации с неспецифическими конституциональными или скелетно-мышечными симптомами прогностическая ценность положительного результата тестирования на ANCA более низкая.
- Антинуклеарные антитела. Тестирование на ANA и родственные аутоантитела помогает при наличии подозрения на системную красную волчанку или синдром Шегрена. Тест на ANA исключительно чувствительный (>95%), но не специфический для диагноза волчанки. Если результат в тесте на ANA положительный, и волчанка не исключается, только тогда проводятся дополнительные тесты на специфические ядерные антигены, за исключением теста на анти-Ro(SSA) антитела, в том числе тесты на двухцепочечную ДНК, на экстрагируемые ядерные антигены анти-Sm (Smith), RNPи La (SSB). Только у 80% пациентов с синдромом Шегрена отмечаются положительные результаты теста на ревматоидный фактор (RF), анти-Ro (SSA) или anti-La (SSB) антитела, следовательно, отрицательные результаты тестов не исключают этот диагноз.
- Ревматоидный фактор. Тестирование на ревматоидный фактор редко помогает в установлении как диагноза, так и специфического типа васкулита. Чувствительность и специфичность ревматоидного фактора для синдрома Шегрена и криоглобулинемического васкулита низкая. Положительные результаты теста на ревматоидный фактор отмечаются у 70% пациентов с ревматоидным артритом, в то время как при наличии ревматоидного васкулита этот тест положительный у 95% пациентов.20 Но поскольку ревматоидный васкулит типично развивается у пациентов с длительным и тяжелым ревматоидным артритом, этот тест имеет незначительную дополнительную ценность.
- Парапротеины (аномальные иммуноглобулины, в том числе криоглобулины). Криоглобулины являются иммунными комплексами (иммуноглобулинами и их целевыми антигенами), осаждение которых происходит при холодной температуре, они ассоциируются с клиническими синдромами, важным компонентом которых является васкулит. Криоглобулинемия чаще всего развивается в результате хронической инфекции вируса гепатита С, однако ревматоидный артрит, системная красная волчанка, синдром Шегрена и злокачественные гематологические заболевания также ассоциируются с криоглобулинемией. Тестирование на криоглобулины требует повышенного внимания при манипуляциях с материалом образцов и при их обработке, поскольку ошибки на любом из нескольких этапов тестирования приводят к высокому проценту ложноотрицательных результатов. Аналогично, стандартный электрофорез сывороточных белков может не выявить некоторые клоны иммуноглобулинов, более полным скринингом для клональных иммуноглобулинов является электрофорез с иммунофиксацией.
Васкулит ассоциируется также с моноклональными гаммапатиями (миеломой, плазмацитомой или лимфомой) в отсутствие криоглобулинемии.
- Комплемент. Общая активность гемолитического комплемента измеряется показателем СН50, но поскольку этот анализ трудоемкий, а его результаты в разных лабораториях варьируют, достаточным обычно бывает измерение уровней сывороточных белков комплемента С3 и С4, которые помогают в оценке пациентов с кожным васкулитом в ряде клинических ситуаций. У пациентов с криоглобулинемическим васкулитом уровни С4 обычно резко понижены, в то время как уровни С3 понижены не так сильно или даже находятся в пределах нормы. Уровни одного или обоих этих компонентов понижены у 70% пациентов с ревматоидным васкулитом, что важно, поскольку ревматоидный артрит обычно не ассоциируется с низким уровнем циркулирующего комплемента.
С другой стороны, с низким уровнем комплемента в различных клинических ситуациях обычно ассоциируется системная красная волчанка, следовательно, низкий показатель комплемента вызывает подозрение на волчанку, но не является специфическим для васкулита при СКВ. Деплеция комплемента наблюдается у ряда пациентов с кожным васкулитом в форме крапивницы (отсюда термин «уртикарный васкулит»), у которых исключен диагноз волчанки или другого основного заболевания.
- Тесты на наличие инфекционного заболевания. Многие инфекции могут вызывать кожные очаги, которые либо включают, либо имитируют васкулит. Хроническая инфекция вируса гепатита С тесно связана с криоглобулинемическим васкулитом и может также ассоциироваться с узелковым полиартериитом в отсутствие криоглобулинов. До широкого внедрения программ вакцинации хроническая инфекция вируса гепатита В была причиной многих случаев узелкового полиартериита. Следовательно, пациенты с известным или подозреваемым васкулитом с поражением сосудов мелкого и среднего калибра должны пройти скрининг на наличие инфекций гепатита В и С.
Эндокардит может приводить как к истинному васкулиту, предположительно в результате отложения иммунных комплексов, так и к имитирующим васкулит очагам, вызванным септическими эмболами. Следовательно, некоторым пациентам с подозрением на васкулит мелких сосудов показаны посевы крови.
Вторичный, ограниченный кожей васкулит, обычно мелких сосудов, наблюдался вследствие многочисленных и различных инфекций. Показания к тестированию на специфические микроорганизмы должны исходить из истории контакта или подозрения на клинический синдром (например, ангину или острую диарею).
Некоторые редкие инфекции непосредственно инфицируют и поражают клетки сосудистого эндотелия и, как следствие, вызывают очаги, которые можно рассматривать как васкулит или как имитаторы васкулита; действие подобного рода многочисленных организмов описано главным образом в форме сообщений об отдельных случаях.
- Скрининг на употребление наркотиков. В некоторых клинических ситуациях с подозрением на васкулит показан скрининг на распространенные наркотические вещества. В частности, как кокаин, так и метамфетамин ассоциируются с кожным васкулитом и/или вазоспазмом, а вдыхание кокаина через нос может вызвать деструктивное заболевание носа такой же тяжести, какая наблюдается в случае ANCA-ассоциированного васкулита, хотя некоторые клинические признаки помогают различить эти два случая.
4. Визуальные методы обследования при подозрении на васкулит:
- Визуальные исследования грудной клетки. Рентгенография грудной клетки является соответствующим скрининговым тестом для любого пациента с подозрением на васкулит. Пациенту с легочными симптомами обычно показана компьютерная томография (КТ), поскольку на обычных рентгенограммах часто не обнаруживаются мелкие узелки и слабо выраженные, но значительные инфильтраты. Пациентам с гранулематозом Вегенера (GPA), микроскопическим полиангиитом и синдромом Чарга-Стросса (CSS) скрининг методом КТ показан с целью установления стадии заболевания и исходного уровня, даже при отсутствии симптомов.
При подозрении на подсвязочный стеноз, КТ шеи/трахеи может быть полезным вспомогательным методом, дополняющим прямую ларингоскопию.
- Визуализация синусов. Поражение синусов часто наблюдается при GPA и CSS, а возможности оценить поражение синусов при осмотре ограничены, даже если осмотр проводится отоларингологом. КТ сицусов помогает выявить возможное заболевание, GPA или CSS, а также установить стадию заболевания или уточнить стадию, после установления диагноза и начала лечения. Однако изображение воспаления синусов на компьютерных томограммах не позволяет отличить упомянутые заболевания от других причин синусита, а у пациентов с предыдущим повреждением вследствие васкулита аномалии часто персистируют.
- Ангиография. Ангиография играет центральную роль в диагностике и лечении васкулита сосудов среднего и крупного калибра. Традиционная ангиография с помощью катетеров и красителей дает максимальное разрешение, но является инвазивной процедурой и к тому же не обеспечивает визуализацию большинства мелких сосудов. Ангиография с применением КТ и магнитно-резонансной томографии (МРТ) все чаще заменяет катетерную ангиографию при васкулитах сосудов крупного калибра (гигантоклеточном артериите и артериите Такаясу).
Роль ангиографии в диагностике васкулита кожи ограничена либо обнаружением основного типа васкулита (например: абдоминальная ангиография, демонстрирующая многочисленные аневризмы и стенозы при узелковом нолиартериите), либо оценкой артериального кровоснабжения у пациентов с гангреной.
5. Другие диагностические исследования:
- Исследование нервной проводимости и электромиография. Исследование нервной проводимости не должно заменять полный неврологический осмотр, но большинству пациентов с неврологическими проявлениями васкулита такой тест необходим. Исследование нервной проводимости не рекомендуется для скрининга бессимптомных пациентов, но помогает получить объективные данные о наличии невропатии и различить компрессионную (т.е. механическую) и некомпрессионную невропатию, к последнему типу относится и невропатия вследствие васкулита, а также многих других медицинских причин.
Электромиография (ЭМГ) помогает обнаружить наличие миопатии, но обычно не выявляет ее причину. Исследования нервной проводимости — болезненная процедура, проводить которую должен опытный специалист, который не всегда имеется.
- Аудиологическое тестирование. Аудиограмма необходима, чтобы диагностировать потерю слуха и различить кондуктивный и/или нейросенсорный тип глухоты. Потерю слуха как проявление васкулита сосудов мелкого калибра часто не замечают, в том числе у пожилых пациентов. Нейросенсорная потеря слуха является невропатией черепных нервов и может быстро привести к необратимой глухоте. Хотя аудиограмма обычно не показана для скрининга бессимптомного пациента, она рекомендуется всем пациентам с установленным диагнозом ANCA-ассоциированного васкулита (гранулематоза Вегенера, микроскопического полиангиита или синдрома Чарга-Стросса).
- Рекомендуем далее ознакомиться со статьей "Симптомы и клиника различных видов васкулитов"
Редактор: Искандер Милевски. Дата публикации: 20.2.2019

